Título
Compresión de la Cola de Caballo por un Injerto Libre de Tejido Adiposo Autólogo.
Autor
J. J. Mezzadri
Fecha
Diciembre 1996
Lugar de Realización
División de Neurocirugía, Departamento de Cirugía, Hospital de Clínicas "José de San Martín", Buenos Aires.
Servicio de Neurocirugía, Policlínica Bancaria "9 de Julio", Buenos Aires.
Servicio de Neurocirugía, Policlínica Bancaria "9 de Julio", Buenos Aires.
Texto
Presentación de caso
J. J. M. Mezzadri
División de Neurocirugía, Departamento de Cirugía, Hospital de Clínicas "José de San Martín", Buenos Aires.
Servicio de Neurocirugía, Policlínica Bancaria "9 de Julio", Buenos Aires.
Correspndencia: J,E, Uriburu 1089, 7° B (1114) Buenos Aires
RESUMEN
Se describe un caso de migración de un injerto libre de tejido adiposo colocado luego de una hemilaminectomía lumbar, que se comportó como una masa ocupante. Tuvo que ser removido y el paciente se recuperó rápidamente. Se considera que el tamaño del injerto en relación con la apertura ósea y la acción de los músculos para vertebrales son los factores patogénicos más importantes en la migración del injerto.
Palabras clave: injerto de tefido adiposo, laminectomía lumbar, resonancia magnética.
ABSTRACT
The author reports a case ín which afree fatgraft migrated into the spínal canal after a lumbar hemilaminectomy and behaved as a space-occupying lesion. The graft was removed and the patient recovered quickly. The relation between size of the graft and amount of bone removed and, the action of paraspinal muscles, are the main pathogenic factors.
Key words: free fat graft, lumbar laminectomy, magnetic resonance
INTRODUCCIÓN
La fibrosis epidural (FE) es considerada una de las causas más frecuentes de persistencia o recidiva del dolor en la cirugía de la columna lumbar10,11,18,20. A los seis meses de la intervención el 50% de los casos desarrollan FE11. Su papel en la persistencia o recidiva de los síntomas ha sido reevaluada recientemente mediante las imágenes por resonancia magnética (IRM): cuando la FE es extensa (ocupa más del 75% del corte en 1 ó más niveles) se asocia significativamente al dolor radi cular20. De todos los métodos ideados para evitar la FE el injerto de tejido adiposo autólogo (ITA) es el más utilizado12. Está demostrada su viabilidad a largo plazo y la falta de efectos colaterales3, 12, 23. Sin embargo, recientemente, se han decripto al gunos casos en los cuales dicho injerto migró
dentro del canal actuando como una masa ocupante2,4,16,19.
En esta publicación se describe y analiza un nuevo caso de compresión de la cola de caballo por un ITA migrado.
DESCRIPCIÓN DEL CASO
Un paciente de sexo masculino y 68 años de edad fue internado por padecer un dolor lumbociático izquierdo de 30 días de evolución que no respondía con el reposo y los analgésicos usuales. El examen neurológico mostraba signos de radiculopatía L5 izquierda.
Fue estudiado con resonancia magnético (RM), Las imágenes ponderadas en T1 (TR 450-TE 14) mostraron una masa para-articular hiperintensa izquierda L4-L5. En las imágenes ponderadas en T2 (TR 2000-TE 120) la masa tenía una señal heterogénea, Luego de la administración de gadolinio se notó un refuerzo periférico.
El paciente fue llevado a cirugía y se le efectuó una hemilaminectomía L4-L5 izquierda de 1,5 x 5 cm. Se encontró un tejido que ocupaba el receso lateral y rodeaba la raíz. Se lo disecó y fue resecado. No había tejido discal. Luego de la hemostasia se colocó un ITA de 9x5xlcm en el lecho. Patología informó que era tejido fibroso.
El dolor ciático desapareció en el postoperatorio inmediato y el paciente a las 24 horas comenzó a caminar. Al quinto día el dolor ciático reapareció con mayor intensidad y distinta localización. Una nueva RM mostró cómo el ITA se introducía dentro del canal y comprimía la cola de caballo (Figs. 1 y 2). El paciente fue llevado nuevamente a cirugía y bajo anestesia local se reabrió la herida y se extrajo el ITA. El dolor desapareción inmediatamente y luego de 7 días el paciente fue dado de alta.

Fig. 1. Corte sagital de IRM ponderada en TI (TR 400-TE 20) que muestra una masa hiperintensa que ocupa el canal y comprime la cola de caballo.
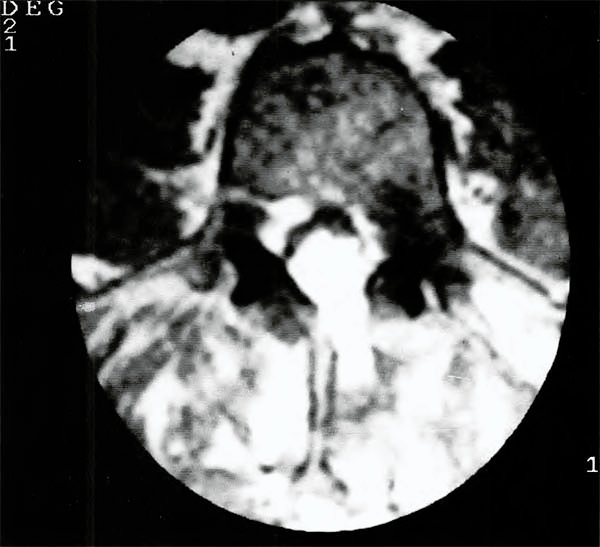
Fig. 2. Corte axial de IRM ponderada en T1 (TR 400-TE 15) que muestra una masa hiperintensa que se introduce a través de la laminectomía y comprime la cola de caballo.
DISCUSIÓN
La formación de la FE podría tener dos orígenes. En el primero se sugiere que la invasión de fibroblastos hacia el espacio epidural provendría del anillo fibroso dañado7. En el segundo se sugiere que dicha invasión provendría de la musculatura paravertebral13. Por esta última concepción se comenzaron a interponer diversos materiales entre los músculos y la duramadre. El material más utilizado ha sido el ITA12. Evidencias experimentales5,8,17,24 y clínicas3,6,13,23 mostraron su superioridad con respecto a otros materiales.
En la literatura se han comunicado seis casos de migración del ITA dentro del canal espinal2, 4,16, 19 (Tabla 1), En la mayoría de los casos los síntomas de compresión aparecieron el 2° y 3° día del postoperatorio4, 16, 19, cuando los pacientes comenzaron a caminar; en el caso descripto ocurrió en el 5° día del postoperatorio. En tres de ellos4,18 y en el actual es evidente que el tamaño del injerto fue superior al de la apertura ósea. Esto permitiría inferir que es necesaria una fuerza activa que introduzca el ITA dentro del canal y que bien podría ser la fuerza de la contracción muscular paravertebral en el momento de la deambulación. En los otros casos16 es posible que la presencia de un hematoma por debajo del ITA haya acrecentado el efecto de masa.
La utilidad clínica del ITA ha sido cuestionada15. En un estudio clínico reciente, realizado en forma prospectiva y con rigor estadístico, se mostró que si bien reduce la FE no habría diferencias en la evolución clínica entre los grupos con y sin ITA9. Experimentalmente se ha demostrado que el inejrto no prevendría el desarrollo de FE en el sector anterior del canal espinal22.

La FE se correlaciona con el área de disección quirúrgica21 y con la extensión de la hemorragia epidural postoperatoria temprana10. Experimentalmente se ha demostrado como se organiza un hematoma epidural: primero la grasa epidural es reemplazada por sangre, luego ésta se reabsorve y es reemplazada por tejido de granulación y finalmente éste madura en tejido fibroso denso22. Estas evidencias indicarían que la mejor forma de evitar la FE es la de emplear una técnica quirúrgica prolija, conservando el tejido adiposo epidural existente y realizando una hemostasia cuidadosa. Recientemente la utilización del ácido hialurónico parece tener resultados alentadores1 .
Bibliografía
1. Abitbol JJ, Lincoln TL, Lind BI, Amiel D, Akeson WH, Garlin SR: Prevention of postlaminectomy adherences. A new experimental model, Spine 19: 1809-1814, 1994.
2. Bell GR: Complications of lumbar spine surgery. En: Wiesel SW, Weinstein JN, Herkowitz H, Dvorak J, Bell G (Eds,), The Lumbar Spine, WB Saunders, Philadelphia, 1996, vol, 2, chap, 12, pp. 945-968.
3. Bryant MS, Bremer AM, Nguyen TQ: Autogeneic fat transplants in the epidural space in routine lumbar spine surgery. Neurosurgery 13: 367-370, 1983,
4. Cabezudo JM, López A, Bacci F: Symptomatic root compression by a free fat transplant after hemilaminectomy. Case report. J Neurosurg 63: 633-635, 1985,
5. Gill, GG, Sakovich K, Thompson E.: Pedicle fat grafts for the prevention of scar formation after laminectomy, An experimental study in dogs. Spine 4: 176-186, 1979,
6. Gill GG, Scheck M, Kelley ET, Rodrigo JJ: Pedicle fat grafts for the prevention of scar in low-back
surgery, A preliminay report on the first 92 cases. Spine 10: 662, 667, 1985.
7. Key JA, Ford LT: Experimental intervertebral disc lesions, J Bone Joint Surg 30 (A): 621-630, 1948.
8. Jacobs RR, McClain O, NeffJ: Control of postlaminectomy scar formation. Spine 5: 223-229, 1980,
9. Jensen Ti',Asmussen K, Berg-Hansen E-M-, Lauritsen B, Manniche, C, Vinterberg H, Jensen LE, Kramhoft J: First-time operation for lumbar disc herniation with or without free fat transplantation, Prospective triple-blind randomized study with reference to clinical factors and enhanced computed tomographic scan 1 year after operation. Spine 21: 1072-1076, 1996.
10. Kotilainen E, Alanen A, Erkintalo M, Helenius H, Valtonen S: Postoperative hematomas after succesful lumbar microdiscectomy or percutaneous nucleotomy: a magnetic resonance imaging study. Surg Neurol 41: 98-105, 1994.
11. Lotilainen E, Alanen A, Erkintalo M, Valtonen S, Kormano M: Magnetic resonance image changes and clinical outcome after microdiscectomy or nucleotomy for ruptured disc. Surg Neurol 41: 432-440, 1994.
12. Langenskiold A, Kiviluoto O: Prevention of epidural scar formation after operations on the lumbar spine by means of free fat transplants, A preliminary report, Clin Orthop 115: 92-95, 1976.
13. Langenskiold A, Valle M: Epidurally placed free fat graft visualized by CT scanning 15-18 years after discectomy, Spine 10: 97-98, 1985.
14. LaRocca H, Macnab Y: The laminectomy membrane, Studies in its evolution, characteristics, effects and prophylaxis in dogs. J Bone Joint Surg 56(B): 545-550, 1974.
15. Martin-Ferrer S: Failure of autologus fat grafts to prevent postoperative epidural fibrosis in surgery of the lumbar spine. Neurosurgery 24: 718-721, 1989.
16. Mayer P. Jacobsen F: Cauda equina syndrome after surgical treatment of lumbar spinal stenosis with application of free autogenous fat graft, J Bone Joint Surg 71(A): 1090-1092, 1989.
17. Mayfield FH: Autologous fat transplants for the protection of and repair of the spinal dura Clin Neurosurg 27: 349-361, 1980,
18. North RB, CampbellJN, James CS, Conover-Walker MK, Wang H, Piantadosi S, Rybock JD, Long DM:
Failed back surgery syndrome: 5 year follow-up in 102 patients undergoing repeated operation. Neurosurgery 28: 685-690, 1988.
19. Prusick VR, Lint DS, Bruder WJ: Cauda equina syndrome as a complication of free epidural fat grafting. J Bone Joint Surg 70(A): 1256-1258, 1988.
20. Ross JS, Robertson JT, Frederickson RCA, Petrie JL, Obuchowski N, Modic MT, de Tribolet N for the ADCON-L European Study Group, Association between peridural scar and recurrent radicular pain after lumbar discectomy: magnetic resonance evaluation. Neurosurgery 38: 855-863, 1996.
21. Songer M, Ghosh L, Spencer D: Effects of sodium hyaluronate on peridural fibrosis after lumbar laminectomy and discectomy, Spine 15: 550-554, 1990.
22. Songer MN, Rauschning W, Carson EW, Pandit SM: Analysis of peridural scar formation and its prevention after lumbar laminotomy and discectomy in dogs, Spine 20: 571-578, 1995.
23. van Akkerveeken PF, van de Kraan W, Muller JW: The fate of the free fat graft, A prospective clinical study using CT scanning, Spine 11: 501-504, 1986.
24. Yong-Hing K, Reilly J, de Korompay V, KirkaldyWillis WH: Prevention of nerve root adhesions after laminectomy. Spine 5: 59-64, 1980.
Compresión de la Cola de Caballo por un Injerto Libre de Tejido Adiposo Autólogo.
Descripción de un casoJ. J. M. Mezzadri
División de Neurocirugía, Departamento de Cirugía, Hospital de Clínicas "José de San Martín", Buenos Aires.
Servicio de Neurocirugía, Policlínica Bancaria "9 de Julio", Buenos Aires.
Correspndencia: J,E, Uriburu 1089, 7° B (1114) Buenos Aires
RESUMEN
Se describe un caso de migración de un injerto libre de tejido adiposo colocado luego de una hemilaminectomía lumbar, que se comportó como una masa ocupante. Tuvo que ser removido y el paciente se recuperó rápidamente. Se considera que el tamaño del injerto en relación con la apertura ósea y la acción de los músculos para vertebrales son los factores patogénicos más importantes en la migración del injerto.
Palabras clave: injerto de tefido adiposo, laminectomía lumbar, resonancia magnética.
ABSTRACT
The author reports a case ín which afree fatgraft migrated into the spínal canal after a lumbar hemilaminectomy and behaved as a space-occupying lesion. The graft was removed and the patient recovered quickly. The relation between size of the graft and amount of bone removed and, the action of paraspinal muscles, are the main pathogenic factors.
Key words: free fat graft, lumbar laminectomy, magnetic resonance
INTRODUCCIÓN
La fibrosis epidural (FE) es considerada una de las causas más frecuentes de persistencia o recidiva del dolor en la cirugía de la columna lumbar10,11,18,20. A los seis meses de la intervención el 50% de los casos desarrollan FE11. Su papel en la persistencia o recidiva de los síntomas ha sido reevaluada recientemente mediante las imágenes por resonancia magnética (IRM): cuando la FE es extensa (ocupa más del 75% del corte en 1 ó más niveles) se asocia significativamente al dolor radi cular20. De todos los métodos ideados para evitar la FE el injerto de tejido adiposo autólogo (ITA) es el más utilizado12. Está demostrada su viabilidad a largo plazo y la falta de efectos colaterales3, 12, 23. Sin embargo, recientemente, se han decripto al gunos casos en los cuales dicho injerto migró
dentro del canal actuando como una masa ocupante2,4,16,19.
En esta publicación se describe y analiza un nuevo caso de compresión de la cola de caballo por un ITA migrado.
DESCRIPCIÓN DEL CASO
Un paciente de sexo masculino y 68 años de edad fue internado por padecer un dolor lumbociático izquierdo de 30 días de evolución que no respondía con el reposo y los analgésicos usuales. El examen neurológico mostraba signos de radiculopatía L5 izquierda.
Fue estudiado con resonancia magnético (RM), Las imágenes ponderadas en T1 (TR 450-TE 14) mostraron una masa para-articular hiperintensa izquierda L4-L5. En las imágenes ponderadas en T2 (TR 2000-TE 120) la masa tenía una señal heterogénea, Luego de la administración de gadolinio se notó un refuerzo periférico.
El paciente fue llevado a cirugía y se le efectuó una hemilaminectomía L4-L5 izquierda de 1,5 x 5 cm. Se encontró un tejido que ocupaba el receso lateral y rodeaba la raíz. Se lo disecó y fue resecado. No había tejido discal. Luego de la hemostasia se colocó un ITA de 9x5xlcm en el lecho. Patología informó que era tejido fibroso.
El dolor ciático desapareció en el postoperatorio inmediato y el paciente a las 24 horas comenzó a caminar. Al quinto día el dolor ciático reapareció con mayor intensidad y distinta localización. Una nueva RM mostró cómo el ITA se introducía dentro del canal y comprimía la cola de caballo (Figs. 1 y 2). El paciente fue llevado nuevamente a cirugía y bajo anestesia local se reabrió la herida y se extrajo el ITA. El dolor desapareción inmediatamente y luego de 7 días el paciente fue dado de alta.

Fig. 1. Corte sagital de IRM ponderada en TI (TR 400-TE 20) que muestra una masa hiperintensa que ocupa el canal y comprime la cola de caballo.

Fig. 2. Corte axial de IRM ponderada en T1 (TR 400-TE 15) que muestra una masa hiperintensa que se introduce a través de la laminectomía y comprime la cola de caballo.
DISCUSIÓN
La formación de la FE podría tener dos orígenes. En el primero se sugiere que la invasión de fibroblastos hacia el espacio epidural provendría del anillo fibroso dañado7. En el segundo se sugiere que dicha invasión provendría de la musculatura paravertebral13. Por esta última concepción se comenzaron a interponer diversos materiales entre los músculos y la duramadre. El material más utilizado ha sido el ITA12. Evidencias experimentales5,8,17,24 y clínicas3,6,13,23 mostraron su superioridad con respecto a otros materiales.
En la literatura se han comunicado seis casos de migración del ITA dentro del canal espinal2, 4,16, 19 (Tabla 1), En la mayoría de los casos los síntomas de compresión aparecieron el 2° y 3° día del postoperatorio4, 16, 19, cuando los pacientes comenzaron a caminar; en el caso descripto ocurrió en el 5° día del postoperatorio. En tres de ellos4,18 y en el actual es evidente que el tamaño del injerto fue superior al de la apertura ósea. Esto permitiría inferir que es necesaria una fuerza activa que introduzca el ITA dentro del canal y que bien podría ser la fuerza de la contracción muscular paravertebral en el momento de la deambulación. En los otros casos16 es posible que la presencia de un hematoma por debajo del ITA haya acrecentado el efecto de masa.
La utilidad clínica del ITA ha sido cuestionada15. En un estudio clínico reciente, realizado en forma prospectiva y con rigor estadístico, se mostró que si bien reduce la FE no habría diferencias en la evolución clínica entre los grupos con y sin ITA9. Experimentalmente se ha demostrado que el inejrto no prevendría el desarrollo de FE en el sector anterior del canal espinal22.

La FE se correlaciona con el área de disección quirúrgica21 y con la extensión de la hemorragia epidural postoperatoria temprana10. Experimentalmente se ha demostrado como se organiza un hematoma epidural: primero la grasa epidural es reemplazada por sangre, luego ésta se reabsorve y es reemplazada por tejido de granulación y finalmente éste madura en tejido fibroso denso22. Estas evidencias indicarían que la mejor forma de evitar la FE es la de emplear una técnica quirúrgica prolija, conservando el tejido adiposo epidural existente y realizando una hemostasia cuidadosa. Recientemente la utilización del ácido hialurónico parece tener resultados alentadores1 .
Bibliografía
1. Abitbol JJ, Lincoln TL, Lind BI, Amiel D, Akeson WH, Garlin SR: Prevention of postlaminectomy adherences. A new experimental model, Spine 19: 1809-1814, 1994.
2. Bell GR: Complications of lumbar spine surgery. En: Wiesel SW, Weinstein JN, Herkowitz H, Dvorak J, Bell G (Eds,), The Lumbar Spine, WB Saunders, Philadelphia, 1996, vol, 2, chap, 12, pp. 945-968.
3. Bryant MS, Bremer AM, Nguyen TQ: Autogeneic fat transplants in the epidural space in routine lumbar spine surgery. Neurosurgery 13: 367-370, 1983,
4. Cabezudo JM, López A, Bacci F: Symptomatic root compression by a free fat transplant after hemilaminectomy. Case report. J Neurosurg 63: 633-635, 1985,
5. Gill, GG, Sakovich K, Thompson E.: Pedicle fat grafts for the prevention of scar formation after laminectomy, An experimental study in dogs. Spine 4: 176-186, 1979,
6. Gill GG, Scheck M, Kelley ET, Rodrigo JJ: Pedicle fat grafts for the prevention of scar in low-back
surgery, A preliminay report on the first 92 cases. Spine 10: 662, 667, 1985.
7. Key JA, Ford LT: Experimental intervertebral disc lesions, J Bone Joint Surg 30 (A): 621-630, 1948.
8. Jacobs RR, McClain O, NeffJ: Control of postlaminectomy scar formation. Spine 5: 223-229, 1980,
9. Jensen Ti',Asmussen K, Berg-Hansen E-M-, Lauritsen B, Manniche, C, Vinterberg H, Jensen LE, Kramhoft J: First-time operation for lumbar disc herniation with or without free fat transplantation, Prospective triple-blind randomized study with reference to clinical factors and enhanced computed tomographic scan 1 year after operation. Spine 21: 1072-1076, 1996.
10. Kotilainen E, Alanen A, Erkintalo M, Helenius H, Valtonen S: Postoperative hematomas after succesful lumbar microdiscectomy or percutaneous nucleotomy: a magnetic resonance imaging study. Surg Neurol 41: 98-105, 1994.
11. Lotilainen E, Alanen A, Erkintalo M, Valtonen S, Kormano M: Magnetic resonance image changes and clinical outcome after microdiscectomy or nucleotomy for ruptured disc. Surg Neurol 41: 432-440, 1994.
12. Langenskiold A, Kiviluoto O: Prevention of epidural scar formation after operations on the lumbar spine by means of free fat transplants, A preliminary report, Clin Orthop 115: 92-95, 1976.
13. Langenskiold A, Valle M: Epidurally placed free fat graft visualized by CT scanning 15-18 years after discectomy, Spine 10: 97-98, 1985.
14. LaRocca H, Macnab Y: The laminectomy membrane, Studies in its evolution, characteristics, effects and prophylaxis in dogs. J Bone Joint Surg 56(B): 545-550, 1974.
15. Martin-Ferrer S: Failure of autologus fat grafts to prevent postoperative epidural fibrosis in surgery of the lumbar spine. Neurosurgery 24: 718-721, 1989.
16. Mayer P. Jacobsen F: Cauda equina syndrome after surgical treatment of lumbar spinal stenosis with application of free autogenous fat graft, J Bone Joint Surg 71(A): 1090-1092, 1989.
17. Mayfield FH: Autologous fat transplants for the protection of and repair of the spinal dura Clin Neurosurg 27: 349-361, 1980,
18. North RB, CampbellJN, James CS, Conover-Walker MK, Wang H, Piantadosi S, Rybock JD, Long DM:
Failed back surgery syndrome: 5 year follow-up in 102 patients undergoing repeated operation. Neurosurgery 28: 685-690, 1988.
19. Prusick VR, Lint DS, Bruder WJ: Cauda equina syndrome as a complication of free epidural fat grafting. J Bone Joint Surg 70(A): 1256-1258, 1988.
20. Ross JS, Robertson JT, Frederickson RCA, Petrie JL, Obuchowski N, Modic MT, de Tribolet N for the ADCON-L European Study Group, Association between peridural scar and recurrent radicular pain after lumbar discectomy: magnetic resonance evaluation. Neurosurgery 38: 855-863, 1996.
21. Songer M, Ghosh L, Spencer D: Effects of sodium hyaluronate on peridural fibrosis after lumbar laminectomy and discectomy, Spine 15: 550-554, 1990.
22. Songer MN, Rauschning W, Carson EW, Pandit SM: Analysis of peridural scar formation and its prevention after lumbar laminotomy and discectomy in dogs, Spine 20: 571-578, 1995.
23. van Akkerveeken PF, van de Kraan W, Muller JW: The fate of the free fat graft, A prospective clinical study using CT scanning, Spine 11: 501-504, 1986.
24. Yong-Hing K, Reilly J, de Korompay V, KirkaldyWillis WH: Prevention of nerve root adhesions after laminectomy. Spine 5: 59-64, 1980.
