Título
Autor
Fecha
Lugar de Realización
Texto
Abordaje Interhemisferico Transcalloso. Resultados Quirúrgicos
Mario Jaikin, José Ledesma, Adrián Fernández, Eduardo Olivella, Pedro Picco
División Neurocirugía. Hospital de Niños "Ricardo Gutiérrez", Buenos Aires
RESUMEN
Objetivos. Evaluar aplicaciones y resultados de uso de la vía interhemisférica transcaliosa. Analizar los detalles del manejo quirúrgico obtenido en lesiones de los ventrículos laterales, III ventrículo y cara ventricular talámica
Método. Veintitrés abordajes transcallosos fueron aplicados en dieciocho pacientes entre enero de 1995 y enero de 2003. Se revisaron las historias clínicas, partes quirúrgicos e imágenes obtenidas en el pre y postoperatorio (18 TAC y 13 IRM al diagnóstico); se evaluaron la extensión de callosotomía y los hallazgos quirúrgicos. Se compararon los resultados anatomopatológicos en casos de repetición del procedimiento.
Resultados. La edad promedio fue de :6 años (3-17 años). Se realizaron 23 procedimientos. En cuatro pacientes se repitió el abordaje (un astrocitoma pilocítico en dos oportunidades, un cavernoma también en dos y una MAV en una).
Nueve tumores sólidos, un quiste coloideo y un craneofaringioma ubicados en el III ventrículo fueron explorados por vía transforaminal. Tres tumores taiámicos se resecaron desde la cara ventricular, uno con la variante transcoroidea. Dos tumores de la prolongación frontal fueron resecados desde la callosotomía. En una MAV la callosotomía se utilizó para control y resección de drenajes profundos. Anatomía patológica: 7 astrocitomas pilocíticos, 3 glioblastomas, 1 papiloma de plexo coroideo, 1 neurocitoma, 1 ependimoma, 1 germinal mixto, 1 cavernoma, 1 quiste coloideo, 1 craneofaringioma y 1 MAV. Se realizaron:10 resecciones completas ,7 subtotales, 5 parciales. Dos pacientes presentaron deterioro neuropsicológico postquirúrgico: uno portador de un Astrocitoma talámico; el otro fue un niño con papiloma de plexos coroideos con hidrocefalia persistente.
Conclusión. La mínima incisión neural de la callosotomía permite resecciones amplias sin agregar lesión, aún con la repetición del procedimiento.
La extensión de la callosotomía resultó mayor en IRM que la estimación del cirujano. No se necesitaron secciones del fornix ni coagulación venosa ya que el agrandamiento del Foramen de Monro es suficiente para la exploración.
Palabras clave: Tumores intraventriculares, callosotomía, transforaminal, transcoroideo
ABSTRACT
Objectives. To evaluate the applications and results of the intehemisferic transcallosal approach. To analyze the surgical management offered to lesions located at the Lateral Ventricles, III ventricle and the ventricular aspect of the Thalamus.
Material and Methods. Between January 1995 and January 2003 ,we applied this approach 23 times in 18 patients. We reviewed the clinical and surgical records and the pre and postoperative neuroimages (18 CT Scans and 13 MRI done at diagnosis).
Results. Age (average): 6 years ( range: 3 -17 years). Twenty-three procedures were done. This approach was repeated in four patients (two times in a pilosity astrocytoma and one Cavernoma too, one time in a AVM.). Nine solid tumors, one Collid Cyst and one Craniopharyngioma located at III ventricle were resected by transforaminal way. Two thalamics by the ventricular aspect another one with the transchoroidal variant. Two in the frontal horn were resected by the callosotomy. In a AVM the callosotomy was used to aid in the access to the venous outflow. Patholog y: 7 Pilocitic Astrocytomas, 3 Glioblastomas, 1 Choroid Plexus Papilloma, 1 Neurocytoma, 1 Ependymoma, 1 Mixed Germinal, 1 Cavernous Angioma, 1 Colloid Cyst, 1 Craniopharyngioma and 1 AVM. Ten gross total removal , seven subtotal and five partial were achieved. No fornix division or venous coagulation was done.
Conclusions. The small íncision of the callosotomy offer wide resections without increased neurological lesions, inclusive in repetions of the procedure. The callosotomy was longer ín MRI than the surgeon view, No fornix resections or venous division were done due the enlargement of the Foramen of Monro. Two patients showed neuropsychological impaired :one thalamic astrocytoma probably due to excessive resection and one choroid plexus papilloma with remained hydrocephalus.
Key words: Intraventricular lesions, Callosotomy-Transforaminal-Transchoroídal
INTRODUCCIÓN
El abordaje a las lesiones intraventriculares, en particular del III ventrículo, requieren de la incisión de alguna estructura nerviosa1-4.
Con el objetivo de utilizar los espacios naturales de la anatomía cerebral, la vía transcallosa fue descripta como acceso a los ventrículos laterales y III ventrículo y cara ventricular del tálamo, a través de una incisión limitada, aun sin dilatación ventricular5-7.
Teniendo en cuenta la forma de C "acostada" del cuerpo calloso, el centrado de la craneotomía y la posición del microscopio son fundamentales en la identificación de la porción anterior del cuerpo calloso (CC)3,6-8.
La hidrocefalia derivada de la obstrucción del foramen de Monro (FM) por crecimiento tumoral facilita el acceso a la cámara del III ventrículo.
La extensión de la callosotomía, la lesión del fórnix y el compromiso venoso son señalados como factores asociados a las secuelas neuropsicológicas, particularmente en el intercambio de información interhemisférica, de la memoria reciente y asociativa4,6,7,9,10.
Analizamos los resultados quirúrgicos obtenidos en 23 abordajes interhemisféricos transcallosos (18 cirugías de primera vez y cinco reoperaciones) para el tratamiento de: 11 tumores de III ventrículo, 3 tumores talámicos, 2 tumores de ventrículo lateral, 1 tumor naciente en el CC y 1 malformación arteriovenosa alojada en el CC.
OBJETIVOS
Evaluar las indicaciones, técnica, referencias anatómicas y resultados quirúrgicos de la aplicación del abordaje transcalloso.
MATERIAL Y MÉTODOS
Se evaluaron las historias clínicas, imágenes, hallazgos quirúrgicos, diagnósticos anatomopatológicos y controles postoperatorios de 18 pacientes (11 varones y 7 mujeres), operados entre enero 1995 y enero 2003.
El rango de edad fue 3-17 años, promedio: 6 años.
Se registraron cinco pacientes fallecidos por progresión del tumor primitivo o en el curso del tratamiento oncológico (un caso en estado vegetativo persistente) entre 2 y 8 meses de la cirugía. Se obtuvieron 18 TAC y 13 IRM diagnósticas.
Quince pacientes fueron estudiados con IRM postoperatoria sobre la que se midió la extensión de la callosotomía y el volumen resecado, en corte sagital en T1, comparándose la estimación del cirujano de la extensión de la callosotomía con la medición sobre la placa de IRM en diez de ellos. En los casos de reoperaciones se cotejaron los diagnósticos anatomopatológicos con la muestra inicial.
La evaluación neuropsicológica fue realizada mediante el Test de Wisc11 sólo en tres casos. En los restantes, la condición escolar pre y postoperatoria y el desempeño relatado por la familia fueron catalogados como buena: escolaridad normal; regular: dificultades escolares y asistencia parcial para las tareas cotidianas y mala: pérdida del grado, asistencia permanente para las tareas habituales.
Cabe señalar que en nuestro grupo de pacientes la maduración neuropsicológica genera una gran dificultad para la evaluación, considerando que la posibilidad de realizar distintas pruebas psicológicas preoperatorias está acotada por la urgencia quirúrgica y la perturbación que genera la internación en los niños.
RESULTADOS
Durante el seguimiento de 50,4 meses (4,2 años en promedio) se registraron 5 fallecidos antes del año de la cirugía (3 portadores de glioblastomas, 1 germinal mixto, 1 astrocitoma pilocítico) por progresión del tumor o por complicaciones relacionadas al tratamiento oncológico. Una paciente portadora de un cavernoma de III ventrículo abandonó el seguimiento luego de cinco años de control en nuestro Servicio.
Tres pacientes eran portadores de una derivación ventriculoperitoneal previa (DVP). La DVP postoperatoria fue necesaria en dos casos: 1 Papiloma de III ventrículo (Fig. 1) y 1 glioma talámico.
Se indicó esta vía para el abordaje de nueve tumores sólidos (Fig. 2) ,un quiste coloideo (Fig. 3) y un craneofaringioma (con exéresis parcial por vía subfrontal) ocupantes del III ventrículo, dos tumores de ventrículos laterales, tres tumores talámicos, un tumor y una MAV de cuerpo calloso (Tabla 1).

Fig. 1. Paciente de 4 años: ependinoma del III ventrículo. Transcalloso transforaminal
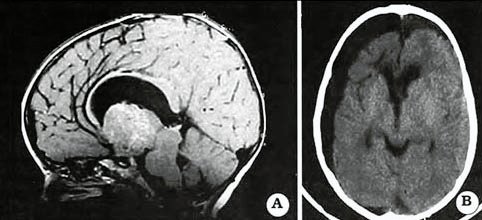
Fig. 2. Paciente de 9 años de edad. Quiste coloideo del III ventrículo. Transcalloso transforaminal.

Fig. 3. Paciente de 4 años de edad. Glioblastoma talámico. Vía transcoroidea.
Tabla 1. Localización y anatomía patológica

La extensión de la callosotomía fue de 2,08 cm en promedio según estimación del cirujano y 2,28 cm según la medición sobre el cuerpo calloso en diez casos en que los estudios eran comparables.
La incisión del cuerpo calloso se determinó sobre la proyección del FM en la línea de la sutura coronal, evitando el área motora. En 15 casos la callosotomía fue medial yen 3 lateral sobre la prolongación frontal del ventrículo portador de la lesión.
Catorce pacientes recibieron resección transMonro, que se encontraba dilatado, accediendo a lesiones del III ventrículo (Tabla 2).
En un paciente se completó con abordaje transcoroideo3,8,12,13 (Fig. 4).
Un paciente portador de MAV fue abordado por vía interhemisférica en dos oportunidades por "recidiva" de la MAV luego de cinco años de la primera cirugía con angiografía de control negativa14.
Tabla 2. Abordajes y exploración


Fig. 4. Paciente de 3 años de edad. Pilocitíco III ventrículo. 3a cirugía transcallosa
La exéresis fue total en 10 casos, subtotal en 7 y parcial en 5.
Hubo déficit transitorio: hemiparesia, 2 casos, trastornos neuropsicológicos definitivos, 2 casos.
Cuatro pacientes presentaron diabetes insípida en el postoperatorio, una sola paciente persiste con cuadros intermitentes y requiere medicación ocasional.
El desempeño escolar y psicomadurativo al ingreso fue bueno en 9 pacientes, regular en 6 y malo en 3.
Sólo tres pacientes fueron evaluados mediante test de desempeño neuropsicológico: en un caso pudo realizarse el WISC (Weschler Inteligence Scale), en el preoperatorio; encontrando valores en promedio de 68 puntos de desempeño global (C.I. normal: 90-110). Dos pacientes fueron evaluados en el postoperatorio mediato con resultados similares.

Fíg . 5. Paciente de 5 años de edad. Tercera cirugía de astrocitoma pilocílico.
La condición neuropsicológica postoperatoria, con las salvedades conocidas, fue buena en 6 casos, regular en 4 y mala en 3 casos.
Un paciente mejoró su status neuropsicológico de malo a regular luego del tercer procedimiento de resección subtotal de un astrocitoma pilocítico ocupante del III ventrículo (Fig. 5).
Las características anatomopatológicas, en especial el índice de proliferación se mantuvieron iguales en las tres muestras en los pacientes que fueron reoperados.
DISCUSIÓN
El uso del abordaje interhemisférico transcalloso reconoce una larga historia desde su diseño inicial hasta los refinamientos que permiten prolongar el acceso al III ventrículo4-8,12,13.
La indicación depende de la ubicación anatómica de la lesión y del precepto de minimizar incisiones neurales.
Si bien se proponen algunas guías para la elección de la vía6,7,15,16 en base a la localización de la lesión en la porción anterior del III ventrículo, medidas antropomórficas, etc15,16, indicamos la vía interhemisférica transcallosa en tumores con su mayor volumen dentro de la cavidad ventricular, con acceso a través del FM, sin corregir previamente la hidrocefalia (salvo clínica de hipertensión endocraneana predominante) para favorecer el "despegue" de la lesión de la pared ventricular. El volumen de algunos tumores de nuestra serie, que ocupaban casi totalmente la cavidad, no contraindicó la vía.
La posición de la cabeza en función del ángulo de visión que proporciona el microscopio es fundamental. Debe considerarse la forma en C "acostada" del CC y que el centro de la visión debe orientarse en el interior de la cisura interhemisférica y en el interior de la cavidad ventricular, debiendo movilizarse el microscopio en forma de arco.
Encontramos dificultades de orientación en dos casos debido a excesiva flexión de la cabeza.
La plaqueta centrada en la sutura coronal (2/3 por delante) fue realizada pasante para tener el seno sagital superior (SSS) reparado. La apertura dural debe anticiparse a la presencia de venas corticales que limitan la apertura y poder rebatir la misma sobre el seno sin excesiva tracción4,6-8,15
La venas tributarias del SSS pueden ser liberadas parcialmente de la corteza con disección aracnoidal, si son pequeñas podrían coagularse2,4, en caso de sangrado preferimos colocar pequeñas "bolitas" de malla de celulosa oxidada regenerada (SurgicelR). También debe vigilarse durante la cirugía la tensión que soportan estas venas ya que la espátula o la manipulación profunda del tumor pueden estirarlas y generar sangrados de la superficie en fase avanzada de la exéresis.
El deslizamiento por la cisura interhemisférica no ofreció dificultades en los casos de primer abordaje. En las reoperaciones, la aracnoiditis entre la cara medial interhemisférica y la hoz exigió mayor disección y limitó parcialmente el tamaño del corredor aunque no se registraron sangrados importantes.
El sitio de la callosotomía se eligió tomando como parámetro la proyección del FM , que debe establecerse en forma individual para cada paciente y coincidimos con el comentario de De Oliveira16 sobre las variantes anatómicas y la distención de las estructuras que genera la masa tumoral respecto de las medidas antropométricas establecidas3,15-17.
Nos resultó útil colocar un algodón reparado por delante y por detrás de la callosotomía para mantener la separación interhemisférica y evitar la entrada de sangre en la cavidad operatoria8. La hidrocefalia afina el CC y facilitó las callosotomías efectuadas. Observamos la mejoría volumétrica postoperatoria (Fig. 6).
La sección del CC por sí misma no generó alteraciones neuropsicológicas evidentes en nuestros pacientes, particularmente en los casos del glioma naciente del CC en que se amplió la "callosotomía" generada por el tumor; como así en la sección efectuada para, estratégicamente, acceder a drenajes venosos de una MAV alimentada por la arteria pericallosa cuyo nido serpenteante ocupaba parte del cuerpo del CC.
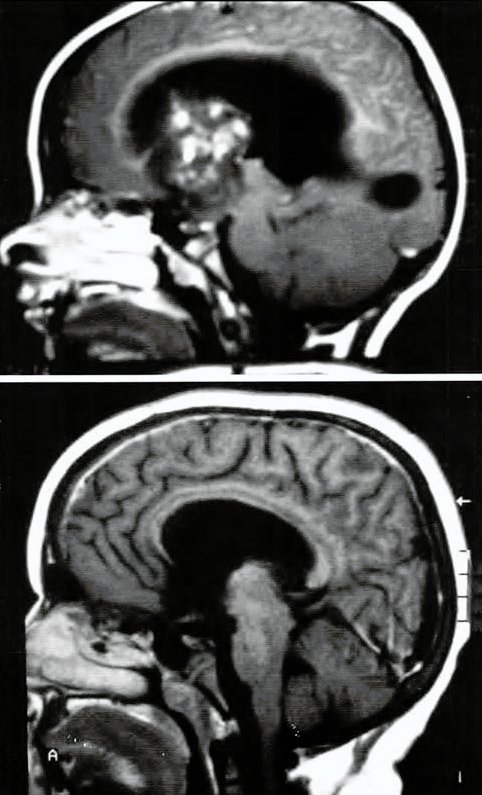
Fig. 6. Paciente de 12 años de edad Glioblastoma talámico, variante transcoroidea.
La callosotomía medial sobre el tercio anterior del cuerpo del CC proporciona el acceso a la cámara del cuerno frontal del ventrículo lateral (VL), constituyendo una vía directa.
El conocimiento del deplazamiento del septum favorece anticipar los límites del tumor "contenido" en una cavidad prácticamente cerrada, y sin elementos vasculares normales en la superficie que primero se ofrece a la visión del cirujano.
El septum fue encontrado desplazado de la línea media en el estudio de IRM en cuatro casos, debiendo mantenerse este dato in mente para evitar errores de ubicación anatómica2,15,13; de ser posible su fenestración facilitará, en caso de hidrocefalia persistente, su solución con un solo catéter ventricular.
El plexo coroideo que corre hacia el FM está habitualmente comprimido y puede generar algún sangrado al resecar la porción medial y basal de la lesión4,6,7.
La orientación del plexo coroideo, venas septal y talamoestriada son las referencias utilizadas2,13,15 para reconocer cuál ventrículo es el abordado en caso de que la distensión y obstrucción de la visión del FM o de la pared inferolateral ventricular ,generadas por el volumen tumoral, confunda la situación anatómica.
Un detalle durante la manipulación de la lesión intraventricular es no apoyar el instrumental ni en el borde de la cara medial del hemisferio, nisobre los límites de la callosotomía; en esta maniobra inadvertida justificamos la diferencia apreciada en la extensión observada por el cirujano y los hallazgos en IRM.
Consideramos que las hemiparesias transitorias se debieron a una incorrecta aplicación de la espátula.
El Foramen de Monro (FM) se encontró dilatado en la mayoría de los casos, evitando la sección del fórnix que como vía eferente del hipocampo sería responsable de los trastornos neuropsicológicos6,7,9,13,17. Tampoco la coagulación venosa fue utilizada para ampliar el FM como plantean algunos autores, aunque existe controversia sobre las secuelas probables3,4,6,7,12.
El gran volumen de los tumores provoca que inicialmente puedan no distinguirse los reparos del FM; entonces aplicamos la reducción endotumoral hasta lograr la adecuada identificación en los casos de tumores sólidos.
Dado que el desarrollo intra III ventrículo genera dificultades de identificación de las estructuras, es conveniente la resección intratumoral inicial para definir el sitio de implante tumoral desde el piso, para evitar fraccionar en la interfase con el hipotálamo.
Los disturbios metabólicos registrados fueron transitorios en la mayoría de los casos; consideramos que la distensión del infundíbulo y la compresión del piso del III ventrículo generan la alteración del eje hipotálamo-hipofisario; la disección tumoral afecta la transmisión neurohormonal aun sin lesión estructural definitiva y explicaría la recuperación observada.
La principal dificultad estuvo en las resecciones de los astrocitomas pilocíticos, debido a su consistencia firme, poco aspirables y gran volumen de desarrollo en el III ventrículo. Se señala que el uso del aspirador ultrasónico es eficaz para a la resección de tumores fibrosoelásticos, pero ofrece poca maniobrabilidad a través de la pequeña ventana de la callosotomía (aún en las versiones "para microcirugía") .
El quiste coloideo presentaba un margen entre el tumor y las paredes, por lo que pudo ser disecado y resecado en su totalidad sin lesión.
En el caso del papiloma del III ventrículo, el deslizamiento a través del FM permitió desplazar el tumor en totalidad de la cavidad ofreciendo finalmente las arterias aferentes, que luego de coaguladas permitieron la exéresis completa con el tumor "exangüe". No obstante, este paciente presenta un retraso madurativo moderado atribuible a la hidrocefalia persistente postoperatoria (corregida finalmente mediante derivación ventriculoperitoneal definitiva) y probablemente una lesión inadvertida sobre el fórnix al deslizar el tumor de gran volumen.
En el caso del cavernoma de III ventriculo, había recibido una biopsia estereotáctica antes de su ingreso en nuestro Servicio; afortunadamente se obtuvo tejido inespecífico.
Posteriormente, los dos intentos por vía transcallosa no lograron una exéresis completa, creemos que por no mantener un plano de disección adecuado en la cavidad distorsionada del III ventrículo13,15,18. Esta paciente presentó deterioro neurológico observado luego de varios sangrados sucesivos, dos episodios de disfunciones valvulares y no regresó a la consulta luego de cinco años de seguimiento.
En un craneofaringioma que había sido resecado parcialmente por vía subfrontal previamente, se completó la resección por vía transcallosa de la porción quística remanente en el III ventriculo. La recomendación de Yasargil8 de complementar la vía pterional y transcallosa durante el mismo acto, en particular para craneofaringiomas, nos parece adecuada, pero debe ser adaptada a la factibilidad de cada equipo quirúrgico.
Los tumores talámicos fueron abordados por la cara ventricular.
Un caso por exceso de disección y probable coagulación de las perforantes talámicas interrumpiendo las conexiones reticulares ascendentes19 generó un estado vegetativo postoperatorio.
El uso de la ampliación del campo operatorio mediante la apertura de la fisura coroidea fue satisfactorio para la resección de un glioblastoma talámico que por la ruta tranforaminal no hubiera permitido un acceso favorable y hubiese generado excesiva tracción a distancia de la callosotomía2,8,10,12,13.
El "agrandamiento" del tálamo por el tumor acercó la lesión y luego de la disección de la tenia coroidea, con poca aspiración de la lámina talámica remanente, se logró la resección endotumoral subtotal.
En cuatro pacientes se repitió el abordaje interhemisférico.
En el caso de la MAV de la arteria pericallosa, se utilizó la técnica para tener control del drenaje hacia las venas septal y talamoestriada. Su manejo resultó dificultoso en la apertura del espacio interhemisférico debido a las adherencias generadas por el sangrado previo. El manejo de las aferencias pericallosas no ofreció otras dificultades que las propias de la patología Tampoco se observó deterioro neurocognitivo atribuible a la reiteración de la vía necesaria por la reaparición de la MAV luego de tres años de angiografía de control negativa14.
En el otro paciente, en que se repitió la vía dos veces en un lapso de 4 años, fue en un caso de astrocitoma del III ventrículo, que había completado el tratamiento de "quimioterapia de bajas dosis". No se observó deterioro neuropsicológico como podría esperarse1,4,6,7,10,15, sino que mejoró su condición como para reintegrarse a una escuela especial de rehabilitación.
La evaluación neuropsicológica debería acompañar al análisis de los resultados obtenidos6,10,5, pero resulta dificultosa como ya se consignó y requerirá disponer de un patrón de desarrollo neuropsicológico adaptado, no sólo al momento evolutivo del paciente sino a su condición sociocultural tan variada en nuestra población hospitalaria
CONCLUSIÓN
La vía transcallosa representa una opción preferencial para el acceso microquirúgico a las cavi dades ventriculares con mínima incisión neural. En la mayoría de los casos permite resecciones completas aún en tumores de gran tamaño.
Los reparos anatómicos ya conocidos ofrecen maniobrabilidad y seguridad.
El FM dilatado en la mayoría de los casos facilitó el ingreso al III ventrículo sin sacrificar ningún elemento vascular o neural.
Es conveniente no tratar inicialmente la hidrocefalia si el status del paciente lo permite.
La extensión de las callosotomías fue mayor en las IRM que en la apreciación del cirujano.
La apertura de la fisura coroidea expuso satisfactoriamente la cara ventricular talámica en el III ventrículo.
Los trastornos endocrinológicos son transitorios en la mayoría de los casos. Respecto a las secuelas en el caso del paciente con tumor talámico es probable que el deterioro neuropsicológico pueda atribuirse a la alteración de las conexiones talámicas hacia corteza y hacia el tronco cerebral, más que a la extensión de la callosotomía. En el paciente con papiloma del III ventrículo la secuela probable es la lesión del fórnix sumada a persistencia de la hidrocefalia luego de la exéresis completa del tumor. En el paciente operado de cavernoma las secuelas parecen secundarias a sangrados sucesivos.
La callosotomía, tanto en su primera aplicación como en las repeticiones motivadas por crecimiento de tumores del III ventrículo, no generó déficit neurocognitivo agregado respecto de la condición neuropsicológica medida por rendimiento escolar y desempeño en el hogar en este grupo etano durante el período de control.
Son necesarias series más amplias y seguimientos a más largo para sacar conclusiones definitivas en una población en plena evolución neuropsicológica.
Bibliografía
1. Timurkaynak D, Rhoton Jr AL, Barry M. Microsurgical anatomy and operative approach to the lateral ventricles. Neurosurgery 1986; 19: 685-721.
2. RhotonJr AL,Yamamoto I, Peace DA. Microsurgery of the third ventricle. Part 2. Operative approachs. Neurosurgery 1981; 5 : 357-73.
3. Yamamoto I, Rhoton Jr AL, Peace DA. Microsurgery of the third ventricle. Part I: Microsurgical anatomy. Neurosurgery 1981; 8: 334-56.
4. Apuzzo MLJ, Scott Litofsky N. Surgery in and around the anterior third ventricle, in Apuzzo MLJ (ed) : Brain Surgery: Complication avoidance and management. New York, Churchil Livingstong,
1993, Vol 1: 541-79
5. Busch E. A new approach for the removal of tumors of the third ventricle. Acta Psychiatr Scan 1944; 19: 57-60.
6. Apuzzo MLJ, Chikovani OK, Gott PS, Teng EL, Zee CS, Gianotta SL. Transcallosal interforniceal approaches for lesions affecting the third ventricle. Surgical considerations and consecuences. Neurosurgery, 1982; 10: 547-54.
7. Apuzzo MLJ, Gianotta SL : Transcallosal interforniceal approach, in Apuzzo MLJ (ED): Surgery of the third Ventricle. Baltimore, Williams and Willkins, 1998, 2a. Ed . 421-52.
8. Yasargil MG, Microneurosurgery of CNS tumors, Stuttgart, Georg Thieme, 1996, Vol IV B, 313-38,
9. Schijman E, Aspectos anatómicos del abordaje transcalloso-interfornicial. Rey Argent de Neuroc 2002; 16: 27-31.
10. Petrucci RJ, Buchelt WA, Woodruff GO, Transcallosal parafornicial approach for third ventricle tumors:neuropsichological consequences. Neurosurgery 1987; 20: 457-64.
11. Weschler D: Weschler Inteligence Scale for Children, Buenos Aires, Ed. Paidós,1994,
12. Campero A: Anatomía microquirúrgica en 3D de la fisura coroidea, Rey Argent de Neuroc 2003; 17: 101-11,
13. Wen H, Rhoton AL, de Oliveira E: Transchoroideal approach to the third ventricle :Ananatomic study of the choroidal fissure an its clinical application. Neurosurgery 1998; 42: 1205-19.
14. Jaikin M, Ledesma J, Pavón D, Picco P, Olivella E, MAV cerebrales, Análisis de 41 casos. Rey Argentina de Neurocirugía, 2002; 16: 77-84,
15. Ture U, Yasargil MG, Al Mefty O, The transcallosaltransforaminal approach to the third ventricle with regard to the venous variations in this region. J Neurosurg 1997; 87: 706-15.
16. Winkler P, Weis S, Wenger E, Herzog C, Dahl A, Reulen HJ, Transcallosal approach to the third ventricle: normative morphometric data bases on magnetic resonance imaging scans, with especial reference to the fornix and forniceal insertion. Neurosurgery 1999; 45: 309-19,
17. Winkler P, Ilmberger J, Krishnan K, Reulen HJ,Transcallosal Inteforniceal -transforaminal approach for removing lesions occupying the third ventricular space: clinical and neuropsychological results. Neurosurgery 2000; 46: 879-90.
18. Reyns N, Assaker R, Etienne L, Lejeune JP. Intraventricular cavernomas: three cases and review of the literature. Neurosurgery 1999; 44: 648-52.
COMENTARIO
El trabajo del Dr. Jaikin et al cumple con los objetivos propuestos por los autores.
En las conclusiones respecto al status neuropsicológico, tal cual lo postulan los autores, sería necesaria una mejor evaluación pre y postoperatoria, no sólo en el seguimiento longitudinal de los pacientes sino también con la utilización de herramientas adecuadas, para aseverar que las consecuencias de los deterioros neurovegetativos en esta serie son equiparables a las causas descrip tas en la literatura (extensión de la callosotomía, lesión del fórnix y lesión de drenajes venosos).
En la descripción de la técnicas quirúrgica, los autores redundan en observaciones y conceptos clásicos para esta vía, pese a lo cual considero saludable refrescar la anatomía quirúrgica para el abordaje de las lesiones ocupantes del III ventrículo.
Hugo Pomata
