Título
Autor
Fecha
Texto
Pseudomeningocele postcirugía de columna lumbar comunicación de dos casos
Mario Amaolo, Sergio Pallini, Vilma Passante, Daniel Desole,
Martín Olivetti, Javier González Ramos, Gonzalo Bonilia, Javier Alinez
Servicio de Neurocirugía - Hospital Militar Central, Buenos Aíres
RESUMEN
Objetivo. Describir 2 casos de pseudomeningocele lumbar postoperatorio.
Descripción. Reportamos dos casos de pseudomeningocele crónico secundario a cirugía de columna lumbar diagnosticados por TAC/ RNM. La solución de continuidad dural en un caso fue objetivada por mielototomografia y en el otro por RNM con secuencia de dinámica de flujo de LCR.
Intervención. Ambos casos fueron tratados quirúrgicamente con cierre del defecto dural obteniéndose buenos resultados posoperatorios.
Conclusión. La presencia de dolor radicular en el contexto de un pseudomeningocele postquirúrgico es un signo indirecto de atropamiento radicular y herniación de la misma a través del defecto dural y / o aracnoideo lo que debe ser resuelto quirúrgicamente para evitar el déficit neurológico irreversible.
Palabras clave: fistula dural, laminectomía, pseudomeningocele
ABSTRACT
Introduction: The development of a pseudomeningocele is a rare complication alter lumbar spine surgery.
Description: We report two cases of chronic pseudomeningocelesecondary to lumbar spinal seurgery both diagnosed by Ct scan and RNM irnages. The site of dural tear was shown in one case by mieloCT and by stream dynamics sequences in RNM images in another.
Discussion.: Both cases were surgically treated with closure of the dural tear and have good postoperative results.
Conclusion: The presence of radicular pain in the contex of a postoperative pseudo meningocele is an indirect sign of entrapment and herniation of a nerve root through the dural tear and / or the arachnoidal membrane. This situation must be operated as soon as possible to avoid irreversible neural damage.
Key words: laminectomy. dural tear. pseudomeningocele
INTRODUCCIÓN
El pseudomeningocele es definido como una colección extradural de LCR extravasado a través de una solución de continuidad dural o aracnoidea.
La mayoría de las veces es consecuencia de una laceración dural o aracnoidea inadvertida durante la cirugía. Existen diferentes métodos para su tratamiento pero el defmitivo casi siempre es la resolución quirúrgica.
Presentamos dos casos, uno secundario a una discectomía lumbar L4-L5 izquierda y otro secundario a la exéresis de un schwannoma L2-L3-L4, ambos tratados quirúrgicamente.
DESCRIPCIÓN DE LOS CASOS
Caso 1
Paciente masculino de 37 años, operado de schwannoma L2-L3-L4 con laminectomía de los mismos niveles y plástica dural. Curso de período libre de dolor de aproximadamente 4 meses luego de lo cual consulta por lumbalgia.
Examen físico: herida normotrófica, hiporreflexia patelar izquierda previa, sin sintomatología radicular.
IRM: voluminoso quiste subaponeurótico multiloculado que se extiende desde L2 a L5, en pantalón, con mayor ancho a nivel de L3. Se realiza punción evacuación de 100 cc de LCCR claro guiada por ecografia. Se indica actitud en Trendelemburg por el lapso de 3 días, acetazolamida 250 mg c/8 hs por 3 días y vendaje compresivo de la zona. Alta sin dolor, previo control ecográfico que evidenció pequeña colección residual de unos 20 cm3.
Se reinterna al mes por lumbalgia bilateral provocada por recidiva del pseudomeningocele, lo cual motiva la realización de una mielotomografia que fmalmente reveló una localización del trayecto fistuloso a nivel del pedículo izquierdo de L2 (Figs. 1 y 2). En el mismo procedimiento se extrajeron 80 cc de LCR de la colección reformada.
Se programó cirugía reparadora donde se evidenciaron adherencias de algunas raíces de la cola de caballo a los bordes de la fistula sin herniación de las mismas a su través. Se procedió al despegamiento de las raíces y al cierre del defecto tecal con puntos separados de seda 3/0 y plástica con fascia lata sellando la sutura con adhesivo de fibrina sintético.
Se indicó nuevamente actitud de Trendelemburg por 3 días con buenos resultados. Actualmente paciente sin dolor.
Caso 2
Paciente masculino de 52 años operado en otro servicio hace 10 años por hernia de disco L4-L5 izquierda, asintomático por 3 años y que luego de dicho período comienza con lumbociática izquierda progresiva en intensidad hasta consultar 1 año después.
Examen fisico: colección remitente lumbar subyacente a la herida, que provocaba dolor a la presión y parestesias en miembro inferior izquierdo.
Se realizó una TAC en la que se detectó pseudomeningocele de 5 x 6 cm desde L4 a S 1. Se completó el estudio con IRM de columna lumbar que evidenció una imagen hipointensa en T1 en hiperintensa en T2 de localización predominante en gotera paravertebral izquierda que comprimía la cara posterolateral del saco dural, asociado a engrosamiento y agrupamiento de las raíces de la cola de caballo. En la secuencia de dinámica de flujo del LCR se evidenció fistula dural posterior entre la 4a y 5a vértebra lumbar (Fig. 3).

Fig. 1. Mielografia lumbar en incidencia de perfil, que pone en evidencia la morfología del pseudosaco a la altura de L2 a L5
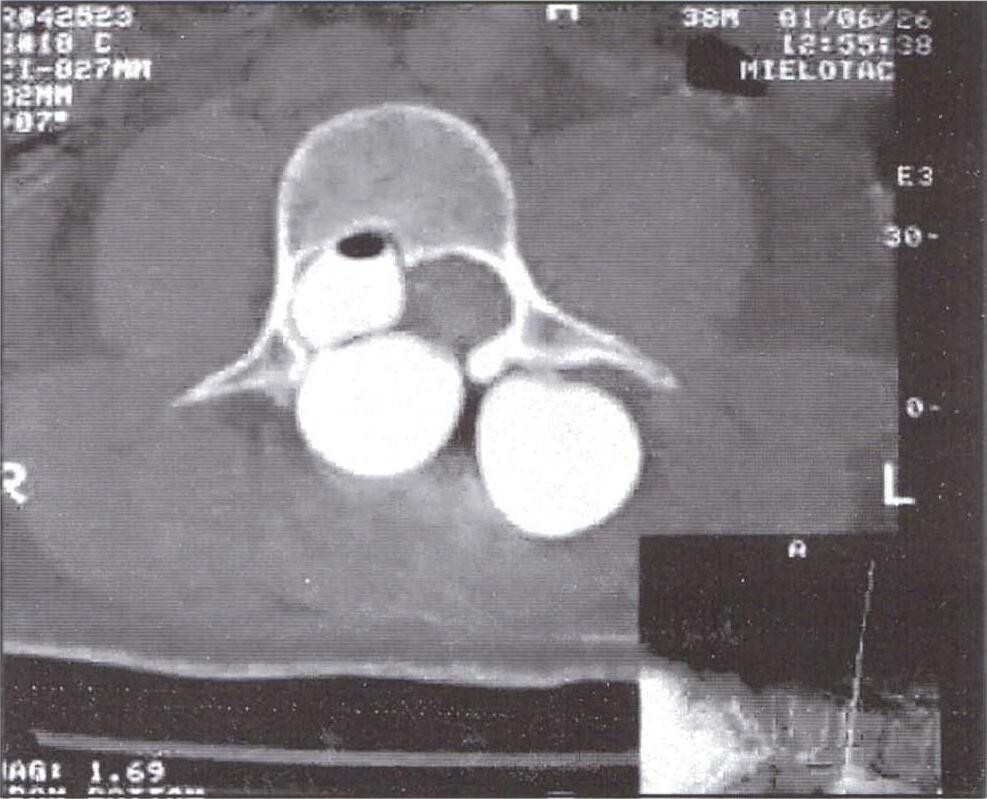
Fig. 2. Corte axial de mielotomografia a nivel de L3, que ilustra la coleción de LCR en una cavidad multíloculada
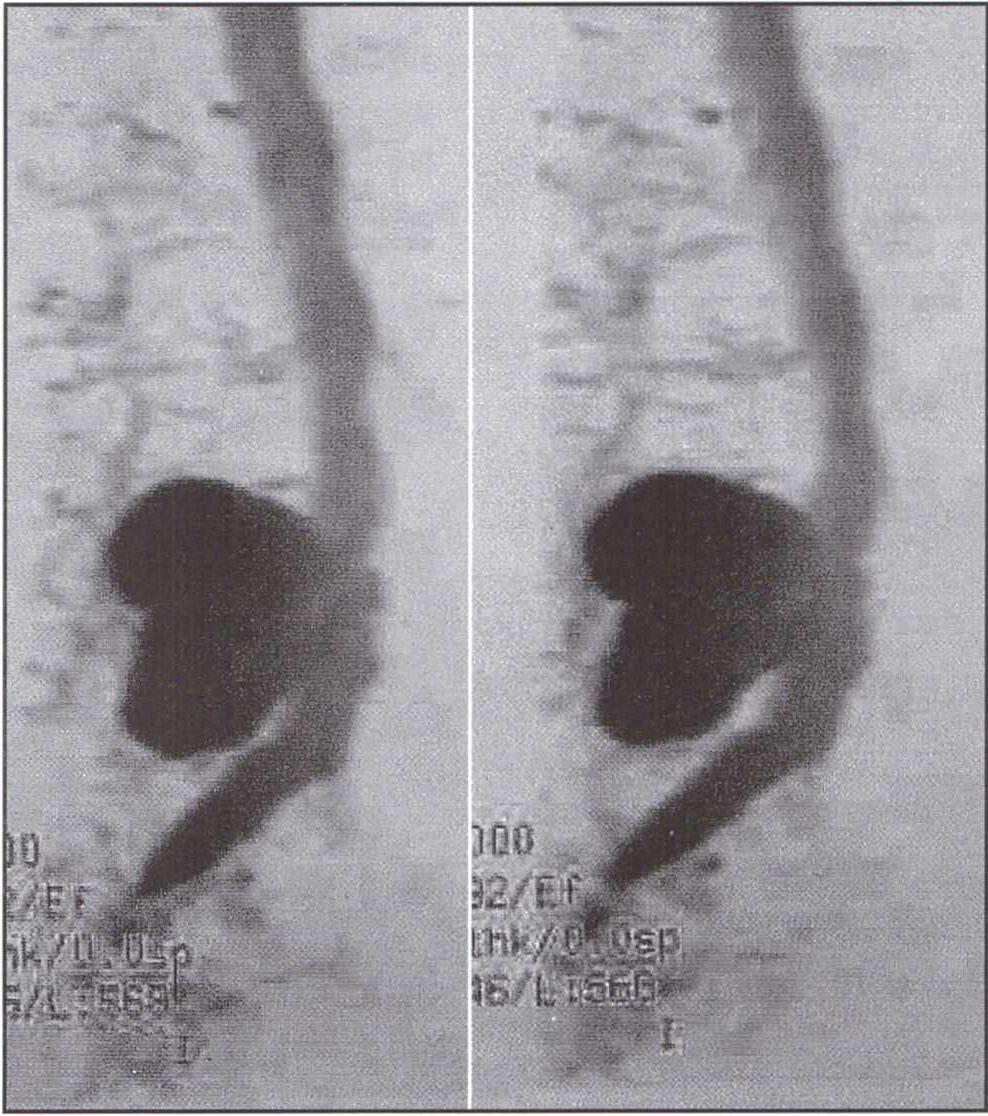
Fig. 3. Secuenia de dinámica de flujo del LCR.
Se programó una cirugía reparadora donde se objetivó una fistula de 5 mm de diámetro con un pequeño "loop" de herniación radicular que protruía a través del defecto tecal con cada disparo del respirador mecánico (Fig. 4), la cual se redujo al interior del saco dural procediéndose al cierre del defecto por plicatura de sus bordes y sellado de la sutura con adhesivo de fibrina sintético.
Se obtuvo una buena respuesta a la cirugía en cuanto a la resolución del dolor y del pseudomeningocele, no así de la parestesia que persistió por un lapso de 6 meses.
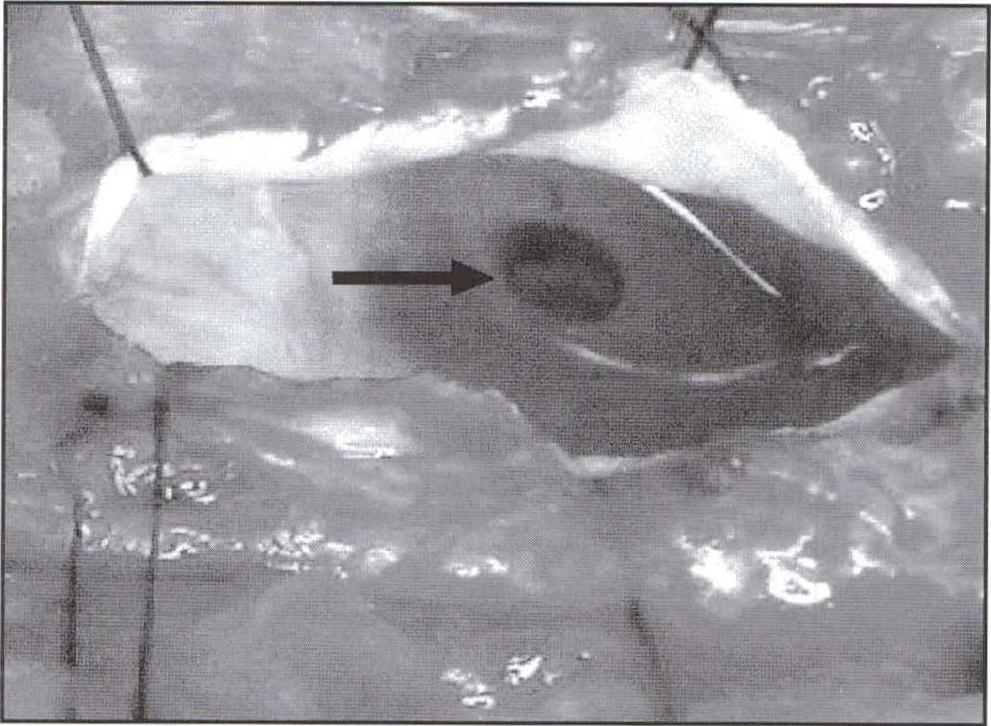
Fig. 4. Fotografía intraoperatoria que muestra la solución de continuidad dural y una raíz protruyendo a su través (flecha).
DISCUSIÓN
El pseudomeningocele postlaminectomía fue reportado por primera vez en 1946 por Hyndman y Gerver en una revisión de quistes extradurales. En 1947 Swanson y Fincher reportaron los primeros 3 casos de pseudomeningocele por discectomía lumbar notando la similitud de la sintomatología con respecto a la patología prequirúrgica.
La incidencia de esta complicación es poco conocida ya que muchos casos probablemente son asintomáticos. Las cifras publicadas varían entre 0,068 al 2% de incidencia.
Su formación es debida a una efracción dural cerrada en forma deficiente durante la cirugía o que pasa inadvertida durante el proceso de la laminectomía, sin embargo, aunque la efracción dural en esta maniobra quirúrgica no es rara de observar, no siempre provoca el desarrollo de un pseudomeningocele.
Otras causas reportadas son los traumatismos de columna lumbar en pacientes con espina bífida oculta y los espontáneos en pacientes con neurofibromatosis y síndrome de Marfan. Si la aracnoides permanece intacta, ésta puede herniarse a través del orificio dural resultando en un quiste aracnoideo, pero lo más común es que ambas serosas sean dañadas a la vez y el LCR extravase hacia los tejidos blandos paraespinales, pudiendo en algunos casos ser encapsulado por tejido fibroso.
Un dato de interés es la ocurrencia de una herniación radicular a través del defecto dural, que se inflama provocando dolor y que impide el cierre de sus bordes por obstrucción fisica ya se adhiriéndose a ellos o insinuándose a su través en un pequeño "loop". Este entrampamiento radicular determinaría si el pseudomeningocele es sintomático o no en la mayoría de los casos y puede ser causa de daño neurológico irreversible.
Destacamos la importancia de la IRM como método diagnóstico del pseudomeningocele y orientación en cuanto a la localización del orificio fistuloso en el saco dural (aunque este último también puede ser diagnosticado por una mielotomografía o métodos de diagnóstico por imágenes basados en la administración de sustancias radioisotópicas) e inclusive puede revelar la herniación de una raíz, evento que la tomografia no logra objetivar.
El tratamiento es controvertido. Se han descrito distintos métodos: para los asintomáticos generalmente no se instaura tratamiento alguno. En ciertos casos, el drenaje lumbar continuo (aún en pacientes con prótesis), el decúbito supino temporario y los parches percutáneos de sangre autóloga suelen otorgar buenos resultados; aunque en algunas ocasiones, el drenaje lumbar continuo suele provocar síndromes de hipotensión de LCR, lo que hace discontinuar dicho tratamiento.
Sin embargo, el tratamiento definitivo en la mayoría de los casos de pseudomeningocele sintomático es quirúrgico y requiere de una buena exposición ósea a fin de descubrir enteramente el defecto dural. Cualquier adherencia a los bordes de la fistula o herniación radicular a su través debe ser liberada y/o reducida hacia el interior del saco tecal y el orificio reparado con instrumental microquirúrgico con sutura discontinua cuidando de no incluir la raíz en la misma. El cierre del defecto en la duramadre con tejido autólogo-heterólogo o sintético se realiza según lo requerido y aplicando pegamento de fibrina sobre la sutura, en particular sobre los defectos laterales.
La remoción del pseudosaco no es enteramente necesaria y suele sellar en decúbito supino, en actitud de Trendelemburg o no, con vendaje compresivo y en el lapso de 48 hs.
CONCLUSION
Concluimos que el pseudomeningocele debe ser considerado como causa de sintomatología persistente o recurrente luego de una cirugía de columna lumbar.
Aquellos sintomáticos, deben ser tratados quirúrgicamente y los preceptos de una adecuada exposición y reducción de las raíces herniadas son absolutos, ya que el entrampamiento radicular por el pseudomeningocele probablemente contribuya a la severidad de su expresión sintomática.
BIBLIOGRAFÍA
- Lee KS, Ardi IM: Postlaminectomy lumbar pseudomeningocele: report of four cases. Neurosurgery 1992; 30: 111-4.
- Hadani M, Findler F, Knoler N, Tadmor R, Sahar A, Shacked I: Entrapped nerve root in pseudomeningocele after laminectomy: report of three cases. Neurosuergery 1986; 19: 405-7.
- Shapiro SA, Scully T: Closed continuous drainage of CSF via a lumbar subarachnoid catheter for treatment or prevention of cranial/spinal cerebrospinal fluid fistula. Neurosurgery 1992; 30: 241-5
- Schumacher HW, Wassman H, Podlinski C: Pseudomeningocele of the lumbar spine. Surg Neurol 1988; 29: 77-8.
- O'Connor D, Maskery N, Griffiths G: Pseudomeningocele nerve root entrapment after lumbar discectomy. Spine 1998; 23: 1501-2.
- Stambough JL, Templin CR, Collins J: Subarachnoid drainage of an established or chronic pseudomeningocele. J Spinal Disorders 2000; 12: 39-41.
COMENTARIO
En principio considero positivo el hecho de que se publiquen trabajos sobre complicaciones que permiten así prevenirlas basándose en la experiencia de otros.
Con respecto a la definición de pseudomeningocele, no se especifica de qué bibliografia fue extraída, pero es probable que exista un error de traducción, ya que si la colección de LCR es extradural, indefectiblemente debe haber una solución de continuidad dural y no optativa "dural o aracnoidea".
Opino que la conducta de los autores respecto a la resolución quirúrgica de los casos mencionados es la adecuada, ya que la sintomatología se debía al compromiso de las raíces en el defecto aracnoideo y dural.
Surge de la descripción de la técnica quirúrgica y de la fotografia intraoperatoria, que el tratamiento fue realizado mediante técnica microscópica, lo que considero es de fundamental importancia, como así también aportar respecto a la conveniencia de solicitar al anestasista la supresión transitoria de la ventilación en el momento de realizar la microsutura y colocación de la fibrina, lo que facilitará el procedimiento.
En lo que respecta a la prevención de esta patología, creo que la técnica microneuroquirúrgica juega un papel sustancial y que una de las maniobras que sistemáticamente debemos realizar al finalizar la cirugía de columna, se haya o no abierto la duramadre, es la de solicitar al anestesista que mediante las correspondientes maniobras eleve la presión del LCR con el fin de constatar que no existe pérdida a través de la duramadre.
Cesar Augusto Ara
