Título
Autor
Fecha
Lugar de Realización
Texto
Artículo original
Hematomas Intracraneanos Postraumáticos en la Infancia. Experiencia de 16 Años.
E. J. Herrera, J. C. Viano, I. L. Aznar y J. C. Suárez
Departamento de Neurocirugía, Hospital Infantil Municipal de Córdoba, República Argentina.
Correspondencia: Av. Hipólito Irigoyen 384 (5009) Córdoba
RESUMEN
Se efectuó un análisis descriptivo retrospectivo de las historias clínicas de 113 niños con CHIP (1980-1996), que necesitaron tratamiento quirúrgico.
La muestra observó una mayor prevalencia de CHIP en el sexo masculino (73,5%), con una edad promedio de 6 años 5 meses ±4 años 10 meses (rango 1 día - 15 años). El 53% de las niñas sufrieron CHIP antes de los 3 años, mientras que el 54% de los niños tuvieron 7 o más años (P < 0,05). Los mecanismos originarios del TCE más frecuentesfueron caída (36,3%), accidente con rodados (33,6%) y de causa desconocida (15,9%). Este último, principalmente en niños menores de 3 años (31%). Los síntomas de comienzo más frecuentes fueron: vómitos (58,6%), pérdida del conocimiento (47,1%) y cefaleas (24,1%). El 93,8% presentaron síntomas y signos al momento de ingreso hospitalario, siendo frecuentes la alteración de la conciencia (66%), los vómitos (47,2%) y la cefalea (26,4%).
Las complicaciones hemorrágicas observadas en estos 113 pacientes fueron: 75 hematomas extradurales (66,4%), 35 hematomas subdurales (31,0%), 19 contusiones hemorrágicas (16,8%) y 11 hematomas intraparenquimatosos (9,7%). En 13 pacientes la localización del hematoma fue en fosa posterior (11,5%). Tuvimos pacientes con más de un tipo de complicación hemorrágica (22,1%). La morbilidad fue del 9,7% y la mortalidad del 17,7%.
Palabras Clave: epidemiología, hematoma extradural, hematoma de fosa posterior, hematoma subdural, infancia, traumatismo de cráneo
ABSTRACT
A retrospective descriptive analysis of the clinical histories of 113 children with CHIP (1980-1996) that needed surgical treatment was made.
The sample showed a higher presence of CHIP in the mate sex (73,5%), with an average age of 6 years, 5 months ±4 years 20 months (range 1 day-15 years). Among the girls, 53% suffered CHIP before the age of 3 years, while 54% of the boys were 7 years old or older (P<0,005). The mostfrequent TCE original mechanisms were falls (36,3%), accidents with vehicles (33,6%) and unknown causes (15,9%). The latter mainly in children below 3 years of age (31%). The mostfrequent onset symptoms were: vomiting (58,6%), loss of consciousness (47,1%), and migraine (24,1%); 93,8% showed symptoms and signs when admitted to the hospital, with a frequent appearance of consciousness alterations (66%)„ vomiting (47,2%) and migraine (26,4%).
The bleeding complications observed in these 113 patients were: 73 extradural hematomas (66,4%), 35 subdural hematomas (31%), 19 bleeding contusions (16,8%) and 11 intraparenchyma hematomas (9,7%). In 13 patients the hematoma was located in the posterior fossa (11,5%). We had patients with more than one type of bleeding complications (22,1%). Morbidity was 9,7% and mortality 17,7%.
Key words: Extradural hematoma, Head injury, Childhood, Posteriorfossa hematoma, Subdural hematoma.
INTRODUCCIÓN
Los traumatismos crneoencefálicos (TCE) constituyen una patología muy frecuente en la práctica hospitalaria, representando la principal causa de internación en el Servicio de Neurocirugía de nuestro Hospital.
En nuestro pais no contamos actualmente con datos epidemiológicos completos sobre los traumatismo craneoencefálicos, por lo que habitualmente tenemos que recurrir a los aportes internacionales que se hacen en este aspecto19. Si bien el mayor número de los traumatismos de craneo en la edad pediátrica son leves y con consecuencias menores, cuando el traumatismo es grave las secuelas son importantes y la mortalidad elevada1,2,4,5,10,12.15,16,25,28.
Por esta razón, consideramos que un análisis de los aspectos epidemiológicos en este grupo de pacientes es muy importante, ya que los aportes que puedan realizarse en este campo contribuirán a la prevención y disminución del número de estos casos.
MATERIAL Y MÉTODO
Se llevó a cabo un estudio descriptivo retrospectivo sobre 113 niños que sufrieron complicaciones hemorrágicas intracraneanas postraumáticas (CHIP) y fueron tratados quirúrgicamente en el Hospital Infantil Municipal de Córdoba, en un período comprendido entre los meses de abril de 1980 y abril de 1996.
De las historias clínicas se relevaron datos tales como edad, sexo, mecanismos del traumatismo craneoencefálico, datos clínicos inmediatos y al ingreso hospitalario, estudios diagnósticos, diagnóstico definitivo y tasa de morbimortalidad.
La gravedad del traumatismo se estableció en base a la escala de coma de Glasgow al ingreso (Leve: 13 - 15 pts; Moderado: 9 - 12 pts; Grave: 8 pts o menos)20,26.
Para el análisis estadístico de las variables en estudio, se utilizaron métodos descriptivos tales como medidas de tendencia central y análisis de distribuciones de frecuencia. Para comparación de medias aritméticas se aplicó inicialmente Test de Student (t) cuando se demostró normalidad de las distribuciones y el Test de Levene demostró varianzas homogéneas, de lo contrario se utilizaron métodos no paramétricos. Para comparaciones múltiples con varianzas homogéneas y distribuciones normales, se usó Análisis de Varianza (ANOVA) con Test de Bonferroni y HSD-Tu key. La significación estadística de proporciones se corro boró mediante Chi cuadrado (x2), y/o cuando correspondía, Test Exacto de Fisher para dos colas (TEF). Se fijó un nivel a (Alfa) de significación estadística menor al 5% (p < 0,05) para rechazar hipótesis nula.
RESULTADOS
Sobre el total de casos en estudio (n=113), el 73,5% (n=83) resultaron de sexo masculino y el 26,5% (n=30) de sexo femenino.
La muestra presentó una edad promedio de 6 años 5 meses ± 4 años 10 meses, con una mediana de 6 años, y un rango de 1 día a 15 años de edad. La edad promedio para el sexo masculino y femenino resultó en 7 ± 5 años y 4,7 ± 4 años respectivamente, siendo dicha diferencia de 2,25 años de edad entre sexos estadísticamente significativa (Test t= 2,2 g1=110 p=0,03). Se establecieron grupos etarios cada 3 años, observándose que el 53% de las niñas sufrieron CHIP con 3 o menos años, mientras que el 54% de los niños tenían 7 o más años (tabla 1).
Los niños permanecieron internados un promedio de 12,7 ± 11,7 días, con un valor modal de 7 y una mediana de 8, dentro de un rango de 1 día a 60 días como máximo.
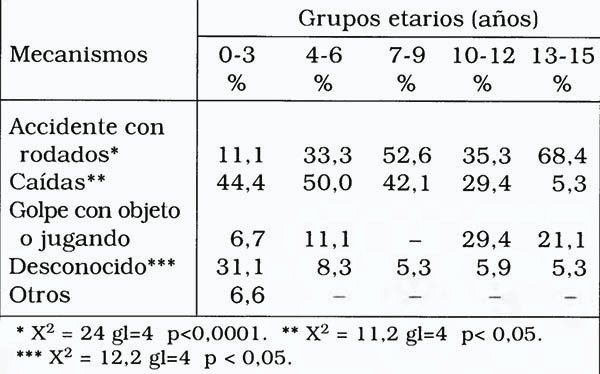
En cuanto a mecanismos originarios del TCE contamos con 41 caídas (36,3%), 38 accidentes con rodado (33,6%), 13 golpes con objetos y/o traumatismo durante el juego (11,5%), 18 niños en que el mecanismo era desconocido (15,9%) y 3 casos por otros mecanismos (2,7%) (figura 1). No se encontró diferencias entre sexos en este aspecto, pero sí entre grupos de edad (tabla 2). Al respecto, la frecuencia de TCE por accidente con rodado incrementó significativamente con la edad, siendo el riesgo relativo para mayores de 7 años de 4:1 respecto de menores a dicha edad (RR=3,8; x2 Yates = 17,4 p<0,00005), llegando incluso a ser el principal mecanismo entre los 13 y 15 años. La caída resultó un mecanismo significativo de TCE hasta los 12 años, con un riesgo relativo en niños menores de 12 años de 8:1 respecto a mayores de dicha edad (RR=8,1; x2 Yates = 8 p<0,005), siendo el mecanismo más frecuente en niños de O a 6 años. Finalmente, el TCE por mecanismos desconocidos se presentó en una proporción significativamente mayor en niños de 0-3 años respecto de otras edades (x2 Yates = 10,4 g1=1 p< 0,001).
Tabla 1. Prevalencia de CHIP por grupos etarios y sexo


Fig. 1. Mecanismos de TCE. n = 113
La altura cuando el mecanismo fue la caída, estuvo comprendida en un rango de 50 cm a 6 metros, con una media de 1,86 ± 1,36 metros, donde el 75% de los casos cayó desde una altura igual o inferior a 2,5 m. Existió una diferencia significativa en el promedio de altura caída entre grupos etarios (ANOVA g1=4:34; F=3,95 p < 0,01); siendo de 1,13 m entre los O - 3 años y de 2,8 m entre los 4 a 6 años de edad (Bonferroni - Tukey P< 0,05). Los niños presentaron una media de altura caída significativamente mayor que las niñas, siendo los promedios respectivos de 2 ±1,25 m y 1 ±0,8 m (p<0,05).
Tabla 2. Frecuencia de los distintos mecanismos originarios de TCE en cada intervalo de edad
El tiempo transcurrido entre el TCE y el ingreso, pudo ser establecido en 67 casos. El promedio fue de 15 hs, con una desviación muy amplia de ±22 hs y una distribución anormal heterogénea. Asimismo presentaba un modo de una hora, mediana de 6 hs y un intervalo intercuartilar, equivalente al 50% de los niños, entre 2 y 20 hs.
El 78,8% (n=89) de los niños presentaron síntomas antes de ingresar al hospital. De los 89 casos, el 39,3% tuvo síntomas de forma inmediata al TCE, mientras que un 58,4% los presentó luego de un lapso variable de tiempo (forma mediata), restando un 2,2% que presentó ambas formas. En general, el 58,6% de los pacientes presentaron vómitos, 47,1% pérdida del conocimiento, 24,1% cefalea y otros síntomas menos frecuentes. Los síntomas más frecuentes de aparición inmediata fueron la pérdida brusca del conocimiento (77,1%), los vómitos (45,7%), desorientación témporoespacial (DOTE) y/o confusión y/o excitación (14,3%), cefalea (11,4%) v otros síntomas que no superan cada uno la frecuencia del 3%. Mientras que los síntomas más frecuentes de aparición mediata fueron los vómitos (68,6%), cefalea (33,3%), pérdida gradual o brusca del conocimiento (27%), DOTE y/o confusión y/o excitación (17,6%) y otro tipo de síntomas que en conjunto se presentaron en el 16,7% de los casos. De lo anterior se desprende que la cefalea y vómitos se presentaron con mayor frecuencia de forma mediata, diferencia que resultó estadísticamente significativa (p<0,05).
El lapso de tiempo transcurrido desde el TCE, en el 75% de los pacientes que presentaron sus síntomas de forma mediata, fue igual o menor a 22,5 hs; el 50% fue igual o menor a 3,25 hs, y el valor más frecuente resultó una hora (modo).
El 93,8% (n=106) de los pacientes presentó síntomas y signos al momento de ingreso al nosocomio. Los principales fueron la alteración de la conciencia (66%), vómitos (47,2%), cefalea (26,4%), déficit de par craneal (26,4%), signo de Babinski (25,4%), DOTE (19,8%), signos de foco neurológico (17%) y otros signos con frecuencia menor al 6% cada uno (convulsiones, otorragia, fontanela hipertensa, macrocranea, descerebración, desviación conjugada de la mirada y otros con frecuencia menor al 3% cada uno). El 66% de casos con pérdida de la conciencia se componen de un 27,4% de sopor, 13,2% de estupor y 25,5% de coma. La afección del IIIer par craneal constituye el 89,3% de casos con pares craneales afectados (n=25). El 66,7% de los signos de foco correspondía a hemiparesia y un 28% a hemiplejia.
De acuerdo a escala de coma de Glasgow, tomada al ingreso, obtuvimos 57 casos de TCE leves, 18 moderados y 35 severos (figura 2). En 3 casos, no pudimos obtener estos datos {2,7%). No se observaron diferencias significativas de severidad entre sexos, grupos etarios y mecanismos originarios del TCE. Al respecto, el 39,5% de los accidentes con rodados, el 27,5% de caídas desde altura, el 30,8% de los golpes con objetos y el 31,3% de mecanismos desconocidos, se trataron de casos severos.
A 80 pacientes (70,8%) se les realizó radiografía de cráneo (frente, perfil y Towne) y/o a 95 se les realizó tomografía computada (TAC), entre otros estudios, con fines diagnósticos al ingreso.
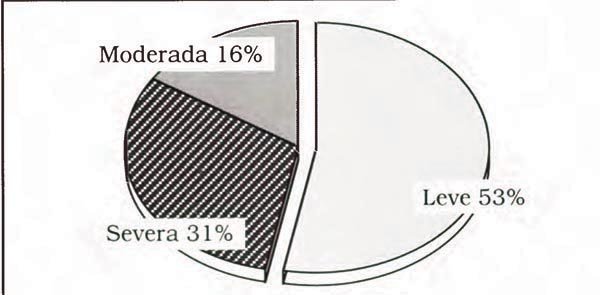
Fig. 2. Severidad del TCE al momento de admisión, según escala de Coma de Glasgow, n=113
Sobre el total de 113 casos, se diagnosticaron en forma definitiva, fractura de cráneo en 64 casos (56,6%), hematoma en todos los casos, 27 casos (24%) con contusión cerebral o hemorrágica y por último 32 casos (28,3%) con otro tipo de complicaciones propias del TCE. (Higroma subdural, hemorragia subaracnoidea, hemorragia intraventricular, hidrocefalia, infarto cerebral y otros).
Se llegó al diagnóstico de fractura de cráneo, en 52 pacientes (81,2%) mediante radiografía, en 8 (12,5%) con TAC y en 4 pacientes (6,3%) por cirugía. De las fracturas diagnosticadas por TAC, en 6 casos no se había realizado previamente radiografía, los dos restantes tenían radiografía normal. En tres de los cuatro casos diagnosticados mediante cirugía, poseían radiografía y TAC sin fractura.
Las fracturas comprometían bóveda en 62 casos que representan el 97% de pacientes con fractura, comprometía peñasco en 7 casos (11%) y base en 7 casos (11%). Se presentó sólo fractura de bóveda en 54 pacientes de los 64 casos con fracturas de cráneo (84,4%), en los restantes 10 pacientes se presentaron combinaciones entre los tres tipos de fractura mencionados. El 23,4% (n=15) de los pacientes con fractura de cráneo presentaron hundimiento.
Las fracturas de bóveda observaron una localización variada, en el 19,4% se localizó en hueso temporal, igual porcentaje en occipital, 16% en el frontal, 13% en el parietal, 11,3% parietotemporal, 6,5% frontotemporal y 14,5% en otras localizaciones menos frecuentes (frontoparietoccipital y témporoccipital las más comunes).
Los pacientes con hematoma, en el 79,6% de los casos (n=90) fueron diagnosticados mediante TAC de ingreso, 5,3% (n=6) mediante TAC después de un tiempo variable de internación, 0,9% (n=1) mediante angiografía y 14,2% (n=16) mediante cirugía.
Considerando la frecuencia de CHIP, dentro de los 113 pacientes de la muestra, se contabilizaron 75 hematomas extradurales (66,4%), 35 subdurales (20 agudos, 3 subagudos y12 crónicos) (31,0%),
11 intraparenquimatosos (9,7%) y 19 contusiones hemorrágicas (16,8%). Del total de pacientes, 88 (77,9%) tuvieron un solo tipo de CHIP y 25 (22,1%) más de una (tabla 3).
La fractura de cráneo se dio en proporción similar, tanto en el sexo masculino (55,4%) como el femenino (60%), pero se presentó con una frecuencia significativamente mayor entre los 4 y 12 años (77,1%), respecto a edades comprendidas entre 0-3 años (35,6%) y entre 13-15 años (52,6%) (x2=16,4 g1=2 p<0,001). Se encontraron diferencias significativas en la proporción de pacientes con fractura entre los distintos mecanismos originarios del TCE, llegando a estar presente hasta en el 74% de los accidentes de rodado, 63,4% de las caídas desde altura, 53,8% de los golpes con objeto y tan solo en el 16,7% de los de causa desconocida. (x2=17 g1=3 p<0,001).
Tabla 3. Tipos de CHIP diagnosticados y su frecuencia
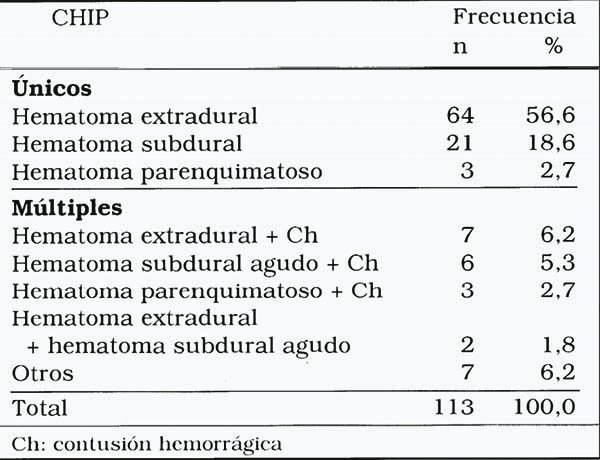
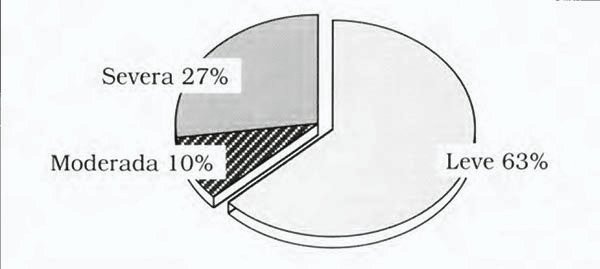
Figura 3. Severidad del estado neurológico en pacientes con CHIP único, n=88

Figura 4. Severidad del estado neurológico en pacientes con CHIP múltiple, n=25
La presencia de una fractura no determinaría un mayor grado de severidad del TCE en esta muestra; el 57%, 16% y 27% de casos con fractura resultaron leves, moderados y severos respectivamente, así como aquellos sin fractura resultaron leves el 44,7%, moderados el 17% y severos el 38,3%.
En cuanto a las complicaciones hemorrágicas, aquellos pacientes con CHIP único presentaron un número significativamente mayor de casos leves (62,3%) respecto de aquellos con CHIP múltiple (27,3%); estos últimos presentaron una proporción significativamente mayor de casos moderados (30,3%) y severos (42,4%) respecto de los primeros (10,4% y 27,3% respectivamente) (X2= 12,7 g1=2 P < 0,001) (Figs. 3 y 4).
Posterior a la cirugía hasta el alta, fallecieron 20 pacientes (17,7%) y 31 pacientes se retiraron con déficit neurológico variables (27,4%). De este grupo se perdió el seguimiento o se tiene datos incompletos en 10 casos, mientras que a los restantes 21 pacientes se los siguió entre 1 y 12 años. Posterior al seguimiento, 10 pacientes se recuperaron completamente (32,3% de los 31 casos con déficit al alta), mientras que los 11 restantes resultaron con secuelas definitivas, pacientes que corresponden al 35,5% de todos aquellos con déficit neurológico al alta y al 9,7% de los 113 casos de la muestra estudiada. Por lo que 20 casos fallecieron y 11 casos resultaron con secue las definitivas, constituyendo una morbimortalidad del 27,4% para la muestra estudiada (n=113).
La morbimortalidad varió significativamente con el grado de severidad medido con escala de Glasgow al ingreso, donde hasta el 51,4% de los casos severos fallecieron o quedaron con secuelas, contra el 27,8% de los moderados y tan solo el 10,5% de leves (X2=18,7 gl= 2 P< 0,00001).
DISCUSIÓN
Este estudio sobre los hematomas intracraneanos postraumáticos en la infancia, revela que la edad y el sexo están íntimamente relacionadas al tipo y mecanismo del TCE y a la probabilidad de tener un CHIP, ya que las mujeres evidenciaron una mayor frecuencia por debajo de los 3 años y los varones por arriba de los 7 años2,3,20. Sobre el total de casos en estudio, el 73,5% fueron del sexo masculino, esto es coincidente con lo publicado por otros autores4.
Referido a los mecanismos originarios del TCE, coincidimos con otros autores en que lo más frecuente es la caída desde altura seguido por los accidentes con rodados2,3,11,20. En nuestro estudio destacamos dos resultados al respecto, los accidentes con rodados se incrementan significativamente con la edad siendo el principal mecanismo de TCE en niños entre los 13 y 15 años y que la mitad corresponde a accidente con el propio vehículo. Esto apunta a tratar de disminuir los accidentes con rodados mediante la prevención de los mismos.
En nuestra serie, el mecanismo más frecuente de TCE en niños menores de 12 años es la caída desde altura, con un riesgo 8 veces superior respecto de mayores a dicha edad, mostrando los varones una altura de caída significativamente mayor. Los mecanismos desconocidos son más frecuentes en niños entre los O y 3 años de edad. Estos datos pueden ser de suma utilidad para la programación de campañas preventivas de TCE, como intento por disminuir el número de accidentes domiciliarios y en la vía pública .
Referente al tiempo de internación (promedio 13 días), es importante desde el punto de vista de costos por paciente internado con TCE, y será tema de trabajo para futuras publicaciones.
Respecto a los aspectos clínicos, la pérdida brusca del conocimiento estuvo presente en solamente el 24% de los casos con CHIP, mientras que el 93,8% tenían signos y síntomas al momento del ingreso, siendo la alteración de la conciencia el más frecuente (66%). Dentro de los pares craneanos el compromiso del III par craneal fue el más afectados.
Sobre los 113 pacientes con hematomas intracraneanos se diagnosticaron 64 fracturas de cráneo; de las 80 Rx realizadas 52 informaban fracturas y 27 eran negativas, dentro de las últimas se encontró 5 falsas negativas (tres incluso negativas a la TAC) confirmadas posteriormente mediante cirugía. Por lo que si bien la Rx tiene una alta sensibilidad (91% en nuestro estudio) y especificidad (100%), y la TAC adicionalmente puede aumentar la sensibilidad de Rx, siguen restando un 5% de fracturas como falsos negativos para ambos estudios.
Chan K. H. et al mencionan en su trabajo que la fractura de cráneo fue el principal factor de riesgo en la predición de hematoma intracraneano en adolescentes (sensibilidad del 100%, especificidad del 97%)9. Si bien lo anterior es cierto, en nuestro estudio sobre 113 hematomas solo 64 presentaban fractura. Con esto queremos destacar que hay que tener presente que se puede presentar HED u otra complicación hemorrágica intracraneana sin fractura14,21,23.
Consideramos, al igual que sostienen otros autores, que todo paciente con un TCE debe ser estudiado con Rx y TAC, y ser hospitalizado para su control durante 24-48 hs para poder realizar el diagnóstico y tratamiento quirúrgico precoz de un CHIP, incluyendo los TCE aparentemente leves Glasgow 13-15)9,11,22,24. Con este criterio de manejo del TCE, incrementamos el número de CHIP diagnosticados, en especial hematomas extradurales en pacientes con glasgow óptimo, ya que los pacientes con hematomas subdurales o contusiones hemorrágicas se encuentran por lo general con Glasgow menores a 121,5,7,13,15,24.
Queremos destacar que en nuestra serie encontramos 13 casos de CHIP de fosa posterior, representando el 11,5% de la serie, porcentaje ligeramente elevado comparado con otras series, teniendo en cuenta que los HED de fosa posterior representan entre el 4% y el 12,9% de todos los HED6,8,14,15,23,27.
La tasa de mortalidad general de la serie fue del 17,7% (n=20), alta respecto descripciones de otros trabajos.8 Sin embargo, en parte puede ser explicada por tratarse de una muestra quirúrgica, donde existió un 28,3% de casos con hematoma subdural y un 22,1% de CHIP múltiples. Al respecto, aquellos pacientes con CHIP único, presentaron un número significativamente mayor de casos leves (62,3%), coincidiendo con conceptos vertidos por otros autores en que las lesiones cerebrales asociadas tienen efectos adversos en el resultado final de los TCE, y se considera que el hematoma subdural agudo es el de peor pronóstico y más alta morbimortalidad, llegando incluso a valores entre el 31% y 74%8.15.17,18,23. El análisis exhaustivo de morbimortalidad, incluyendo discriminación por tipo de CHIP, será motivo de otro informe.
CONCLUSIONES
Sexo y edad, serían factores epidemiológicos significativos que actúan como modificadores de la prevalencia de CHIP en la infancia.
Los mecanismos del trauma en la infancia, dependerían significativamente de la edad del niño. Siendo en general, el mecanismo más frecuente la caída desde altura.
La fractura de cráneo sería un hallazgo muy común en niños con CHIP, estando fuertemente determinada por la edad y el mecanismo del trauma entre otros posibles factores.
El CHIP más frecuente de nuestra serie fue el hematoma extradural, representando el 66,4% de los pacientes.
Los CHIP múltiples determinarían, al momento de admisión, un cuadro neurológico significativamente más severo respecto de complicaciones únicas.
En nuestra institución, los pacientes con CHIP que son tratados quirúrgicamente, tendrían una morbimortalidad global del 27,4%, dependiendo significativamente en cada caso particular de la severidad medida con Glasgow al momento de admisión.
Bibliografía
1. Berger,MS.; Pitts,LH.; Lovely,M.; Edwards,MS.; Batrkowski,HM.: Outcome from severe head injury in children and adolescents. J Neurosurg 62:194199, 1985.
2. Berney, J.; Favier, J.; Froidevaux, A.C.. Pediatric head trauma: influence of age and sex. I. Epidemiology. Childs Nerv Syst 10: 509-516, 1994.
3. Berney, J.; Favier, J.; Froidevaux, A.C.. Pediatric head trauma: influence of age and sex. II. Biomechanical and anatomo-clinical correlations. Childs Nerv Syst 10: 517-523, 1994.
4. Bricolo, AP.; Pasut, LM.: Extradural hematoma. A prospective study. Neurosurgery 14: 8-12, 1984.
5. Bruce, D.; Schut, L.; Bruno,L.; Wood,J.; Sutton,L.. Outcome following severe head injuries in children. J Neurosurg 48: 679-688, 1978.
6. Burres, K.; Hamilton, R.: Chronic extradural hematoma: case report. Neurosurgery 4: 60-62, 1979.
7. Campbell, E.; Whitfield, R.; Greenwod, R.: Extradural hematoma of the posterior fossa. Ann Surg 138:509-517, 1953.
8. Cordobés, F.; Lobato,R.; Rivas,J., et al.: Observations on 82 patients whith extradural hematoma. Comparison of results before and after the advent of computarized tomography. J Neurosurg 54: 179- 186, 1981.
9. Chan,K.; Mann, K.; Yue,CH.; and Chuen, M.: The significante of skull fracture in acute traumatic intracranial hematomas in adolescents: a prospective study. J. Neurosurg 72: 189-194, 1990.
10. Choux, M.; Grisol, F.; Peragut,J.: Extradural haematoma in children, 104 cases. Child's Brain 1: 337-347, 1975.
11. Dacey, R. Jr.; Alves, W.; Rimel, R.; Winn, H.; Jane, J.: Neurosurgical complications after apparently minor head injury. Assesment of risk in a serie of 610 patients. J Neurosurg 65: 203-210, 1986.
12. Ducati, A.; Gaini,S.; Giovanelli, M.; et al: Extradural haematoma in infancy and childhood. Report of (56 cases). Presented at the Seventh Scientific Meeting of the International Society for Pediatric Neurosurgery, Jerusalen, 1978.
13. Fisher, R.; Kim, J.; Sachs, E. Jr.: Complications in posterior fossa due to occipital trauma - their operability. JAMA 167: 176-182, 1958.
14. Galbraith, 5.,Smith, J.: Acute traumatic intracranial haematoma without skull fracture. Lancet 1: 501-503, 1976.
15. Gennarelli, TA.; Spielman, GM.; Langfitt, TW.; Gildemberg, PL.; Harrington, T.; Jane, JA.; Marshall,LF.; Miller,D. and Pitts,LH.: Influencc of the type of intracranial lesion on outcome from severe head injury. A multicentric study using a new classification system. J Neurosurg 56: 26-32, 1982.
16. Gutiérrez, F., Mc Long, D.; Raimondi, A.: Epidural hematoma in infancy and childhood. En: Arthur E. Marlin (Ed): Concepts in Pediatric Neurosurgery, . Karger, Basilea, 1981, Vol 1- Ch 15: pp 189-201.
17. Heiskanen,O.: Epidural hematoma. Surg Neurol 4: 23-26, 1975.
18. Jamieson, KG.; Yelland, JD.: Extradural hematoma. Report of 167 cases. J Neurosurg 29: 1323,1968.
19. Jennett, B.; Teasdale, G.: Contemporary Neurologic Series, Volumen 20, Management of Head Injuries., F.A. Davis Company. Philadelphia.1986.
20. Luerssen, T..; Klauber, M.; Marshall, L. Outcome from head injury related to patient's age. A longitudinal prospective study of adult and pediatric head injury. J Neurosurg 68: 409-416, 1988
21. Mann, KS.; Chan,KH.; Yue, CP.: Skull fracture in children: their assessmen in relation to developmental skull changes and acute intracranial hematomas. Childs Nerv Syst 2: 258-261, 1986.
22. Marshal, L.Becker, D. Bowers, S.; Cayard, C.; Eisenberg,H.; Gross,C.; et.al. The National Traumatic Data Bank . Part 1: Desing, purpos , goals, and result. J Neurosurg 59: 276-284, 1983.
23. McKissock, W.; Taylor, J.; Bloom,W., el al.: Extradural haematoma. Observations on 125 cases. Lancet 2:167-172, 1960.
24. Stein, S.; Ross, S.. Moderate head injury: a g ide to initial manegement. J Neurosurg 77: 562-564, 1992.
25. Sveeimarra, A.; Iraei, G.; Carteri, A.: Some features of epidural hematoma in children (46 cases). Presented at the Sixth Scientific Meeting of the International Society for Pediatric Neurosurgery, Jerusalen, 1978.
26. Teasdale, G.; Jennett, B.. Assessment of coma and impaired consciousness. A practical Scale. Lancet 1: 81-83,1975.
27. Zuccarello, M.; Pardatscher, K.; Andrioli ,G., et. al.: Epidural hematoma of the posterior cranial fossa. Neurosurgery 8: 434-437,
1981.
28. Zúccaro, M.; Schijman, E.; Monges, J
Hematomas Extradurales en la infancia. Analisis de 100 Casos. Rev Argent de Neuroc 6: 21-25 1991.
