Título
Quistes Perineurales y Radiculares Sacros. Una Causa Infrecuente de Dolor Ciático.
Autor
Gabriel Jungberg
Eugenio A. Zadorecki
Horacio M. Plot
Fecha
Junio 2000
Lugar de Realización
División Neurocirugía. Departamento de Cirugía. Hospital General de Agudos "Dr. Ignacio Pirovano". Facultad de Medicina. Universidad de Buenos Aires. Buenos Aires. Argentina.
Texto
Revista Argentina de Neiirocirugía 14: 31, 2000
Presentación de caso
Quistes Perineurales y Radiculares Sacros. Una Causa Infrecuente de Dolor Ciático.
Gabriel Jungberg, Eugenio A. Zadorecki y Horacio M. Plot
División Neurocirugía. Departamento de Cirugía. Hospital General de Agudos "Dr. Ignacio Pirovano". Facultad de Medicina. Universidad de Buenos Aires. Buenos Aires. Argentina.
Correspondencia: Blanco Encalada 1562 3er. piso (1428) Buenos Aires
RESUMEN
Los quistes perineurales y radiculares sacros constituyen un hallazgo relativamente frecuente en los estudios por imágenes de columna lumbosacra pero generalmente no se tornan sintomáticos.
Se presenta el caso de una paciente de 51 años con una ciatalgia de la primera raíz sacra izquierda causada por dos quistes de Tarlov que fueron resecados con desaparición de la sintomatología.
Estas lesiones raramente son responsables de manifestaciones clínicas pero deben ser consideradas al evaluar liimbociatalgias y síndromes de la cola de caballo.
Palabras clave: Quiste perineural, quiste radiciilar sacro, ciatalgia, síndrome de cauda equina.
ABSTRACT
Perineural and sacral neme root cysts constitute a relatively frequent finding in the imaging studies of the lumbosacral spine but generally they do not become symptomatic.
A case of a 51 year-old female is reported with sciatic pain of the left first sacral root caused by two Tarlov's cysts that were removed with disappearance of the symptomatology.
These lesions are rarely responsible of clinical manifestations but must be considered in the evaluation of lumbosciatic pain and cauda equina syndrome.
Key words: Perineural cyst, sacral root cyst, sciatic pain, cal da equina syndrome.
INTRODUCCIÓN
Entre la extensa lista de causas de ciatalgia, las más frecuentes son las hernias discales y las estenosis del receso lateral.
Los "Quistes de las Raíces Nerviosas Sacras", fueron descriptos e incorporados a esta lista en 1948 por Tarlov, y se adoptó desde ese momento la sinonimia de "quistes de Tarlov"11,12,13. Estos son un hallazgo relativamente frecuente en los estudios de resonancia nuclear magnética de la columna lumbosacra pero habitualmente no son causa de dolor radicular.
En la literatura se encuentran 4 opciones de tratamiento: la laminectomía descompresiva sacra únicamente, la resección del quiste, la incisión y drenaje del quiste con imbricación de la raíz redundante y la colocación de una derivación lumboperitoneal1,3,7. Se han reportado resultados favorables con todas estas técnicas si bien la que mayor número de cirugías fallidas ha reportado es la laminectomía descompresiva sacra como único tratamiento. La derivación lumboperitoneal no ha sido ampliamente utilizada aún.
Se presenta el caso de una paciente con ciatalgia intensa, incapacitante, de 4 meses de evolución, en quien el único hallazgo que justificaba las manifestaciones clínicas fueron dos quistes de Tarlov relacionados con la raíz sintomática por lo cual es intervenida quirúrgicamente.
Caso Clínico
Paciente de 51 años de sexo femenino, que consulta buscando una segunda opinión, en Febrero de 1999 por dolor, que comenzó 4 meses antes, en cara posterior de muslo, pantorrilla y planta del pie izquierdo. Esta ciatalgia es progresivamente más intensa llegando, al momento de la consulta, a incapacitar a la paciente para cualquier actividad. Presenta dolor en reposo sin posición antálgica.
Tres semanas después del inicio se agregan parestesias en el mismo territorio.
En el examen neurológico el único hallazgo positivo es una arreflexia aquileana izquierda; no hay signo de Laségue.
En las Imágenes por Resonancia Magnética (IRM) se observa la compresión y desplazamiento de la raíz Si izquierda por 2 quistes perineurales. Estos se visualizan de forma redondeada u oval, hipointensos en T1, uno anterior y rostral a la raíz y otro posterior a la misma a nivel de la salida por su neuroforamen.
La paciente es intervenida quirúrgicamente el 12 de marzo, Se realiza una laminectomía de L5 y al comienzo de la resección del arco posterior de S1 en el lado izquierdo se observa el hueso adelgazado al punto de ser una delgada lámina ósea que luego de disecado de la dura del quiste es resecado sólo con una pinza de Gerald.
Una vez abierto el canal a nivel de L5 y S1 se descubre la raíz S1 izquierda aprisionada, en la entrada al foramen por dos quistes. El primero nace de la propia raíz Sl , tiene 15 mm de diámetro, erosiona el hueso del arco posterior del sacro, y desplaza a la raíz hacia arriba. La dura de este quiste es muy delgada, se la incide en el eje de la raíz y se evacua el líquido cefalorraquídeo (LCR) contenido. Bajo microscopio quirúrgico la raíz es liberada de bridas aracnoideas dentro del quiste y puede movilizarse sin dificultad. Desplazando el cilindro dural hacia la línea media, al igual que en una microdiscectomía, se encuentra el segundo quiste, rostral al anterior, de pared no tan fina como aquel, naciendo de otra raíz. Este quiste desplaza la raíz S1 hacia abajo, atrás y afuera. Al abrirlo se evacua el LCR contenido, pero a diferencia del anterior, el mismo continúa saliendo demostrando comunicación con el espacio subaracnoideo. El interior de este quiste no presenta tantas adherencias aracnoideas como el anterior y luego de abrirlo y debridarlo la raíz flota libremente en el LCR.
Se cierra sólo el quiste anterior y rostral con 4 puntos de seda 7-0 para evitar una fístula de LCR postoperatoria. Antes del cierre se comprueba la total liberación y movilidad de la raíz S1 saliendo por su agujero de conjugación.
La evolución postquirúrgica inmediata es muy buena con la desaparición del dolor irradiado en forma total. Se otorga el alta 3 días después del procedimiento.
El seguimiento a 7 meses no muestra recidiva del dolor ni del resto de la sintomatología.
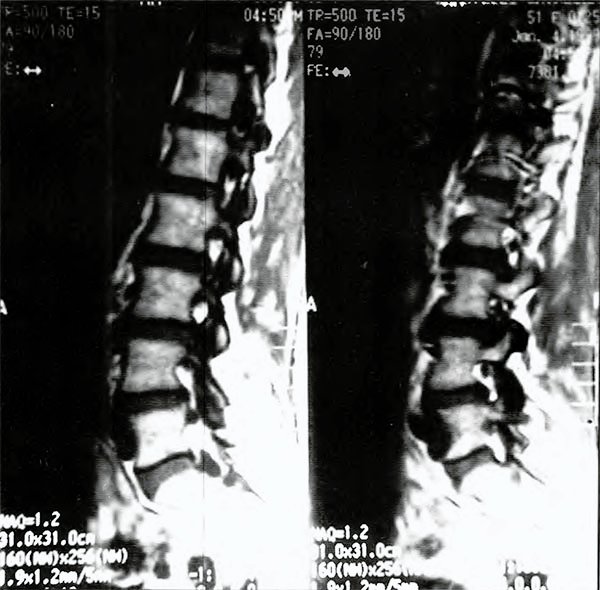
Fig. 1. IRM. Corte sagital. Se observan ambos quistes perineurales, el anterior y siiperior a la raíz S1 y el posterior e inferior (dependiente de la misma S1).

Fig. 2. IRM. Corte axial. El qiiiste anterior y superior (flecha) desplaza la raíz hacia atrás y abajo.

Fig. 3. Foto operatoria. Luego de exponer el saco dural a nivel L5 y S1, se destecha la raíz S1 izquierda con el quiste (posterior e inferior) que depende de la misma.

Fig. 4. Foto operatoria. Se desplaza el saco dural hacia medial desciibriendo el segiindo qiiiste (anterior y siiperior).
DISCUSIÓN
Los quistes perineurales y radiculares son un hallazgo relativamente frecuente en las IRM de columna lumbosacra, pero habitualmente no son causa de dolor radicular.
Tarlov en 1948 describe los quistes perineurales sacros y los agrega a la larga lista de causas de ciatalgias y síndromes de la cola de caballo. Estos quistes perineurales según la descripción original están más allá de la vaina aracnoidea no existiendo comunicación con el espacio subaracnoideo11,12,13.
Taveras diferencia claramente los quistes perineurales de los quistes radiculares éstos últimos de cuello muy estrecho, comunicados con el espacio subaracnoideo (aunque pueden quedar aislados por fenómenos inflamatorios), de duramadre muy fina y que se acompañan de erosión ósea14. Estas variantes anatómicas, a veces con significación patológica, de clara distinción en la teoría, no son fáciles de diferenciar en las imágenes. Más aún, es posible que ambos sean subtipos de una misma entidad anatómica2,3,4,6,8,9,10.
En el desarrollo de estas lesiones se ha propuesto como rol importante el de la presión hidrostática y la fuerza pulsátil del LCR. Este es el fundamento racional para la utilización de derivaciones lumboperitoneales en el tratamiento de estas lesiones3.
Es importante tener en mente los quistes perineurales sacros como una posible causa de síndrome de cola de caballo o de dolor radicular lumbosacro en los casos en que los estudios neurorradiológicos no muestran las lesiones más comunes que producen estos cuadros.
Bibliografía
1. Abbot KH, Retter RH, Leimbach WH : The role of perineural cysts in the sciatic and sacrococcygeal syndromes, J. Neurosurg 1957; 14: 5-21.
2. Araki Y, Tsukaguchi I, Ishida T, Ootani M, Yamamoto T, Tomoda K, Motomo M: MRI of symptomatic sacral perineural cyst. Radiat Med 1992; 10: 250252.
3. Bartels, Ronald H.M,A., M,D,: van Overbeeke, Jacobus J,, M.D., Ph.D.: Lumbar Cerebrospinal Fluid Drainage for Symptomatic Sacral Nerve Root Cysts : An Adjuvant Diagnostic and/or Alternative Treatment? Neurosurgery 1997; 40: 861-865.
4. Blank W, Brawanski A: Intrasacral meningeal cyst demonstrated by magnetic resonance imaging, Neurosurg Rey 1992; 15: 323-325.
5. Davis SW, Levy LM, LeBihan DJ, Rajan S, Schellinger D: Sacral meningeal cysts: Evaluation with MR Imaging, Radiology 1993; 187: 445-448.
6. Friedman H. Weinberg PE: Imaging sacral nerve root cysts. Surg Neurol 1986; 26: 585-590.
7. Hardy RW: Extradural Cauda Equina and Nerve Root Compression from Benign Lesions of the Lumbar Spine. Chapter 103, :Youmans Neurological Surgery 4th Ed. W. B, Saunders, 1994.
8. Siquera EB, Schaffer L, Kranzler LI, Gan J: CT characteristics of sacral perineural cysts: Report of two cases. J Neurosurg 1984; 61: 596-598.
9. Strully KJ, Heiser S: Lumbar and sacral cysts of meningeal origin, Radiology 1954; 62:544-549.
10. Strully KJ: Meningeal diverticula of sacral nerve roots (perineural cysts). JAMA 1956: 161 : 1147- 1152.
11. Tarlov MI: Cyst (perineural) of the sacral roots, Another cause (removable) of sciatic pain, J Amer Med Ass 1948; 138:740-744.
12. Tarlov IM: Sacral Nerve-root Cysts. Another Cause of the Sciatic or Cauda Equina Syndrome, Springfield, III. Charles C. Thomas, 1953.
13. Tarlov IM: Spinal perineural and meningeal cysts. J Neurol Neurosurg Psychiatry 1970; 33: 833843.
14. Taveras JM, Wood EH: Diagnóstico N euro-radiológico. Editorial Médica Panamericana, pp 1,138, 1.150, 1978.
Presentación de caso
Quistes Perineurales y Radiculares Sacros. Una Causa Infrecuente de Dolor Ciático.
Gabriel Jungberg, Eugenio A. Zadorecki y Horacio M. Plot
División Neurocirugía. Departamento de Cirugía. Hospital General de Agudos "Dr. Ignacio Pirovano". Facultad de Medicina. Universidad de Buenos Aires. Buenos Aires. Argentina.
Correspondencia: Blanco Encalada 1562 3er. piso (1428) Buenos Aires
RESUMEN
Los quistes perineurales y radiculares sacros constituyen un hallazgo relativamente frecuente en los estudios por imágenes de columna lumbosacra pero generalmente no se tornan sintomáticos.
Se presenta el caso de una paciente de 51 años con una ciatalgia de la primera raíz sacra izquierda causada por dos quistes de Tarlov que fueron resecados con desaparición de la sintomatología.
Estas lesiones raramente son responsables de manifestaciones clínicas pero deben ser consideradas al evaluar liimbociatalgias y síndromes de la cola de caballo.
Palabras clave: Quiste perineural, quiste radiciilar sacro, ciatalgia, síndrome de cauda equina.
ABSTRACT
Perineural and sacral neme root cysts constitute a relatively frequent finding in the imaging studies of the lumbosacral spine but generally they do not become symptomatic.
A case of a 51 year-old female is reported with sciatic pain of the left first sacral root caused by two Tarlov's cysts that were removed with disappearance of the symptomatology.
These lesions are rarely responsible of clinical manifestations but must be considered in the evaluation of lumbosciatic pain and cauda equina syndrome.
Key words: Perineural cyst, sacral root cyst, sciatic pain, cal da equina syndrome.
INTRODUCCIÓN
Entre la extensa lista de causas de ciatalgia, las más frecuentes son las hernias discales y las estenosis del receso lateral.
Los "Quistes de las Raíces Nerviosas Sacras", fueron descriptos e incorporados a esta lista en 1948 por Tarlov, y se adoptó desde ese momento la sinonimia de "quistes de Tarlov"11,12,13. Estos son un hallazgo relativamente frecuente en los estudios de resonancia nuclear magnética de la columna lumbosacra pero habitualmente no son causa de dolor radicular.
En la literatura se encuentran 4 opciones de tratamiento: la laminectomía descompresiva sacra únicamente, la resección del quiste, la incisión y drenaje del quiste con imbricación de la raíz redundante y la colocación de una derivación lumboperitoneal1,3,7. Se han reportado resultados favorables con todas estas técnicas si bien la que mayor número de cirugías fallidas ha reportado es la laminectomía descompresiva sacra como único tratamiento. La derivación lumboperitoneal no ha sido ampliamente utilizada aún.
Se presenta el caso de una paciente con ciatalgia intensa, incapacitante, de 4 meses de evolución, en quien el único hallazgo que justificaba las manifestaciones clínicas fueron dos quistes de Tarlov relacionados con la raíz sintomática por lo cual es intervenida quirúrgicamente.
Caso Clínico
Paciente de 51 años de sexo femenino, que consulta buscando una segunda opinión, en Febrero de 1999 por dolor, que comenzó 4 meses antes, en cara posterior de muslo, pantorrilla y planta del pie izquierdo. Esta ciatalgia es progresivamente más intensa llegando, al momento de la consulta, a incapacitar a la paciente para cualquier actividad. Presenta dolor en reposo sin posición antálgica.
Tres semanas después del inicio se agregan parestesias en el mismo territorio.
En el examen neurológico el único hallazgo positivo es una arreflexia aquileana izquierda; no hay signo de Laségue.
En las Imágenes por Resonancia Magnética (IRM) se observa la compresión y desplazamiento de la raíz Si izquierda por 2 quistes perineurales. Estos se visualizan de forma redondeada u oval, hipointensos en T1, uno anterior y rostral a la raíz y otro posterior a la misma a nivel de la salida por su neuroforamen.
La paciente es intervenida quirúrgicamente el 12 de marzo, Se realiza una laminectomía de L5 y al comienzo de la resección del arco posterior de S1 en el lado izquierdo se observa el hueso adelgazado al punto de ser una delgada lámina ósea que luego de disecado de la dura del quiste es resecado sólo con una pinza de Gerald.
Una vez abierto el canal a nivel de L5 y S1 se descubre la raíz S1 izquierda aprisionada, en la entrada al foramen por dos quistes. El primero nace de la propia raíz Sl , tiene 15 mm de diámetro, erosiona el hueso del arco posterior del sacro, y desplaza a la raíz hacia arriba. La dura de este quiste es muy delgada, se la incide en el eje de la raíz y se evacua el líquido cefalorraquídeo (LCR) contenido. Bajo microscopio quirúrgico la raíz es liberada de bridas aracnoideas dentro del quiste y puede movilizarse sin dificultad. Desplazando el cilindro dural hacia la línea media, al igual que en una microdiscectomía, se encuentra el segundo quiste, rostral al anterior, de pared no tan fina como aquel, naciendo de otra raíz. Este quiste desplaza la raíz S1 hacia abajo, atrás y afuera. Al abrirlo se evacua el LCR contenido, pero a diferencia del anterior, el mismo continúa saliendo demostrando comunicación con el espacio subaracnoideo. El interior de este quiste no presenta tantas adherencias aracnoideas como el anterior y luego de abrirlo y debridarlo la raíz flota libremente en el LCR.
Se cierra sólo el quiste anterior y rostral con 4 puntos de seda 7-0 para evitar una fístula de LCR postoperatoria. Antes del cierre se comprueba la total liberación y movilidad de la raíz S1 saliendo por su agujero de conjugación.
La evolución postquirúrgica inmediata es muy buena con la desaparición del dolor irradiado en forma total. Se otorga el alta 3 días después del procedimiento.
El seguimiento a 7 meses no muestra recidiva del dolor ni del resto de la sintomatología.

Fig. 1. IRM. Corte sagital. Se observan ambos quistes perineurales, el anterior y siiperior a la raíz S1 y el posterior e inferior (dependiente de la misma S1).

Fig. 2. IRM. Corte axial. El qiiiste anterior y superior (flecha) desplaza la raíz hacia atrás y abajo.

Fig. 3. Foto operatoria. Luego de exponer el saco dural a nivel L5 y S1, se destecha la raíz S1 izquierda con el quiste (posterior e inferior) que depende de la misma.

Fig. 4. Foto operatoria. Se desplaza el saco dural hacia medial desciibriendo el segiindo qiiiste (anterior y siiperior).
DISCUSIÓN
Los quistes perineurales y radiculares son un hallazgo relativamente frecuente en las IRM de columna lumbosacra, pero habitualmente no son causa de dolor radicular.
Tarlov en 1948 describe los quistes perineurales sacros y los agrega a la larga lista de causas de ciatalgias y síndromes de la cola de caballo. Estos quistes perineurales según la descripción original están más allá de la vaina aracnoidea no existiendo comunicación con el espacio subaracnoideo11,12,13.
Taveras diferencia claramente los quistes perineurales de los quistes radiculares éstos últimos de cuello muy estrecho, comunicados con el espacio subaracnoideo (aunque pueden quedar aislados por fenómenos inflamatorios), de duramadre muy fina y que se acompañan de erosión ósea14. Estas variantes anatómicas, a veces con significación patológica, de clara distinción en la teoría, no son fáciles de diferenciar en las imágenes. Más aún, es posible que ambos sean subtipos de una misma entidad anatómica2,3,4,6,8,9,10.
En el desarrollo de estas lesiones se ha propuesto como rol importante el de la presión hidrostática y la fuerza pulsátil del LCR. Este es el fundamento racional para la utilización de derivaciones lumboperitoneales en el tratamiento de estas lesiones3.
Es importante tener en mente los quistes perineurales sacros como una posible causa de síndrome de cola de caballo o de dolor radicular lumbosacro en los casos en que los estudios neurorradiológicos no muestran las lesiones más comunes que producen estos cuadros.
Bibliografía
1. Abbot KH, Retter RH, Leimbach WH : The role of perineural cysts in the sciatic and sacrococcygeal syndromes, J. Neurosurg 1957; 14: 5-21.
2. Araki Y, Tsukaguchi I, Ishida T, Ootani M, Yamamoto T, Tomoda K, Motomo M: MRI of symptomatic sacral perineural cyst. Radiat Med 1992; 10: 250252.
3. Bartels, Ronald H.M,A., M,D,: van Overbeeke, Jacobus J,, M.D., Ph.D.: Lumbar Cerebrospinal Fluid Drainage for Symptomatic Sacral Nerve Root Cysts : An Adjuvant Diagnostic and/or Alternative Treatment? Neurosurgery 1997; 40: 861-865.
4. Blank W, Brawanski A: Intrasacral meningeal cyst demonstrated by magnetic resonance imaging, Neurosurg Rey 1992; 15: 323-325.
5. Davis SW, Levy LM, LeBihan DJ, Rajan S, Schellinger D: Sacral meningeal cysts: Evaluation with MR Imaging, Radiology 1993; 187: 445-448.
6. Friedman H. Weinberg PE: Imaging sacral nerve root cysts. Surg Neurol 1986; 26: 585-590.
7. Hardy RW: Extradural Cauda Equina and Nerve Root Compression from Benign Lesions of the Lumbar Spine. Chapter 103, :Youmans Neurological Surgery 4th Ed. W. B, Saunders, 1994.
8. Siquera EB, Schaffer L, Kranzler LI, Gan J: CT characteristics of sacral perineural cysts: Report of two cases. J Neurosurg 1984; 61: 596-598.
9. Strully KJ, Heiser S: Lumbar and sacral cysts of meningeal origin, Radiology 1954; 62:544-549.
10. Strully KJ: Meningeal diverticula of sacral nerve roots (perineural cysts). JAMA 1956: 161 : 1147- 1152.
11. Tarlov MI: Cyst (perineural) of the sacral roots, Another cause (removable) of sciatic pain, J Amer Med Ass 1948; 138:740-744.
12. Tarlov IM: Sacral Nerve-root Cysts. Another Cause of the Sciatic or Cauda Equina Syndrome, Springfield, III. Charles C. Thomas, 1953.
13. Tarlov IM: Spinal perineural and meningeal cysts. J Neurol Neurosurg Psychiatry 1970; 33: 833843.
14. Taveras JM, Wood EH: Diagnóstico N euro-radiológico. Editorial Médica Panamericana, pp 1,138, 1.150, 1978.
