Título
Autor
Fecha
Lugar de Realización
Correspondencia
Texto
v. argent. neurocir. v.22 n.4 Ciudad Autónoma de Buenos Aires oct./dic. 2008
Ependimoma intracraneano en la infancia
Graciela Zuccaro
Servicio de Neurocirugía del Hospital Nacional de Pediatría "Prof. Juan P. Garrahan" - Buenos Aires - Argentina
Correspondencia: gnzuccaro@fibertel.com.ar
Recibido: agosto de 2008; aceptado: septiembre de 2008
RESUMEN
El ependimoma es un tumor de lento crecimiento que se origina de células de la pared de los ventrículos cerebrales o del canal ependimario, que afecta preferentemente a los niños y adultos jóvenes. Corresponde histológicamente a grado II de la clasificación de la OMS (Organización Mundial de la Salud). La variante anaplásica corresponde al grado III.
Representa el 6.12 % de los tumores intracraneanos en la infancia. La edad más frecuente es alrededor de los 6 años y no hay prevalencia de sexos.
El ependimoma puede nacer en cualquier punto del sistema ventricular o del canal espinal o, alejados de ellos, de remanentes aislados en el parénquima cerebral.
En los niños ocupa el tercer lugar de frecuencia en la fosa posterior, después del meduloblastoma y astrocitoma. La conducta biológica del ependimoma varía totalmente según esté localizado en el compartimiento supratentorial o en la fosa posterior: el ependimoma supratentorial no tiene un patrón radiológico característico y suele ser anaplásico; no obstante, como la resección es posible en la mayoría de los casos se puede hablar de curación. En cambio el ependimoma de fosa posterior que tiene un patrón radiológico característico, generalmente nace del piso del cuarto ventrículo lo que impide la resección total y por ende la curación, aunque sea de bajo grado. El tratamiento de elección del ependimoma es la resección total, y cuando ello no es posible se completa el tratamiento con radioterapia local conformada (acelerador lineal) sea un ependimoma de alto o bajo grado. La quimioterapia no es efectiva en el ependimoma.
Palabras clave: Ependimoma; Diagnóstico; Pronóstico; Tratamiento.
ABSTRACT
Ependymoma is a slowly growing tumor, that takes origin from cells of the ventricular wall or the epndymal canal. It affects preferentially children and jung adults. Histologically it belongs to the OMS type II classification. The anaplastic variant belongs to the OMS grade III.
It represents the 6.12% of the intracranial tumors in infancy and the most frequent age of appearance is around 6 years without sex preference.
In children is the third most frequent tumor of the posterior fossa, after medulloblastoma and astrocytoma.
The biological behaviour of ependymoma varies after its location in the posterior fossa or the supratentorial room. The supratentorial ependymomoma has not a characteristic radiological pattern and is frequently anaplastic; however, because the total resection is possible, it can be cured in most cases. On the other hand, the posterior fossa ependymoma having a typical radiologic pattern, grows habitually from the floor of the fourth ventricle making impossible the total resection and therefore curation, even in low grade tumors.
The elective treatment of ependymoma is total resection and, if not possible, it can be complemented with conformed local radiotherapy with linear acclerator, both for low or high grade tumors. Chemotherapy is ineffective in ependymomas.
Key words: Ependymoma; Diagnosis; Prognosis; Treatment
DEFINICIÓN
El ependimoma es un tumor de lento crecimiento que se origina de células ependimarias de la pared de los ventrículos cerebrales o del canal ependimario, que afecta preferentemente a los niños y adultos jóvenes. Corresponde histológicamente a grado II de la clasificación de la OMS (Organización Mundial de la Salud).
GENERALIDADES
El ependimoma representa el 3,9% de todos los tumores neuroepiteliales y el 6,12% de los tumores intracraneanos en la infancia. Es más frecuente en niños pequeños, representando el 30% de todos los tumores intracraneanos en los niños menores de 3 años. Se presenta por igual en ambos sexos. La edad más frecuente es alrededor de los 6 años y luego hay un segundo pico de frecuencia entre 30 y 40 años.
LOCALIZACIÓN
El ependimoma puede nacer en cualquier punto del sistema ventricular o del canal espinal, pero también puede nacer alejado del epéndima ventricular, de nidos de células ependimarias que quedaron como remanentes aislados en el parénquima cerebral durante la embriogénesis. En los niños, la localización más frecuente de este tumor es en la fosa posterior, mientras que en los adultos es en la médula espinal. En los niños, ocupa el tercer lugar de frecuencia en la fosa posterior, después del meduloblastoma y astrocitoma.
Es un tumor de comportamiento paradojal, pues es más probable una prolongada sobrevida e incluso una curación en un niño con ependimoma anaplásico supratentorial con resección total que en un paciente con ependimoma de bajo grado en la fosa posterior, donde raramente se logra una resección total.
El aspecto del tumor varía según su localización. En los ventrículos laterales adopta la forma del ventrículo y cuando es extraventricular, en el parénquima cerebral mimetiza un astrocitoma, pues a veces es también quístico.
En la fosa posterior se origina en el piso o en el techo del IV ventrículo, al que ocupa totalmente en su crecimiento. El tumor suele extenderse hacia el ángulo pontocerebeloso, aflorar en la cisterna magna y apoyarse sobre la superficie del tronco cerebral.
Es un tumor blando, que se aspira fácilmente, de color grisáceo, que se delimita bien del tejido normal. Generalmente tiene un punto de implante en el tronco cerebral que es en realidad donde el tumor se origina y es allí donde no se debe intentar resecarlo todo, pues se puede producir daño irreparable en el tronco cerebral.
HISTOPATOLOGÍA
Desde el punto de vista anatomopatológico1 el ependimoma se identifica con dos elementos característicos: las rosetas ependimarias y las seudorrosetas perivasculares.
Las rosetas ependimarias, o rosetas verdaderas, son acúmulos de células en forma radiada alrededor de una luz central. Este elemento histológico es patognomónico del ependimoma pero sólo está presente en la minoría de los casos.
En cambio, las seudorrosetas también están formadas por acúmulos de células ordenadas radialmente alrededor de vasos sanguíneos. Estos elementos están presentes en la mayoría de los casos pero no son patognomónicos.
El ependimoma puede presentar cambios regresivos que incluyen áreas de degeneración mixoide, hemorragia intratumoral y focos de cartílago. Las calcificaciones son muy frecuentes y ayudan al diagnóstico en la tomografía computada (TAC).
El ependimoma anaplásico es la variante maligna del ependimoma. Es de rápido crecimiento, alto índice mitótico, frecuentemente acompañado de proliferación microvascular y necrosis. Corresponde al grado III de la clasificación de la OMS. Es más frecuente en niños pequeños y en el compartimiento supratentorial.
En el ependimoma en general, la diferenciación histológica no se correlaciona con la evolución, pues un ependimoma de bajo grado, benigno en apariencia, puede comportarse localmente muy agresivo.
Este tumor, al igual que el meduloblastoma, puede diseminarse por LCR y producir metástasis, tanto en el parénquima cerebral como en la médula espinal (Fig. 1). El 15% de los pacientes tienen evidencia de diseminación al diagnóstico2.

Fig. 1. Distintos pacientes con diseminación de ependimoma
SÍNTOMAS Y SIGNOS
El signo inicial más frecuente en los pacientes con ependimoma de fosa posterior es el vómito. Este signo es tan frecuente que, en la jerga neuroquirúrgica decimos que todo tumor de fosa posterior en un niño que comienza con vómitos es un ependimoma hasta que se demuestre lo contrario. Se cree que es por estimulación del centro del vómito en el piso del IV ventrículo, pero también puede ser por hipertensión endocraneana (SHE).
A medida que el tumor crece y ocupa el IV ventrículo, muchas veces en su totalidad, se produce hidrocefalia triventricular con los signos propios de SHE: cefaleas matinales que calman con el vómito, vómitos a veces "en chorro", edema de papila. Este último signo puede llevar a la ceguera por atrofia de papila, aunque se haya removido el tumor, si el SHE fue de larga evolución.
Es común en el ependimoma el compromiso de pares craneanos, sobre todo VII y VIII, dado que el tumor generalmente nace del piso del IV ventrículo e infiltra los núcleos de dichos pares craneanos, lo que raramente ocurre con el meduloblastoma. La parálisis del VI par, generalmente, está producida por la hidrocefalia.
Muchas veces los padres refieren cambios de carácter en el niño, mal comportamiento escolar, progresiva dificultad en el aprendizaje, etc.
Cuando el ependimoma está localizado en el compartimiento supratentorial, crece en el interior del sistema ventricular formando a veces un verdadero molde de los ventrículos laterales y/o del III ventrículo. Al crecer dentro de cavidades, el paciente permanece asintomático por mucho tiempo, adquiriendo el tumor grandes dimensiones antes de dar sintomatología. Cuando el crecimiento tumoral produce obstrucción a la circulación del LCR, aparecen los síntomas de SHE por hidrocefalia3.
Otras veces el tumor crece, como dijimos, alejado del sistema ventricular: ependimoma extraventricular, y se comporta como cualquier proceso expansivo intraparenquimatoso cuya sintomatología estará dada por la ubicación del tumor: convulsiones, paresias, trastornos de conducta, etc.
NEUROIMÁGENES
Ependimoma de fosa posterior
En la tomografía computada (TAC) son tumores generalmente isodensos y captan poco el contraste a diferencia del meduloblastoma y astrocitoma que se intensifican marcadamente en forma homogénea. Más del 50% de los ependimomas de fosa posterior presentan calcificaciones, bien visibles en la TAC pero poco visibles en resonancia magnética (IRM), excepto que existan áreas extensas y densas de calcificaciones para producir la señal hipointensa característica. La calcificación de un tumor indica crecimiento lento y la TAC es muy sensible para mostrarla, aun las más pequeñas y puntiformes. Es frecuente la hidrocefalia evolutiva (Fig. 2).

Fig. 2. TAC corte axial: imagen típica de ependimoma de fosa posterior: tumor en IV ventrículo, isodenso, con calcificaciones. Hidrocefalia evolutiva.
Menos frecuentemente, el ependimoma de fosa posterior es anaplásico (grado III de la OMS) y en estos casos capta el contraste en forma homogénea. (Fig. 3)

Fig. 3. Ependimoma anaplásico de fosa posterior que capta el contraste
En IRM la topografía tumoral se muestra con mayor precisión y se ve cómo este tumor frecuentemente se extiende a través de los agujeros de Luschka a los ángulos pontocerebelosos (Fig. 4) y a través del agujero de Magendie a la región dorsal del bulbo y porción superior de la médula espinal (Fig. 5)

Fig. 4. Ependimoma que se extiende al ángulo pontocerebeloso derecho.

Fig. 5. Ependimoma del piso del IV ventrículo: A. Corte coronal; B. Corte axial que muestra la adherencia al piso del IV ventrículo; C. Corte sagital que muestra el tumor a través del orificio de Magendie; D. Control postoperatorio que muestra resección subtotal.
La IRM es útil para demostrar el origen del tumor en el piso del IV ventrículo en oposición con el meduloblastoma que nace en el techo4.
Ependimoma supratentorial
El ependimoma supratentorial no tiene un patrón radiológico característico, como en el caso de la fosa posterior, y adopta diferentes formas mimetizando gliomas, papilomas en el interior de los ventrículos, oligodendroglioma, ganglioglioma, etc. (Fig. 6). También puede ser quístico (Fig. 7).

Fig. 6. Distintos casos y localización de ependimoma supratentorial.
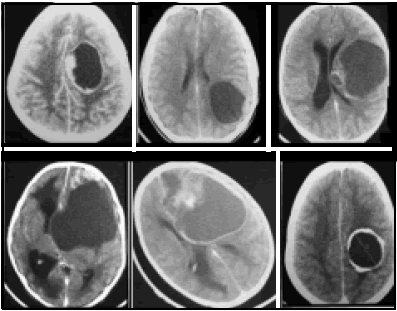
Fig. 7. Variantes quísticas de ependimoma supratentorial.
En los niños pequeños suelen ubicarse en el parénquima y adquirir grandes dimensiones. Generalmente son anaplásicos (Fig. 8). También pueden adquirir grandes dimensiones cuando están en el interior del ventrículo (Fig. 9).

Fig. 8. Ependimoma supratentorial anaplásico en un lactante: A. Sin contraste; B. Son contraste; C y D. Control postquirúrgico con resección total.

Fig. 9: Epedimoma intraventricular en un lactante: Pre y postoperatorio con resección total.
TRATAMIENTO
El tratamiento de elección del ependimoma es la resección total, pero lamentablemente ello es posible solamente en menos de la mitad de los casos, dependiendo básicamente de la localización del tumor y no de su estirpe histológica. Como dice Tomita "Los pacientes con reseccion no total, invariablemente desarrollarán recurrencia"5.
En los ependimomas de fosa posterior, ya sean de bajo grado o anaplásico, solo es posible la resección total en los casos que nacen del techo del IV ventrículo, pero la mayoría nace del piso del IV ventrículo, por lo que la resección subtotal es la regla para no producir un daño neurológico permanente en el niño. En estos casos se debe dejar una pequeña capa de tumor adherida al piso del IV ventrículo debidamente coagulada. En estos casos de resección subtotal, se completa el tratamiento con radioterapia local conformada (acelerador lineal) sea un ependimoma de alto grado o no.
Actualmente se está realizando radioterapia conformada también en niños menores a partir del año de edad. Investigadores del St. Jude Hospital han reportado que el tratamiento de pacientes en este grupo de edad con radioterapia conformada no presenta significativo déficit en su posterior función neurocognitiva6. Por otro lado ningún esquema de quimioterapia ha demostrado ser efectivo en estos tumores por lo que por el momento su uso ha sido restringido.
En el ependimoma supratentorial la posibilidad de resección total es mucho más frecuente. Cuando se logra resección total, confirmada por biopsia negativa de las paredes de la loge operatoria, la impresión del cirujano, y la IRM libre de tumor, no se aplica radioterapia aunque se trate de un ependimoma anaplásico. Si la resección no es total, en el ependimoma se espera su crecimiento y se lo somete a un "second look" (reoperación). En cambio, en el ependimoma anaplásico, si la resección no pudo ser total, se completa con radioterapia conformada local. Un ejemplo es el paciente de la figura 10 que fue operado a la edad de 1 año en 1988 de un ependimoma de bajo grado muy calcificado. Actualmente, después de 20 años sin recidiva se lo considera curado.
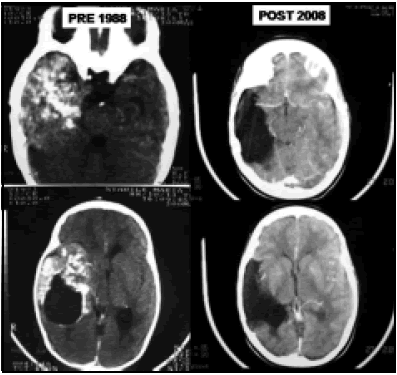
Fig. 10. Ependimoma de bajo grado operado en el año 1988 con resección total y su control 20 años después sin recidiva.
En cambio, la paciente de la figura 11 también de 1 año de edad, operada en 1990 de un ependimoma anaplásico con resección subtotal, falleció un año después de la cirugía con diseminación generalizada en ambos hemisferios.

Fig. 11 Paciente de 1 año de edad operada en 1990 de un ependimoma anaplásico con resección subtotal: A. Preoperatorio; B. Postoperatorio inmediato; C. Diseminación en ambos hemisferios un año después de la cirugía.
RECIDIVA Y DISEMINACIÓN
En los casos de recidiva, ésta siempre es en el sitio original. Si el ependimoma es benigno se plantea la reoperación. Si el ependimoma es anaplásico, y la recidiva resecable se efectúa un "second look" y se completa con quimioterapia aunque ésta no ha resultado efectiva en el ependimoma en general. Si pasó un tiempo prudencial se puede intentar nuevamente la radioterapia.
La diseminación, al igual que en el meduloblastoma, se realiza por vía de la leptomeninge. Las metástasis espinales son más frecuentes en el ependimoma infratentorial anaplásico, pero también el de bajo grado puede darlas, aunque menos frecuentemente.
La diseminación neoplásica se trata con radioterapia local pero siempre es de pronóstico fatal en el ependimoma.
CONCLUSIONES
El ependimoma representa el 10% de los tumores primarios del SNC en la infancia. El 50% de los pacientes con ependimoma son menores de 5 años. El 60% de estos tumores se localiza en fosa posterior y el 40% en el compartimiento supratentorial. El 70% son benignos (Grado II de la OMS) y el 30% anaplásicos (Grado III de la OMS). Los anaplásicos predominan en el compartimiento supratentorial y los de bajo grado en fosa posterior.
El tratamiento de elección es la resección total; cuando ésta no es posible se completa con radioterapia conformada local en los ependimomas de fosa posterior, sean anaplásicos o no. En los ependimomas supratentoriales, si la resección no es total se completa con radioterapia conformada local solamente en los anaplásicos.
El tratamiento de las metástasis es la radioterapia local.
La quimioterapia no ha demostrado ser efectiva en ninguno de los dos tipos de ependimoma. La sobrevida es mejor y las posibilidades de curación son mucho más elevadas en un ependimoma anaplásico supratentorial con resección total, que en un ependimoma de fosa posterior, histológicamente benigno, con resección subtotal.
La sobrevida está directamente relacionada al grado de exéresis y no a la anaplasia. El peor pronóstico es en los niños menores de 3 años con resección parcial.
Bibliografía
1. World Health Organization Classification of Tumours. Pathology and Genetics. Tumours of the Nervous System. Paul Kliehues & Webter K.Cevenee. (eds) Lyon, 2000, pp 72-7.
2. Hui-Kuo G, Walter F, Amit M, Zelig A, et al. (2007) Childhood Intracranial Ependymoma. Cancer 2007; 110: 432-41.
3. Anthony J. Raimondi (1998) Pediatric Neurosurgery. Springer - Verlag. Berlin Heideberg New York. Second edition, pp. 223-6.
4. Richard E. Latchaw. Diagnóstico por imagen en resonancia magnética y tomografía computadorizada de cabeza, cuello y columna, Mosby Year Book, 1991, pp. 487-8.
5. Tomita T, Mc Lone D, Das L, Brand W. Bening ependymomas of the posterior fossa in childhood. Pediatr Neurosci 1988; 14: 277-85
6. Merchant TE, Mulhern RK, Krasin MJ, Kun LE, Williams T, Li C, Xiong X, Khan RB, Lustig RH, Boop FA, Sanford RA. (2004) Preliminary results from a phase II trial of conformal radiation therapy and evaluation of radiation-related CNS effects for pediatric patients with localized ependymoma. J Clin Oncol; 2004; 22 (15): 3156-62.
