Título
de lesiones intrínsecas de tronco cerebral en adultos
Autor
Fecha
Lugar de Realización
Correspondencia
Texto
REV ARGENT NEUROC. | 2019
ARTÍCULO ORIGINAL
Utilización de las zonas de entrada seguras para el abordaje de lesiones intrínsecas de tronco cerebral en adultos
Alejandra T. Rabadán
Instituto de Investigaciones Médicas A. Lanari. Universidad de Buenos Aires, Argentina.
RESUMEN
Introducción: Las “zonas de entrada seguras” (ZES) al tronco cerebral describen accesos destinados a preservar estructuras críticas. La mayoría de las publicaciones son descripciones anatómicas; existiendo pocas sobre su aplicación. En este escenario, nuestro trabajo puede sumar información para el manejo quirúrgico en casos seleccionados.
Material y Métodos: De una serie de 13 pacientes, se presentan 9 que no eran candidatos para biopsia estereotáctica y recibieron microcirugía. Las localizaciones fueron: mesencéfalo (3), tectum (1), protuberancia (2) y bulbo (3). Cinco pacientes tuvieron KPS => 70; y 4, KPS <70. Diferentes ZES fueron utilizadas según la topografía lesional. El grado de resección se basó en la biopsia intraoperatoria y el monitoreo neurofisiológico.
Resultados: Los hallazgos patológicos fueron: astrocitoma pilocítico (1), glioma de bajo grado (1), hemangioblastoma (1), subependimoma (1), disgerminoma (1), y lesiones pseudotumorales (3 cavernomas y 1 pseudotumor inflamatorio). El grado de resección fue completo (4), subtotal (3), y biopsia fue considerada suficiente en (2). Un paciente falleció en el postoperatorio.
Discusión: Las lesiones del tronco cerebral son infrecuentes en adultos. Las controversias surgen cuando se balancean los beneficios de obtener diagnóstico histopatológico y los riesgos potenciales de procedimientos invasivos. La amplia variedad de hallazgos en esta localización exige una precisa definición histopatológica, que no solamente determinará la terapéutica adecuada, sino que advierte sobre las consecuencias potencialmente catastróficas de los tratamientos empíricos. Las ZES ofrecen un acceso posible y seguro, aunque es más realista considerarlas como áreas para abordar lesiones intrínsecas con baja morbilidad más que como zonas completamente seguras.
Palabras Clave: Tronco Cerebral; Adultos; Hallazgos Patológicos; Abordaje Quirúrgico; Tumor de Tronco Cerebral
ABSTRACT
Introduction: The “safe entry zones” (SEZ) to the brainstem are special entrances described to preserve critical structures. Most publications correspond to anatomic research; few papers report their application in surgery. In this scenario, our report could add information to the surgical management in selected cases.
Material and Methods: Out of a series of 13 patients, 9 were non-candidates for stereotactic biopsy and received microsurgery. Localizations of the lesions were: mesencephalus (3), tectal plate (1), pons (2) and medulla oblongata (3). Five patients had KPS => 70; 4, KPS <70. Different SEZ were used according to lesional topography. The extent of resection were based on the frozen pathology findings and neurophysiological monitoring.
Results: A variety of pathological findings were found: low-grade glioma (1); pilocytic astrocytoma (1); hemangioblastoma (1); subependimoma (1); disgerminoma (1); pseudotumoral lesions (cavernomas 3 and inflammatory pseudotumor 1). The extent of resection was complete (4), subtotal (3), and biopsy was considered sufficient in 2 cases. One patient died 96-hours-postoperative due to brainstem edema.
Discussion: Brainstem structural lesions are uncommon in adults. Controversies arise regarding the need of histologic diagnosis, weighing benefits of a reliable diagnosis and the potential disadvantages of the invasive procedures. The accurate histopathological definition could not only determine an adequate therapy, but also can prevent the disastrous consequences of empiric treatments. The SEZ provides a feasible and safe access, although it is more realistic to consider them as areas to approach intrinsec lesions with less morbidity than to consider them as completely safe entrances.
Key Words: Brainstem, Adults; Pathologic Findings; Surgical Approach; Brainstem Tumor
La autora declara no tener ningún conflicto de interés.
Alejandra T. Rabadán
rabadan.alejandra@gmail.com
Recibido: Julio de 2019. Aceptado: Agosto de 2019.
INTRODUCCIÓN
Se denominan “zonas de entrada seguras” (ZES) al tronco cerebral aquellas áreas de acceso en las cuales se minimizan los riesgos sobre estructuras anatómicas críticas preservando su función tanto como sea posible. Se han descripto anatómicamente varias ZES a lo largo del tronco cerebral en los últimos años. La mayoría de las publicaciones corresponden a trabajos anatómicos de investigación en laboratorio; siendo pocos los que describen su aplicación en la práctica, y en general con presentación de series pequeñas.1,3,4,6,8,11,12,15,20 En este escenario, nuestro trabajo puede sumar evidencia de la utilización de las ZES en un grupo de pacientes adultos portadores de lesiones estructurales del tronco cerebral no pasibles de biopsia estereotáxica, tratados mediante microcirugía directa.
MATERIAL Y MÉTODOS
Se realizó un análisis retrospectivo de una cohorte de 13 pacientes adultos portadores de lesiones estructurales del tronco cerebral. Nueve se consideraron no pasibles de biopsia estereotáctica por tratarse lesiones con sangrado y/o localización bulbar, y recibieron microcirugía. Las edades oscilaron entre 27 y 66 años de edad. Las localizaciones fueron: mesencéfalo 4; protuberancia 2, bulbo raquídeo 3. Las lesiones clasificadas de acuerdo a Guillamo fueron: tipo II focal (7 casos); tipo III tectal (1 caso) y tipo IV exofítica (1 caso) (Tabla1).
| Edad/sexo | Localización | Preop KP S | Clasificación (según Guillamo) | Tipo de cirugía/ | ||
| grado de resección | Histopatología | |||||
| 1 | 32 M | Mesencéfalo | 90 | Glioma rectal | Microcirugía RT | Astrocitoma II |
| 2 | 55 M | Protuberancia | 60 | Focal | Microcirugía RT | Cavernoma |
| 3 | 59 M | Mesencéfalo | 70 | Focal | Microcirugía SubTR | Cavernoma |
| 4 | 30 M | Bulbo | 60 | Focal | Microcirugía SubTR | Disgerminoma |
| 5 | 41 F | Bulbo | 90 | Exofítico | Microcirugía RT | Subependimoma |
| 6 | 26 M | Mesencéfalo | 40 | Focal | Microcirugía RT | Cavernoma |
| 7 | 30 F | Mesencéfalo | 70 | Focal | Microcirugía biopsia | Astrocitoma pilocíico |
| 8 | 27 M | Bulbo | 70 | Focal | Microcirugía biopsia | Pseudotumor inflamatorio |
| 9 | 38 F | Protuberancia | 60 | Focal | Microcirugía SubTR | Hemangioblastoma celular |
Diferentes ZES se utilizaron de acuerdo a la topografía lesional. Para el mesencéfalo lateral se abordaron mediante una craneotomía subtemporal, y la ZES quedó definida por el surco mesencefálico lateral que permite ingresar casi hasta 8-10 mm en profundidad (figs. 1 y 2). Para las lesiones ubicadas en la porción posterior del mesencéfalo, la ZES fue el surco mediano intercolicular al cual se accede mediante un abordaje infratentorial supracerebeloso: y para las lesiones más bajas ubicadas por debajo del colículo inferior, el acceso fue posterior mediano a través del velo medular superior (fig. 3).

Figura 1: Preparado anatómico mostrando distintas ZES al mesencéfalo, a través del surco mesencefálico lateral, surco intercolicular, o infracolicular a través del velo medular superior (Tomado de Rhoton’s Collection).

Figura 2: Caso ilustrativo. Cavernoma mesencefálico. A y B) RM preoperatoria, T1, Corte axial y sagital; C y D) RM postoperatoria T1, Corte axial y sagital.

Figura 3: Caso ilustrativo. Glioma tectal. A) RM preoperatoria, T1 con Gadolinio, Corte sagital. B) RM postoperatoria T1con Gadolinio, Corte sagital.
En caso de la ubicación de la lesión en la región anterior o lateral de la protuberancia, la ZES que se utilizó fue el área peritrigeminal, zona lateral pontina a la cual se accede mediante un abordaje suboccipital retrosigmoideo (figs. 4 y 5). En caso de lesiones ubicadas posterior o posterolateralmente en la protuberancia, se abordaron a través del surco mediano del IV ventrículo, al cual se accede mediante el abordaje telovelar (fig. 6).

Figura 4: Preparado anatómico mostrando ZES a la protuberancia a través del área peritrigeminal y zona lateral pontina (Tomado de Rhoton’s Collection).

Figura 5: Caso ilustrativo. Hemangioblastoma celular protuberancial. A) TAC preoperatoria, corte axial evidenciando sangrado en la protuberancia. B) Angiografía, corte coronal mostrando el tumor vascularizado. C) RM T1 con Gadolinio preoperatoria, corte coronal. D) RM T1 con gadolinio postoperatoria, corte coronal. E) imagen intraoperatoria. F) imagen final de la resección.
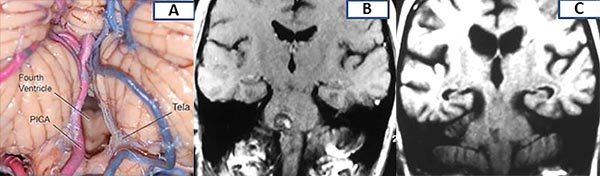
Figura 6: A) Preparado anatómico (Tomado de Rhoton’s Collection). Caso ilustrativo. Cavernoma protuberancial. B) RM preoperatoria T1, corte coronal; C) RM postoperatoria T1 corte coronal.
Las lesiones localizadas en la mitad inferior del bulbo raquídeo se abordaron mediante el acceso suboccipital subtonsilar que ofrece una amplia vista quirúrgica hasta el foramen de Luschka lateralmente y hacia arriba hasta el pedúnculo cerebeloso medio; Las ZES utilizadas a nivel bulbar fueron la región olivar, la zona medular lateral o el surco mediano posterior, acorde a la ubicación de la lesión (figs. 7, 8 y 9).

Figura 7: Preparado anatómico para ilustrar el abordaje subtonsilar (Tomado de Rhoton’s Collection).

Figura 8: Caso ilustrativo. Subependimoma exofítico bulbar. A) RM preoperatoria T1 con Gadolinio,corte axial. B) RM postoperatoria, T1 con Gadolinio, corte axial; C y D) vistas quirúrgicas al inicio y al fin de la resección.

Figura 9: Caso ilustrativo. Disgerminoma bulbar. A) RM preoperatoria T1 con Gadolinio, corte sagital. B) RM post biopsia y tratamiento oncológico específico, T1 con Gadolinio, corte sagital.
Durante el procedimiento quirúrgico, la extensión de la resección se basó en la información provista por el análisis histopatológico por congelación intraoperatorio y la alarma provista por el monitoreo neurofisiológico intraoperatorio.
RESULTADOS
Las lesiones que tuvieron abordaje microquirúrgico fueron en su mayoría focales intrínsecas, seguida por las clases exofítica y tectal. No hubo dificultades en el reconocimiento de las ZES, y se pudo acceder a las lesiones. La resección fue completa en 4 casos; subtotal en 3, y la biopsia se consideró suficiente en 2 casos. Los pacientes tuvieron rehabilitación precoz, kinesiología y fonoaudiología para optimizar la recuperación de defectos neurológicos preexistentes o exacerbación transitoria. Hubo una complicación grave en una paciente, que falleció a las 96 horas postoperatorias debido a un cuadro de edema del tronco cerebral.
Los hallazgos histopatológicos obtenidos por congelación fueron confirmados en el análisis diferido: glioma de bajo grado (1); astrocitoma pilocítico (1); cavernomas (3); hemangioblastoma (1); subependimoma (1); pseudotumor inflamatorio (1); y disgerminoma (1).
DISCUSIÓN
La complejidad de la anatomía y fisiología del tronco cerebral han sido los argumentos utilizados en el pasado para asumir que los riesgos quirúrgicos en esta área del cerebro serían demasiados elevados comparados con el beneficio potencial.3,11-13,18
Aunque la resonancia magnética define muy bien las características imagenológicas, los diagnósticos histopatológicos no pueden ser confirmados con certeza mediante las imágenes en el tronco cerebral; aún la espectroscopía muestra un grado variable de discordancia con la patología en esta localización, probablemente por el efecto de volumen parcial del tejido normal adyacente y/o del LCR.5,8,19 Por tal motivo, las neuroimágenes no tienen todavía la misma confiabilidad que el diagnóstico histológico en esta región del sistema neural.
Respecto de la metodología para obtener el material histopatológico, la biopsia estereotáxica es un procedimiento mínimamente invasivo, y que se realiza habitualmente en los servicios de neurocirugía.2,7,9,14 Sin embargo, en el tronco cerebral sólo puede realizarse con riesgo aceptable a nivel de la protuberancia, y estando además contraindicado el procedimiento en procesos altamente vascularizados. En otras topografías del tronco cerebral como el mesencéfalo o bulbo raquídeo, los riesgos estimados de la biopsia estereotáxica son muy elevados, motivo por el cual suele preferirse el abordaje directo.
En el caso de abordaje mediante microcirugía es donde podemos decir que el reconocimiento anatómico intraoperatorio de las ZES es crucial, sumado al respaldo funcional del monitoreo neurofisiológico intraoperatorio.10,17 La estrategia quirúrgica debe estar enfocada en atravesar la menor cantidad posible de tejido normal con el propósito de preservar las estructuras neurales críticas.1,3,4,6,8,12,15,20 En nuestros pacientes, los procedimientos pudieron realizarse sin dificultades técnicas. Sin embargo, nos parece que el término ZES no debería ser utilizado en forma literal, como si se tratase de vías de entrada completamente seguras, sino más bien subrayar que el concepto representa a las zonas a través de las cuales se puede acceder a las lesiones intrínsecas del tronco cerebral con la menor morbilidad posible.
El conocimiento anatómico preciso logrado en los últimos años; la planificación preoperatoria como la resonancia magnética con tractografía, sumado a las cirugías guiadas por imágenes y neurofisiología intraoperatoria, constituyen importantes aportes. El desarrollo de la neuropatología sumado a la experiencia de los patólogos representa también una enorme contribución.13,14 En nuestra experiencia este hecho fue decisivo para determinar la extensión de la resección. Los resultados histopatológicos obtenidos en nuestro grupo de pacientes al igual que los reportados por otros autores han sido muy variados; demostrándose que muchas de las lesiones logran la curación exclusivamente con la resección lesional; en otros casos, la confirmación diagnóstica permitió que se aplicase el tratamiento específico adecuado a cada una de ellas.
La baja incidencia de las lesiones de tronco en adultos, la importancia de la toma decisiones y la escasa bibliografía hacen recomendable que la estrategia de tratamiento y tácticas de abordajes se discutan caso por caso en el marco de un equipo multidisciplinario.
CONCLUSIÓN
La amplia variedad de hallazgos patológicos en el tronco cerebral de pacientes adultos, permite concluir que la precisa definición histopatológica no sólo determina la terapéutica adecuada, sino que también advierte sobre las consecuencias deletéreas, en ocasiones catastróficas, de los tratamientos empíricos. En este contexto, las llamadas ZES ofrecen un acceso factible a las lesiones estructurales del tronco cerebral.
AGRADECIMIENTO
Nuestro reconocimiento a la Dra. Patricia Maggiora, Dr. Diego Hernández y Dra. Cinthia Purves por la participación en la discusión de los casos.
BIBLIOGRAFÍA
- Ammirati M, Bernardo A, Musumeci A, Bricolo A. Comparison of different infratentorial supracerebellar approaches to the posterior and middle incisural spaces: a cadaveric study. J Neurosurg 2002; 97 (4): 922-8.
- Boviatsis EJ, Kouyialis AT, Stranjalis G, Korfias S, Sakas DE. CT-guided stereotactic biopsies of brain stem lesions: personal experience and literature review. Neurol Sci 2003; 24: 97-102.
- Bricolo A, Turazzi S. Surgery for gliomas and other mass lesions of the brainstem. In: Bricolo A, Turazzi S, editors. Advances and technical standards in neurosurgery. New York (NY): Springer; 1995. p. 261-341.
- Cavalcanti DD, Preul MC, Kalani MYS, Spetzler RF. Microsurgical anatomy of safe entry zones to the brainstem. J Neurosurg 2016; 124:1359–1376.
- Chen X, Weigel D, Ganslandt O, Buchfelder M, Nimsky C. Diffusion tensor imaging and white matter tractography in patients with brain stem lesions. Acta Neurochir (Wien) 2007; 149 (11): 1117-31.
- Iwanaga J, Granger A, Vahedi P, Loukas M, Oskouian RJ, Fries FN, et al Mapping the internal anatomy of the lateral brainstem: anatomical study with application to far lateral approaches to intrinsic brainstem tumors. Cureus 2017; 9:2.
- Kondziolka D, Lundsford LD. Stereotactic biopsy for intrinsec lesions of the medulla through the long-axis of the brain stem: technical considerations. Acta Neurochir (Wien) 1994; 129 (1-2): 89-91.
- Kyoshima K, Sakai K, Goto T, Tanabe A, Sato A, Nagashima H, Nakayama J. Gross total surgical removal of malignant glioma from the medulla oblongata: report of two adult cases with reference to surgical anatomy. Journal of Clinical Neuroscience 2004; 11:1, 75-80.
- Massager N, Davi P, Goldman S. Combined magnetic resonance imaging and positron emission tomography-guided stereotactic biopsy in brainstem mass lesions: diagnostic yield in a series of 30 patients. J Neurosurg 2000; 93: 951-957.
- Morota N, Deletis V. The importance of brainstem mapping in brainstem surgical anatomy before the fourth ventricle and implication for intraoperative neurophysiological mapping. Acta Neurochir (Wien) 2006; 148: 499-509.
- Mursch K, Halatsch ME, Markakis E et al. Intrinsec brain stem tumors in adults: results of microneurosurgical treatment of 16 consecutive patients. Br J Neurosurg 2005; 19 (2): 128-36.
- Rabadán AT, Campero A, Hernández D. Surgical application of the suboccipital subtonsillar approach to reach the inferior half of medulla oblongata tumors in adult patients. Front Surg. 2016 13, 2: 72.
- Rabadán AT, Hernández D. Importancia del diagnóstico histopatológico en el tratamiento de las lesiones del tronco cerebral en adultos. MEDICINA (Buenos Aires) 2018; 78: 305-310.
- Rachinger W, Grau S, Holtmannspotter M, Herms J, Tonn JC, Kreth FW. Serial stereotactic biopsy of brainstem lesions in adults impacting diagnostic accuracy compared with MRI only. J Neurol Neurosurg Psychiatry 2009; 80: 1134-9.
- Recalde R, Figueiredo EG, de Oliveira E. Microsurgical anatomy of the safe entry zones on the anterolateral brainstem related to surgical approaches to cavernous malformations. Neurosurgery 2008; 62:509-517.
- Rhoton A. The Rothon’s Collection. http://www.rothon.ineurodb.org.
- Sala F. A spotlight on intraoperative neurophysiological monitoring of the lower brainstem. Clinical Neurophysiology 2017; 128 (2017) 1369–1371 .
- Salmaggi A, Fariselli L, Milanesi I, Lamperti E, Silvani A, Bizzi A, et al. Natural history and management of brainstem gliomas in adults. A retrospective Italian study. J Neurol 2008; 255: 171-177.
- Schumacher M, Schulte-Monting J, Stoeter P, Warmuth-Metz M, Solymosi L (2007) Magnetic resonance imaging compared with biopsy in the diagnosis of brainstem diseases of childhood: a multicenter review. J Neurosurg 106: 111-119.
- Ziyal IM, Sehkar LN, Salas E, Subtonsillar-transcerebellomedullary approach to lesions involving the fourth ventricle, the cerebellomedullary fissure and the lateral brainstem. Br J Neurosurg 1999 Jun;13(3):276-84.
COMENTARIO
Los autores presentan un trabajo sobre el abordaje a lesiones intrínsecas del tronco a través de las llamadas “zonas de entrada seguras”. La casuística es de 9 pacientes, con una efectividad del 100 % en el abordaje y acceso a las lesiones, como así también en los resultados de la anatomía patológica. Hubo un solo caso con malos resultados.
Los abordajes al tronco representan un verdadero desafío para el neurocirujano ya sea a nivel intelectual como en las habilidades quirúrgicas. Es fundamental el conocimiento anatómico del tronco y los vasos, las vías intrínsecas, el origen real y aparente de los pares craneanos, las zonas de entrada seguras, la interpretación del cuadro neurológico y las imágenes (RMN, Tractografía y AngioRM); por último, saber elegir la craneotomía y la familiaridad en el manejo de los corredores hasta abordar el tronco. En la cirugía es de gran utilidad el monitoreo neurofisiológico, con eventual uso de la Neuronavegación y RMN intraoperatoria.
El concepto de zona de entrada segura al tronco se desarrolló a partir de los casos en que la patología no tenía expresión pial o ependimaria. Spetzler y col.,1,2 con una gran experiencia en cirugía de cavernomas del tronco, introdujeron el concepto del “método de los 2 puntos” para la elección de la craneotomía y el corredor quirúrgico hacia el tronco.
Coincido con los autores en la importancia de obtener la anatomía patológica en vez de realizar un tratamiento empírico sin anatomía patológica; la microcirugía bien planificada es útil en los casos que no está indicada la biopsia estereotáxica y de elección absoluta en los casos de cavernomas con indicación quirúrgica . Por último, quiero felicitar a los autores por transmitir su experiencia en el difícil capítulo de los abordajes quirúrgicos al tronco cerebral.
Ruben Mormandi
F L E N I. C.A.B.A., Argentina
BIBLIOGRAFÍA
- Clatterbuck RE, Bernardo A, Spetzler RF: Discovering the novel surgical approach. Clin Neurosurg 50:36–44, 2003.
- Abla AA, Turner JD, Mitha AP, Lekovic G, Spetzler RF. Surgical approaches to brainstem cavernous malformations. Neurosurg Focus. 2010 Sep;29(3): E8.
COMENTARIO
La cirugía del tronco cerebral representa uno los desafíos mas grandes que tiene el neurocirujano. La amplia variedad de entidades patológicas que puede presentarse en el adulto nos obliga a tener conductas más agresivas en este grupo etáreo ya sea con fines diagnósticos o terapéuticos. El avance en los conocimientos profundos de la microneuroanatomía de esta estructura tan compleja nos ha permitido desarrollar nuevas estrategias para mejorar los resultados quirúrgicos. Rabadán A. presenta una serie quirúrgica de lesiones del tronco encefálico con diferentes entidades patológicas. Nos presenta de manera práctica como el conocimiento anatómico puede ser utilizado para acceder a las distintas regiones del tronco encefálico. Sigue siendo tema de debate el abordaje intercolicular para lesiones de la placa cuadrigeminal1, el cual a no ser que la lesión presente importante expresión pial o se exofítica, existen altas chances de generar lesiones a la motilidad extrínseca del globo ocular debido a la alta densidad de las fibras y el entrecruzamiento de las fibras en la zona2. Consideramos de alto riesgo abordar lesiones a través del surco intercolicular. Otro punto que es de gran utilidad a tomar en consideración es el uso del método de los 2 puntos descripto por Spetzler et al., ayuda de definir la vía de abordaje inicial para posteriormente definir la zona de entrada más conveniente3,4. Sabemos actualmente de todas maneras que el conocimiento anatómico es insuficiente para optimizar los resultados. Queda además especificado en la publicación la importancia del monitoreo neurofisiológico para acompañar a los buenos resultados. Sabemos que la patología a abordar puede distorsionar la disposición normal de las estructuras anatómicas por lo que apoyarse únicamente en el conocimiento anatómico puede llevarnos a elegir incorrectamente el sitio de acceso al tronco encefálico y aumentar la morbi-mortalidad del procedimiento. Tratándose de una serie clínica una información más detallada de las condiciones clínicas de los pacientes en el preoperatorio y postoperatorio hubiera contribuido a enriquecer la información presentada. Existen muy pocas publicaciones con series de casos sobre cirugía del tronco cerebral con aplicaciones del concepto anatómico de las zonas de entrada seguras, lo que hace de gran importancia la serie de casos presentado. Esperamos futuras publicaciones del autor ya que conocer las experiencias de un grupo de trabajo que aborda patologías de esta región anatómica tan elocuente nos ayuda de aumentar nuestra experiencia y mejorar los resultados.
Rodolfo Recalde
Neurocirujano, División Neurocirugía, Hospital de Clínicas,UBA. C.A.B.A., Argentina
BIBLIOGRAFÍA
- Yang, Y., van Niftrik, B., Ma, X., Velz, J., Wang, S., Regli, L., & Bozinov, O. (2019). Analysis of safe entry zones into the brainstem. Neurosurgical Review.
- Cavalcanti DD, Preul MC, Kalani MY, Spetzler RF (2016) Microsurgical anatomy of safe entry zones to the brainstem. J Neurosurg 124:1359–1376.
- Brown AP, Thompson BG, RF S (1996) The two-point method: evaluating brain stem lesions. BNI 12:20–24
- Porter RW, Detwiler PW, Spetzler RF, Lawton MT, Baskin JJ, Derksen PT, Zabramski JM (1999) Cavernous malformations of the brainstem: experience with 100 patients. J Neurosurg 90:50– 58.
COMENTARIO
El tronco encefálico, aproximadamente del tamaño del pulgar humano, contiene una rica concentración de núcleos y fibras en un volumen muy pequeño, lo que resulta en una alta probabilidad de morbilidad después de una cirugia. El conocimiento de las principales zonas de entrada segura en el tronco encefálico es clave para reducir dicha morbilidad en aquellas lesiones que no tengan expresión en la superficie pial o ependimaria. Clasicamente se han descrito trece zonas de entrada segura al tronco cerebral:
- Zona mesencefálica anterior.
- Surco mesencéfalico lateral.
- Región intercolicular.
- Zona peritrigeminal.
- Zona supratrigeminal.
- Zona protuberancial lateral.
- Zona supracolicular.
- Zona infracolicular.
- Surco medial del cuarto ventrículo.
- Surco anterolateral del bulbo.
- Surco mediano posterior del bulbo.
- Zona olivar.
- Zona bulbar lateral.
Es importante tener en cuenta que las lesiones intrínsecas grandes pueden distorsionar la anatomía de las zonas de entrada seguras; por lo que el el rol de las imágenes de resonancia magnética, la tractografía de las fibras blancas intrínsecas del tronco cerebral y el monitoreo neurofisiológico intraoperatorio cumplen un rol importantísimo junto con el conocimiento anatómico microquirúrgico en este tipo de cirugías.
Los autores del presente artículo muestran una casuística de 9 pacientes operados utilizando alguna de las zonas de entrada segura con resultados acordes a la complejidad de la patologia a tratar. Lograron la confirmación anatomopatológica por congelación con coincidencia con el análisis diferido de la pieza en la totalidad de los casos. Hacen hincapié en que este tipo de cirugía se acompaña en la mayoría de los casos de cierto grado de morbilidad el cual puede ser disminuído mediante un profundo conocimiento anatómico microquirúrgico de las zonas de entrada seguras al tronco cerebral.
Santiago González Abbati
Hospital de Clínicas José de San Martín. C.A.B.A., Argentina.
BIBLIOGRAFÍA
- Cavalcanti DD, Preul MC, Kalani MYS, Spetzler RF. Microsurgical anatomy of safe entry zones to the brainstem. J Neurosurg 2016; 124:1359–1376.
- Párraga RG, Possatti LL, Alves RV, Ribas GC, Türe U, de Oliveira E. Microsurgical anatomy and internal architecture of the brainstem in 3D images: surgical considerations. J Neurosurg. 2016 May; 124(5):1377-95.
