53º JORNADAS DE NEUROCIRUGÍA NEUROPINAMAR 2011
1 al 3 de diciembre de 2011 Hotel del Bosque, Pinamar
RESÚMENES DE TRABAJOS LIBRES
TRABAJOS DE PRESENTACIÓN ORAL
PATOLOGÍA VASCULAR
Reconstrucción geométrica en aneurismas de la bifurcación de la arteria cerebral media
J.L. GÓMEZ AMADOR, C.A. RODRÍGUEZ
Instituto Nacional de Neurología y Neurocirugía México, Distrito Federal
Objetivo. Establecer el concepto de configuración tridimensional de la bifurcación de la arteria cerebral media para determinar la técnica de reconstrucción mixta a emplear en los aneurismas de esta localización, según la clasificación propuesta, logrando de este modo la obliteración, manteniendo permeable el vaso parental y previniendo la presencia de residual.
Material y método. Revisión retrospectiva de pacientes con diagnóstico de aneurisma roto y no roto de la bifurcación en un periodo de 3 años. Incluyendo características demográficas, evolución clínica, así como el análisis pre y postoperatorio con estudios de imagen tridimensional para corroborar la ausencia de residual.
Resultados. Analizamos 33 pacientes con 37 aneurismas de la bifurcación, de los cuales 26 presentaron hemorragia y 11 incidentales. De acuerdo a nuestra clasificación que define a la bifurcación como una estructura geométrica de 6 caras, encontramos: 15 aneurismas tipo I (intertroncal), 11 tipo II (silviano e intertroncal), 7 tipo III (insular e intertroncal) y 4 tipo IV (insular, silviano e intertroncal). Usamos en la reconstrucción: un clip en 15 aneurismas, dos clips en 18 y tres clips en 4. Existieron 2 aneurismas residuales y 35 sin residual.
Conclusión. Se requiere del análisis preoperatorio mediante estudios de imagen tridimensional para determinar la configuración del aneurisma en base a la clasificación propuesta y la técnica a emplear para cliparse. La técnica de reconstrucción mixta es reproducible y permite obliterar completamente el aneurisma.
***
Evolución de pacientes portadores de aneurisma cerebral, con HSA de mal grado, tratados por vía endovascular
G. DOROSZUK, J. GOLAND, A. GARCÍA, B. DORFMAN, J. LAMBRE
Hospital El Cruce de Alta Complejidad, Florencia Varela
Objetivos. Describir los resultados clínicos y angiográficos observados luego de tratamiento endovascular de pacientes con HSA Hl int-Hess 4 y 5 por ruptura de aneurisma.
Material y método. Estudio descriptivo de una cohorte retrospectiva de pacientes con aneurismas cerebrales, tratados por vía endovascular en el Hospital El Cruce, durante el período comprendido entre enero de 2009 y octubre de 2011. Se incluyeron todos los pacientes que ingresaron a nuestro servicio con diagnóstico de HSA por tomografía cerebral, Hunt-Hess IV y V y con diagnóstico angiográfico de aneurisma cerebral. Los pacientes fueron tratados por vía endovascular con coils mediante técnica de Seldinger, con control angiográfico posterior. Se define como resolución a la oclusión completa del vaso portador o bien a la oclusión total del cuello y saco aneurismático. Se determinó el estado clínico y neurológico a los 30 días del procedimiento.
Resultados. De un total de 21 pacientes portadores de aneurismas tratados durante ese período por vía endovascular, 18 fueron del circuito anterior y3 del circuito posterior. En todos los casos se logró la oclusión completa con el procedimiento. La sobrevida global fue del 57% a los 30 días. De estos pacientes, el 40% evolucionó sin secuelas neurológicas. No se observó resangrado en ninguno de los casos.
Conclusión. Comparando nuestra serie con las series clásicas quirúrgicas, el tratamiento endovascular en agudo de pacientes con HSA por ruptura aneurismática con Hunt y Hess de alto grado, se asoció a una reducción de la mortalidad entre el 10 y 50% según la gravedad del cuadro clínico. La embolización temprana de aneurismas cerebrales disminuye drásticamente el riesgo de re-ruptura, permitiendo instaurar una terapéutica neurointensivista más agresiva durante la fase aguda de la HSA que puede contribuir a la reducción del porcentaje de secuelas neurológicas en estos pacientes.
***
Malformación arteriovenosa gigante de cuero cabelludo. Reporte de caso
J. M. MARELLI, N, MARCHEGIANI, I. PALEO, N, KUSZNIR, L. FERRUCCI, R. A. MOYA
Hospital Vicente López y Planes, General Rodríguez
Objetivo. Describir un caso de malformación arteriovenosa gigante de cuero cabelludo, revisión bibliográfica del tema y detalles del acto quirúrgico.
Descripción. Paciente de 32 años de edad, que presentaba una tumoración en cuero cabelludo, con dilataciones vasculares muy marcadas, progresivo aumento de tamaño, alopecia, pulsatilidad, dolor permanente y aumento de tamaño con las maniobras de valsalva. La angiografía digital revelo una malformación arteriovenosa de cuero cabelludo alimentada exclusivamente por la arteria carótida externa izquierda, principalmente por las ramas occipitales, auriculares posteriores y temporales superficiales.
Intervención. El tratamiento quirúrgico fue de elección; en primera instancia se realizó control proximal con clipado transitorio de las principales aferencias, luego se efectuó un colgajo cutáneo exponiendo y extirpando la malformación. No se logró preservar un sector de cuero cabelludo debiéndose realizar injerto de piel autólogo. La evolución postoperatoria fue favorable.
Conclusión. Las malformaciones arteriovenosas del cuero cabelludo deben ser consideradas como diagnóstico diferencial ante la aparición de una masa extracraneal. Al diagnóstico mediante la angiografía cerebral, puede añadirse la resonancia magnética cerebral con secuencias angiográficas. Con ambas pruebas complementarias debe descartarse patología intracerebral coexistente. La potencial amenaza de sangrado catastrófico, los dolores permanentes y la afección estética son la razón por lo que se recomienda un tratamiento precoz, combinando, de forma individualizada para cada caso, las técnicas endovasculares y/o quirúrgicas.
***
Revascularización cerebral
J. MURA1,2, S. OÑATE3, E. TORCHE2, F. RIQUELME2, D. ROJAS1,2, R. JULIO4, F. AYACH1
1Instituto de Neurocirugía Asenjo. 2,3Facultad de Medicina. Universidad de Chile. Departamento de Cirugía Vascular Periférica. 4Hospital del Salvador
Objetivos. Describir las características de 40 pacientes sometidos a revascularización cerebral microquirúrgica directa, los tiempos y resultados quirúrgicos y clínicos.
Material y métodos. Se describe la experiencia en el Instituto de Neurocirugía Asenjo de 40 pacientes sometidos a revascularización cerebral, mediante Bypass extracraneano-intracraneano (EC-IC) o intracraneano-intracraneano (IC-IC), en el periodo 2005-2011. Las indicaciones quirúrgicas correspondieron a casos considerados no susceptibles de terapia endovascular, casos que no toleraron el BTO, patología tumoral con compromiso arterial, enfermedad de moyamoya y casos de isquemia aguda por oclusión arterial.
Resultados. Se realizaron 43 bypass en 40 pacientes. Se realizaron 40 bypass EC-IC (93%) y3 bypass IC-IC (7%), en 10 casos se utilizaron injertos (70% de arteria Radial). El índice de permeabilidad fue de un 97%. Tres pacientes fallecieron y el resultado clínico medido con la escala de Glasgow Outcome Scale (GOS), fue en promedio 4,41 (DS de 1,14). El tiempo promedio de cirugía fue de 12,7 hrs (DS de 3,1), y el de anastomosis fue de 45,7min (DS de 14,3).
Conclusiones En esta serie se obtuvo un buen resultado clínico con 89.6% de los pacientes en GOS 4 ó 5. Con estas técnicas se pueden tratar pacientes con patologías previamente catalogadas de no susceptibles a terapia endovascular y/o microquirúrgica tradicionales.
***
Manejo de la patologia aneurismatica
N. LOMBARDI DEBORA, P. CHIPOLINI, E. ORELLANA SARAVIA, R. RIERA, M. LORENZO, M. MARCHETTI
H.I.G.A Pedro Fiorito. Avellaneda
Objetivo. Presentar nuestra conducta en relación a la patología aneurismática y su asociación con la hipertensión arterial.
Material y método. Estudio retrospectivo en el periodo 2006- 2011. 66 pacientes. Se evalúa: edad, sexo, factores clínicos asociados (HTA, tabaquismo, dislipemias), Hunt y Hess, Fisher y Glasgow al ingreso, tipo y localización del aneurisma, tratamiento realizado, GOS al alta y a los 6 meses. Valoración de la presión arterial al ingreso y al alta.
Resultados. edad media 47,5 años, predominio sexo femenino (39 casos), 3 incidentales, 61 hsa, 2 III par. Localización: 22 en arteria comunicante anterior, 19 en arteria comunicante posterior, 23 en arteria silviana, 6 carotideos, 1 vertebral y 1 carotidooftálmico. Clipado en 50 casos, embolización en 14 y 2 pacientes no accedieron al tratamiento. 13 pacientes tenían antecedentes de HTA, 15 presentaron crisis hipertensiva en el momento del sangrado y3 posterior al sangrado. El 47 °á de los casos presento HTA luego de tratada la patología aneurismática.
Conclusión. La resolución mediante clipado sigue siendo la mejor opción en paciente con un Hunt y Hess bajo, indicándose embolización en pacientes críticos. El antecedente de HTA o crisis hipertensiva en el momento del sangrado se asocia con CII las tensionales bajas en el posoperatorio que desencadena el déficit neurológico focal.
***
Nuestro manejo de la patología vascular luego del advenimiento de la angiotac multislice
M. P. CHIARADIO, J.C.CHIARADio, A. MARTINEZ, M. MELA, E. VERDIER, G. BILLIRIS
Servicio de Neurocirugía de Alta Complejidad
Objetivo. Describir nuestro manejo de la patología vascular cerebral luego del advenimiento de la angioTAC multislice ocurrido en mayo de 2007.
Material y método. Se han asistido 124 aneurismas cerebrales y 52 MAV cerebrales.Todas estudiadas con angioTAC multicorte lo cual en nuestra opinión fue suficiente para determinar la estrategia quirúrgica. Algunos pacientes derivados con ASD fueron estudiados con angiotac. En 2 pacientes problemas, se realizó ASD rotacional con reconstrucción 3D confirmando en ellos el diagnóstico previamente realizado de blister like aneurysm. En cuatro pacientes se efectuó test de oclusión.
Resultados. Dos aneurismas fueron embolizados. Los restantes fueron tratados con abordaje directo keyhole y clipados (112), con wrapping (6) y ligadura de carótida (4). De los angiomas asistidos se operaron solamente 47. Los restantes fueron considerados no quirúrgicos. No efectuamos nunca tratamiento parcial. Se realizó embolización preoperatoria en 5 casos de alto flujo. Todos los angiomas fueron resecados en forma completa. La mortalidad de los aneurismas fue del 5% con 81 pacientes agudos. La mortalidad de los angiomas fue del 2,13% y secuela severa 2,13%.
Conclusión. La angioTAC brinda por primera vez una imagen con sensibilidad y especificidad que lo equiparan a la ASD (gold estándar). Ofrece por otra parte la gran ventaja de no requerir punción ni inyección de contraste intrarterial de especial valor en pacientes con hemorragias agudas, Hunt y Hess altos y vasoespasmo y en controles postoperatorios. Todas las intervenciones fueron realizadas con técnica keyhole aun en casos de angiomas voluminosos.
***
Malformaciones arteriovenosas cerebrales: Nuestra experiencia en el tratamiento de 44 casos
P. QUEVEDO, S, PARISI, J.P. , SIRENA, A. MELCHIOR, D. TREFILIO
Nuevo Hospital San Roque-Córdoba Argentina
Objetivo. Analizar las características de presentación clínica y de nuestra experiencia en el tratamiento de las mavs cerebrales.
Material y método. Análisis retrospectivo de 44 casos de malformación arteriovenosa cerebral tratados en nuestro Servicio desde enero de 2002 a diciembre de 2010.
Resultados. De 44 pacientes, 42 recibieron tratamiento; la media de edad fue de 34,5 años, con leve predominancia masculina. Utilizando la clasificación de Spetzler-Martin, de grados I a V, las lesiones fueron: 18,8%, 38,6%, 15,9%, 13,6% y 13,6% respectivamente.13 mavs de localización frontal, 12 temporales, 9 parietales, 4 occipitales, 2 de ganglios basales y 4 de fosa posterior. La manifestación clínica más frecuente fue la hemorragia intracraneal en el 52,2%, convulsión en el 45,4% y déficit neurológico sin sangrado en el 2,2"/o. De los casos tratados, en 21 se realizó solo exéresis quirúrgica, 8 tratamiento endovascular, 11 tratamientos combinados y a 2 radiocirugía. Los grados I, II y III presentaron una evolución buena a excelente, con persistencia de déficit neurológico en el 13,2% correspondientes a los grados IV y V.
De los pacientes que presentaron convulsiones antes de la cirugía, el 30,2% disminuyó el número de crisis y el 26,8% no modifico su frecuencia. Dos óbitos como causa directa postprocedimiento, correspondientes ambos al grado V.
Conclusión. En nuestra experiencia, la localización frontal y temporal. el sexo masculino, y las hemorragias cerebrales tuvieron predominancia de presentación, con mejores resultados al tratamiento quirúrgico en los grados I, II, y III. Los Grados V asocian mayor morbimortalidad coincidiendo nuestra serie con la bibliografía internacional.
PATOLOGÍA TUMORAL
Exéresis de cordoma clival extenso vía transmaxilar
J. ATENCIO , F. CAIF, G. CUADRA, F. OLGUN , E. FÜRST, R. HIDALGO, J. FÜRST
Hospital Central Mendoza
Objetivo. Presentar el caso de un paciente con diagnóstico de cordoma de Clivus extenso describiendo el abordaje ransmaxilar por osteotomía de Le Fort como estrategia quirúrgica.
Descripción. Paciente de sexo femenino de 58 años con antecedentes de HTA que refiere haber comenzado en 2003 con alteración de la agudeza visual en ojo izquierdo, hipoacusia y paresia facial izquierdos; no realizando consulta médica por esta sintomatología, sino tras sufrir TEC, donde se le practica TAC cerebral y se halla lesión expansiva clival, selar y periselar. Se le ofrece tratamiento quirúrgico oportunamente, negándose al mismo. En 2010, la paciente acepta el tratamiento debido a que para este momento se hallaba con amaurosis y anacusia izquierdas, compromiso de la agudeza y campo visual en ojo derecho. En RMN cerebral se observa voluminosa lesión selar, retro y periselar, con extensión a ápex orbitarios, clivus y región pterigoidea bilateral. Isointensa en Ti, Hiper en T2 que capta contraste en forma homogénea.
Intervención. Se realiza incisión sublabial, disección transeptal , maxilotomía tipo Le Fort I, descenso de maxilar y exéresis microquin-argica extradural. Reconstrucción con miniplacas. RMN control satisfactoria. El paciente evolucionó favorablemente.
Conclusión. Consideramos que el abordaje transmaxilar en cordomas de clivus extensos constituye una vía de acceso muy útil, ya que permite una visión amplia y buena resección de este tipo de lesiones extradurales, donde la primer cirugía y su radicaliclad son determinantes en la sobrevida del paciente.
***
Abordaje endoscópico a tumores del III ventrículo
C.E. GAGLIARDI , L.M. CUELLO, G.A. ESCALADA, F. VARGAS
HIGA Rossi. La Plata
Objetivo. Comunicar nuestra experiencia en el manejo de tumores relacionados con el III ventrículo
Material y método. Se tomó registro de todos los procedimientos neuroendoscopicos que involucraron tumores del III ventrículo. Se adjuntó a la base de datos información referida a. edad, sexo, forma de presentación, examen neurológico, imágenes. Se registraron mediante técnica de video digital todos los procedimientos realizados. Se anexaron a posteriori los datos inherentes a la evolución. Se realizó análisis de la casuística
Resultados. En todos los pacientes tratados con el método se lograron los objetivos previstos sin complicaciones mayores
Conclusiones. Los tumores relacionados con el III ventrículo resultan una indicación adecuada para las técnicas endoscópicas, a condición de que se realice una adecuada planificación, y que el equipo quirúrgico se encuentre familiarizado con el procedimiento.
***
Tumores Intraventriculares. Resultados quirúrgicos de una serie de casos
P. RUBINO1,2, M. CHIARULLO3, E. SALAS1, A. HOUSSAY2, F.SOSA3, J. LAMBRE3
3 Hospital El Cruce de Alta Complejidad
2Fundación Favaloro
Objetivo. Presentar nuestra experiencia quirúrgica en tumores intraventriculares.
Material y métodos. Se revisaron las historias clínicas de 9 pacientes con tumores del 3er ventrículo y/o ventrículos laterales, desde junio de 2007 a junio de 2011. La edad promedio fue 31,5 años. La relación varón/mujer fue 2 a 1. La forma de presentación clínica fue cefalea, seguida de alteraciones sensitivo-motoras y convulsiones. 2 pacientes presentaron lesiones en atrio del ventrículo lateral derecho, 2 a nivel talámico derecho y 1 izquierdo, 3 en 3er ventrículo, 1 en asta frontal del ventrículo lateral izquierdo. El tamaño promedio fue 3,5 cm de diámetro. La técnica quirúrgica empleada fue variando acorde a la localización. La anatomía patológica reveló 3 meningiomas, 2 gliomas, 1 metástasis de cáncer de riñón, 1 papiloma, 1 neurocitoma central y 1 quiste coloide.
Resultados. Se logró exéresis completa en todos los casos con excepción de 2 de las lesiones talámicas en las cuales la resección varió entre un 30 y 75%. Se observó morbilidad agregada en un paciente que presentó transtornos mnésicos y parestesias. Se observó infección superficial en 1 de los 8 casos
Conclusiones. El tipo de abordaje depende de la topografla de la lesión. La cirugía logró la exéresis completa en los tumores de origen ventricular y parcial en dos originados en el tálamo.
***
Meningioma intraventricular en la segunda década de la vida. Reporte de dos casos en 2011
F. CAIF, J. ATENCIO, F. OLGUIN , E. FÜRST, G. CUADRA, J. FÜRST
Hospital Central Mendoza
Objetivo. Describir la presentación de dos casos de meningioma intraventricular en pacientes entre 20 a 30 años.
Material y método. Caso 1: paciente masculino de 20 años de edad que consulta por cefalea de 10 meses de evolución. Examen neurológico de ingreso noi mal.IRM: se observa imagen redondeada en atrio izquierdo isointensa en T1 e hiperintensa en T2, con realce homogéneo al contraste. Caso 2: paciente masculino de 20 años de edad que presenta cefalea de 4 meses de evolución acompañado de alucinaciones visuales y auditivas. Examen Neurológico, hemianopsia homónima izquierda y pare sia faciobraquial izquierda. IRM: voluminosa imagen homogénea temporoparietal derecha, intraventricular, que bloquea y atrapa asta temporal derecha, con desplazamiento de línea media y colapso de asta frontal ipsilateral, isointensa enT1 e hiperintensa en T2 con realce al contraste e imágenes de vacío de flujo.
Resultados. Caso 1: se realizó abordaje interhemisférico transcalloso posterior observándose lesión mamelonada y dura. Se procedió a exéresis de a fragmentos. Anatomía patológica informó meningioma fibroso. Caso 2: se realizó abordaje transcortical T2 - T3 derecho, se produjo apertura y liberación de LCR de asta temporal derecha, visualizándose masa tumoral. Se procedió a exéresis. Anatomía patológica informó meningioma transicional.
Conclusión. Se revisan dos casos de meningioma intraventricular. El meningioma es un tumor poco frecuente en hombres jóvenes. Se agrega además su baja frecuencia de localización intraventricular (2%). Debe ser siempre un diagnóstico a tener en cuenta al momento del hallazgo de una masa intraventricular.
***
Quistes neuroentéricos supratentoriales. Experiencia de dos casos
R. SAYAVEDRA, M.MARCHETTI, M. MESA, S. BELCHIOR, G. OLONDO, J. SHILTON
Hospital Dr. Cosme Argerich. CABA
Objetivo. Presentar nuestra experiencia en el tratamiento de quistes neuroentéricos supratentoriales en dos pacientes.
Material y método.Estudio retrospectivo de dos casos con diagnóstico de quiste neuroentérico en el último año. Paciente Nro 1:59 años, sexo masculino, consulta por crisis tónico clónicas generalizadas y ausencias de 2 años de evolución, asociado a cefalea holocraneana, anosmia y cambios en la personalidad TAC de cerebro evidencia a nivel anterior desviación de la hoz cerebral hacia derecha; área isodensa a nivel frontobasal izquierdo. La IRM Imagen redondeada en proyección medial y frontobasal izquierda, hiperintensa en TI y T2, con discreto efecto de masa. Se realiza craneotomía bifrontal, resección completa de lesión quística frontobasal izquierda. Estudio anátomo-patológico compatible con quiste entérico. Paciente Nro 2: 50 años, sexo masculino, consulta por crisis tónico clonica de 6 meses de evolución. La IRM revela imagen redondeada extraaxial frontal derecha, hipointensa en T1 e hiperintensa en T2. Se realiza craneotomia fronto-parietal derecha, reseccion completa de lesión quistica frontal derecha. AP: Quiste enterogeno
Resultados. Los quistes neuroentéricos son lesiones congénitas expansivas, de carácter benigno, muy poco frecuentes. Si bien la mayoría de los que afectan al SNC se sitúan a nivel espinal, dentro de los intracraneales, la fosa posterior es la ubicación más común siendo los supratentoriales y los de fosa anterior particularmente raros.
Su embriología permanece aún desconocida. Dentro de las hipótesis más aceptadas se incluyen: un origen a partir de restos de la bolsa de Sessel (divertículo transitorio del intestino anterior); otio ectodénnico. Entre los diagnósticos diferenciales, de acuerdo a localización y características, se deben tener en cuenta los quistes aracnoidales, dennoides, epidermoides, parasitarios, otros quistes endodérmicos (Ratlike y coloide) y tumores quísticos (xantoastrocitoma pleomórfico, metástasis, etc.)
Conclusión. Si bien los quistes neuroentéricos constituyen una patología de rara presentación, deberían ser considerados en el diagnóstico diferencial de toda lesión quística ex-traaxial supra o infratentorial. La resección quirúrgica completa del quiste representa la mejor opción terapéutica.
***
Tumor del IV ventrículo operado con neuronavegación y monitoreo electrofisiológico intraoperatorio
J.E. VALDERRUTÉN, P. LANDABURU, L. LUQUE, C. GUMA, M. SÁEZ
Sanatorio de los Arcos
Objetivo. Comunicar el manejo de un paciente con un tumor del IV ventrículo, operado con ayuda de neuronavegación y monitoreo electrofisiológico intra operatorio.
Descripción. Paciente masculino de 24 años de edad quien debuta con ataxia de la marcha, diplopía, parálisis del VI y paresia del VII par de dos meses de evolución. La tomografía de cerebro evidencia lesión isodensa en el piso del IV ventrículo, lateralizada a derecha con crecimiento exofítico dorsal, con escaso realce postcontraste endovenoso. La Resonancia Magnética Nuclear muestra una lesión sólida isointensa en Ti, hiperintensa en T2, en el piso del IV ventrículo, con patrón exofítico dorsal y tenue refuerzo post gadolinio.
Intervención. Paciente en posición semi sentado con electrodos de registro en las 4 extremidades y cara. Se realizo craniectomía suboccipital, resección del arco posterior de Cl y por medio de un abordaje "Telo-Velar", se identificó una neoformacién sólida, rojiza, vascularizada. Se resecó la porción exofítica bulbar, quedando la parte infiltrante pontina. Se utilizó el neuronavegador BrainLab VectorVision II para la planificación quirúrgica, ubicación de la lesión y su relación con áreas funcionales (tractografía de la vía corticoespinal). Además se correlacionaron dichas áreas con el monitoreo neurofisiológico de potenciales evocados somato sensitivos y motores de 4 miembros, auditivos y de pares craneanos (trigémino, facial y pares bajos). No se produjeron alteraciones electrofisiológicas durante la cirugía, ni en el post operatorio con respecto al registro basal. El estudio anatomopatológico informa glioblastoma grado II-III (WHO). Se realizó radio y quimioterapia con evolución favorable.
Conclusión. El "Abordaje Telovelomedular" es un corredor anatómico natural que pen-nite el manejo eficaz de este tipo de lesiones, con pocos riesgos de secuelas neurológicas y vasculares. Con la ayuda de la neuronavegación y del monitoreo intraoperatorio, se logra reducir la morbimortalidad de los procedimientos en el tronco cerebral.
***
Análisis de la función visual en pacientes operados de meningiomas del planum esfenoidal, tubérculo y diafragma selar con descompresión precoz osteodural del canal óptico
J. MURA1,2,3, S. OÑATE4, T. POBLETE2, E.TORCHE2, F. RIQUELM1,2, F. FÚ1
1,2Instituto de Neurocirugía Asenjo. 3,4Universidad de Chile
Objetivo. Describir el manejo actual de este tipo de tumores, asociados a compresión imagenológica y clínica severa de los canales ópticos, en el Equipo de BC del INCA y análisis de la población operada con descompresión osteodural habitual intraoperatoria versus la técnica en dos tiempos introducida por nuestro grupo en agosto de 2009.
Material y método. Estudio del total de pacientes operados de este tipo de tumores con descompresión precoz del canal óptico por el Equipo de Cirugía de Base del Cráneo del INCA con técnica clásica y en dos tiempos. Evaluación de la función visual pre y postoperatoria según la escala de discapacidad visual (VIS) de la sociedad alemana de oftalmología.
Resultados. Se seleccionó un total de 8 pacientes que cumplían estas características de un total de 21 pacientes operados con meningiomas de esta ubicación desde el año 2004. De ellos. 4 pacientes con meningiomas del diafragma selar, 2 del tubérculo selar y 2 del planum esfenoidal. En todos los pacientes se hizo resección Simpson 2 ya que la base incluía los canales ópticos. Cada grupo estuvo formado por 4 pacientes. Edad promedio 48,5 años. El análisis de los VIS pre y postoperatorios permiten concluir que en el grupo operado con la fémina clñsica de descompresión la función visual se mantuvo en 1 paciente y deterioró en 3 pacientes. En el grupo con descompresión en dos tiempos 3 mejoraron y 1 se deterioró levemente, incluso una paciente recuperó la visión prácticamente a niveles normales.
Conclusión. La técnica de descompresión en dos tiempos del nervio óptico es una técnica que mejora la función visual en un porcentaje importante de pacientes y es superior a la técnica clásica de descompresión intraoperatoria en un tiempo.
***
Abordaje presigmoideo en los schwanomas trigeminales
M. ORELLANA, W. DÁNDREA, F. LIBENSON, A. ARENA, F. ORLANDINI, N. RELLÁN, M.E. FILADORO, R. FERNÁNDEZ PISANI
Complejo Médico Policial Churruca-Visca
Objetivo. Describir el abordaje quirúrgico presigmoicleo en los schwanomas trigeminales además de la presentación de un caso.
Material y método. Se realizó una revisión de la literatura, recopilación de datos en historia clínica, parte quirúrgico y documentación fotográfica de un paciente que presentó schwanoma trigeminal de fosa media y posterior, el cual fue intervenido quirúrgicamente por este abordaje.
Resultados. Paciente cursando el postoperatorio cercano, sin complicaciones a la fecha, en estudios control se evidencia una correcta descompresión del tallo cerebral.
Conclusión. En base a nuestra experiencia y lo pubicado en la literatura, consideramos que la vía de abordaje presigmoidea utilizada para los schwanomas trigeminales de esta localización, otorga un correcto acceso para la resección microquirúrgica adecuada de este tipo de lesiones.
***
Linfomas primarios del SNC no asociados a HIV
W. D'ANDREA, F. LIBENSON, A. ARENA, M. FILADORO, M. ORELLANA, F. ORLIINDINI, N. RELLÁN, R. FERNÁNDEZ PISANI
Complejo Médico policial Churruca-Vísca
Objetivo. Presentar 6 pacientes operados en los últimos tres años por procesos expansivos cerebrales cuyo resultado fue proceso linfoproliferativo, sin antecedente de SIDA y con serología negativa para HIV.
Material y métodos. Se trataron seis pacientes, que se presentaron con clínica e imágenes de proceso expansivo cerebral, un caso múltiple y los restantes únicos. Se trataron tres mujeres y tres varones, con rango de edad de 24 a 72 años. El promedio de edad fue 56,2 años. De acuerdo con la ubicación y multiplicidad se decidió resección convencional (tres pacientes), resección guiada por estereotaxia (un caso) y biopsia estereotáctica (tres biopsias en dos pacientes). El tratamiento médico fue el habitual (corticoides, anticomiciales y protección gástrica).
Resultados. Se realizaron siete operaciones en seis pacientes cuya biopsia arrojó linfoma, sobre un total de 83 operaciones en 75 pacientes portadores de patología tumoral del SNC. La evolución fue satisfactoria, sin presentar complicaciones. La anatomía mostró linfoma B en cinco pacientes y proceso linfoproliferativo no tipificado en el restante. En dos pacientes la imagen se redujo, en forma vinculable a tratamiento esteroide. Uno de ellos tuvo una primera biopsia negativa y requirió una segunda biopsia estereotáctica.
Conclusiones. Nuestra casuística mostró linfomas que, en general, comparten características con los vinculados a HIV, como ser: linfoma B y remisiones con esteroides. El linfoma debe ser tenido en consideración al tratar pacientes portadores de tumores cerebrales sin SIDA.
***
Comportamiento del glioblastoma en nuestra serie de 104 pacientes
Hospital Italiano de Buenos Aires
L. PENA, S. HEM, L. GARATEGUI, M. CRUZ, P. AJLER, A. CARRIZO
Objetivo. Analizar retrospectivamente una serie de 104 pacientes con diagnóstico de glioblastoma.
Material y método. Se analizaron 104 pacientes en forma retrospectiva, con diagnóstico anatomopatológico de glioblastoma, obtenido por biopsia estereotáctica o cirugía desde diciembre de 2003 hasta septiembre de 2011. Se estudiaron las siguientes variables: sexo, edad al diagnóstico, tipo histológico, tamaño tumoral, tratamiento y sobrevida.
Resultados. 63 varones (60%) con una relación hombre mujer: 1.5:1. Las edades estuvieron comprendidas entre 26 y 84 años con una media de 62. El tipo histológico más frecuente fue el glioblastoma clásico (78%) seguido por células gigantes (11%), glioblastoma con componente oligodéndrico (8%) y gliosarcoma (3%). El promedio tumoral promedio tanto en biopsia como cirugía fue de 4,5 cm. Se realizó biopsia estereotáctica a 38 pacientes (36%) y cirugía a 66 (64%). Del primer grupo, continuaron con radio y quimioterapia 22 pacientes (58%) y 59 (89%) del segundo. El promedio de vida fue de 5 meses para los que se realizó biopsia y 16 meses para los que se hizo cirugía.
Conclusión. Los resultados obtenidos coinciden con la literatura mundial en cuanto a promedio de edad, sexo, tratamiento y sobrevida. Consideramos de utilidad la descripción de esta serie de pacientes para poder comprender, prevenir y mejorar los tratamientos como así también evitar procedimientos innecesarios.
***
Tumores de los plexos coroideos
P. AJLER1,3, F. LANDRIEL1, S. HEM1 , E. GOLDSCHMIDT1, D. BENDERZKI1, G. AJLER2,3
1Hospital Italiano de Buenos Aires, 2Hospital de Niños Dr. Pedro de Elizalde, 3Hospital Naval Dr. Pedro Mayo
Objetivo. Reportar una serie de tres casos operados de tumores de los plexos coroideos.
Descripción. Se describe la evolución de dos papilomas y un carcinoma de los plexos coroideos operados, se realiza un análisis de las características de estos tumores y de su tratamiento.
Intervención. Los tres pacientes presentaban tumores supratentoriales de los ventrículos laterales y fueron intervenidos por una vía de abordaje transcortical utilizando los surcos y cisuras para minimizar el daño cortical, se pudo lograr la exéresis completa en todos los casos.
Conclusión. A pesar de su baja frecuencia, estos tumores deben ser tomados en cuenta, en especial en menores de 3 años. La exéresis microquirúrgica completa debe ser la primera conducta terapéutica ya que es la única que puede llevar al paciente a la curación.
***
Anatomía endoscópica de la región hipofisaria y presentación de casos
J.C. DE BAITISTA, V. A. MUÑOZ, N. ANDALUZ, J. F. RODRIGUEZ-VÁZQUEZ, L. ZIMMER. S. FROELICH, P. THEODOSOPOULOS, J. KELLER
Universidad de Cincirinati, Universidad de Madrid, España; Universidad de Estrasburgo, Francia; Instituto Ossys, Mendoza, Hospital Privado de Córdoba, Argentina.
Objetivo. Examinar y reevaluar la anatomía endoscópica de la región hipofisaria.
Material y método. Se utilizaron técnicas de microdisección por endoscopia para estudiar la región hipofisaria. El estudio morfométrico mediante un análisis en 3D con neuronavegador fue realizado en cráneos secos (20 especímenes) y se obtuvieron 10 medidas de área. Se consiguió información clínica de los casos operados entre enero 2010 y enero 2011 por vía puramente endoscópica.
Resultados. Anatomía. Al ingresar el endoscopio de 0", lateralmente el comete inferior (Ci) fue el primer reparo anatómico visualizado y medialmente el septo nasal. Por arriba del Ci se observó el cornete medio (Cm) y en su base la cola del cornete superior. El Cm fue una marca fiable para encontrar el ostium del esfenoides, que se encuentra entre 15 y 18mm sobre el techo de la coana, para realizar la esfenoidotomía bilateral. Cirugía. Once pacientes fueron intervenidos quirúrgicamente por via vEE. Diez macroadenomas no funcionantes y 1 microaclenoma ACTH. La excéresis fue total en 9/11 pacientes.
Conclusión. El tratamiento quirúrgico de los tumores selares por vEE permite una adecuada visualizacion de las estructuras anatómicas, facilitando la exéresis completa de los tumores selares, con bajo índice de complicaciones.
***
Alteración del VII par en pacientes intervenidos de Schwannoma vestibular clase T4
N. MAROGNA, M. PIROZZO, O. FRANZE, P. RUBINO. E. SALAS, J. LAMBRE
Hospital El Cruce, "Alta Complejidad en Red", Florencio Varela
Objetivo. Determinar el grado de alteración de la función del nervio facial en pacientes intervenidos de schwannomas vestibulares: su relación con el tamaño y tipo de tumor.
Material y método. Estudio retrospectivo observacional en pacientes intervenidos de schwannomas vestibulares clase T4 en un período de 2 años mediante un abordaje retrosigmoideo suboecipital.
Resultados. Se intervinieron un total de 15 pacientes con diagnóstico anatomopatológico de schwannoma vestibular, WHO I, clase T4 de Hannover, 2 clase T4a y 13 clase T4b, todos grandes. El tipo tumoral fue: 9 sólidos y 6 sólido-quísticos. House-Brackmann postquirúrgico: Grado I: 2 pacientes, GII 4p, GIII 5p, GIV 1p, GV 2p y GVI Op. Tuvieron buena o excelente función facial 67% de los sólido-quisticos y 78% de los sólidos.
Conclusión. Uno de los objetivos de la cirugía del schwannoma vestibular es la conservación de la función facial y los tumores clase T4 son los de peor pronóstico. En nuestra serie obtuvimos buena o excelente función facial postquirúrgica en 100% de los tumores clase T4a. Dentro de los schwannomas vestibulares T4b solamente el 69%; en ningún caso la evolución fue la parálisis total. El tipo sólido-quístico presentó peor función facial comparado con el tipo sólido.
***
Abordaje endoscópico a tumores de los ventrículos laterales
C. E. GAGLIARDI, L. M. CUELLO, G. A. ESCALADA, F. VARGAS
HIGA Rossi. La Plata
Objetivo. Demostrar la utilidad de las técnicas endoscópicas en el manejo de los tumores relacionados con los ventrículos laterales.
Material y método. Se tomó registro de todos los procedimientos neuroendoscópicos que involucraron tumores de los ventrículos laterales. Se adjuntó a la base de datos información referida a edad, sexo, forma de presentación, examen neurológico, imágenes. Se registraron mediante técnica de video digital todos los procedimientos realizados. Se anexaron a posteriori los datos inherentes a la evolución. Se realizó análisis de la casuística
Resultados. En todos los pacientes tratados con el método se lograron los objetivos previstos sin complicaciones mayores
Conclusión. Los tumores relacionados con los ventrículos laterales resultan una buena indicación para las técnicas endoscópicas, requiriendo de un adecuado análisis del caso, cuidadosa planificación y ser realizada por cirujanos experimentados en el método.
***
Meningiomas intracraneales: factores pronósticos
T. GONDRA, E. GIACCOPUZZI, M. GALINDEZ, M.J. FIGONI, G. DEL GUIDICE, F. ALBERIONE
Hospital General de Agudos D. F. Santojanni
Objetivo. Realizar un estudio sobre las principales variables epidemiológicas de los pacientes operados con meningiomas intracraneanos en nuestro servicio y relacionar a éstas con el pronóstico y sobrevida de los pacientes.
Materiales y método. Se realizó un estudio retrospectivo observacional durante el período 2003-2010 en el cual se incluyeron 44 pacientes con diagnóstico anatomopatológico de meningioma intracraneal. En todos los casos se analizaron las variables: edad, sexo, presentación clínica, Escala de Kamofsky pre y postoperatoria, localización, resección quirúrgica según la Escala de Simpson y tipo histológico.
Resultados. La edad media fue de 51 años (22-80), el 72% (32) de los pacientes fueron de sexo femenino. La mayoría de los pacientes consultaron por convulsiones, cefalea y déficit motor. La localización más frecuente fue a nivel de la convexidad 48% seguida de la parasagital 27%. El tipo histológico que predominó fue el benigno (68%). El 88% (n=39) de los pacientes presentó un Kamofsky prequirúrgico mayor a 70, de estos solo el 63 % (n=28) lo mejoró o lo igualó en el postoperatorio. En el 41% de los pacientes se logró una resección Simpson I, siendo el 83 °á de estos, tumores de la convexidad.
Conclusión. El pronóstico de los pacientes con meningiomas intracraneales depende de muchos factores incluyendo el Kamofsky prequirúrgico, la localización, el grado de Simpson logrado y la histología del tumor, siendo estos factores dependientes unos de otros. Un Simpson I, histología benigna y un Karnofsky prequirúrgico mayor a 70 se asociaron a mayor sobrevida y menor morbilidad.
PATOLOGÍA DE COLUMNA
Hidatidosis espinal. Presentación de 5 casos
C. S. PARISI, D. E. TREFILIO, J. P. SIRENA TALOCCHINO, P. QUEVEDO, A. MELCHIOR
Nuevo Hospital San Roque, Córdoba
Objetivo. Analizar nuestra experiencia en el tratamiento quirúrgico de pacientes con diagnóstico de hidatidosis espinal.
Material y método. Se estudiaron retrospectivamente 5 casos de hidatidosis espinal, tratados en nuestro servicio entre los años 1994 y 2010.
Resultados. Se realizaron 7 cirugías en 5 pacientes, 3 fueron de localización dorsal y 2 lumbar. La media de edad fue de 45 años, todos de sexo masculino. El 80 % se manifestó con signos de compresión medular, un caso delumbalgia. Serología (+) en 2 casos (TIF- Elisa). Un caso con ecografía abdominal (+) a nivel hepático. Todos los pacientes fueron operados con exéresis quirúrgica completa, en 2 con ruptura intraoperatoria (que recidivaron), 4 pacientes fueron abordados por vía posterior, 3 con artrodesis. 3 pacientes recuperaron el déficit neurológico inicial, 1 persistió con igual clínica que en el pre operatorio. Todos recibieron tratamiento antiparasitario durante 6 meses. Se reoperaron 2 pacientes; 1 sin enfermedad hasta la actualidad y el otro con pérdida de seguimiento tras ella.
Conclusión. Esta localización es rara y grave, pero de buen pronóstico si el diagnóstico es temprano y la cirugía precoz, evitando la ruptura y diseminación del quiste. Existe correlación entre la localización y la recurrencia, favorecido por la ruptura intraoperatoria. Nuestra tasa de recidiva es del 40%, hallazgos similares a la literatura mundial. Se recomienda el tratamiento antiparasitario pre y postquirúrgico, y seguimiento prolongado.
***
Hemolinfangioma espinal dorsal. Reporte de un caso y revisión de la literatura
L. MÁRQUEZ BIROCCO, F. D. NAVARRO, J. S. BOTTAN, G. SEVLEVER, S. PALLINI
Hospital Militar Central "Cir. My. Dr. Cosme Argerich"
Objetivo. Presentar un caso de hemolinfangioma espinal dorsal del que no figura ningún caso en la literatura
Descripción. Paciente femenino de 49 años de edad que consulta por alteración en la marcha de comienzo reciente asociado a una dorsolumbalgia de 2 años de evolución. La IRM con contraste muestra proceso expansivo extradural que compromete cuerpo vertebral D12 e invade el canal medular, hipointenso en T1 con realce marcado y homogéneo al contraste e hiperintenso en T2 y FLAIR.
Intervención. Se realizó exéresis de componente intrarraquídeo de dicha lesión y laminotomía suspendida de un nivel. El estudio anátomo-patológico arrojó el diagnóstico de hemolinfangioma. En un control imagenológico alejado se constata recidiva tumoral.
Conclusión: Los hemolinfangiomas son tumores vasculares de muy baja incidencia, siendo el caso presentado el primero descripto a nivel espinal. Pese a su comportamiento benigno, su alta tasa de recidiva obliga al ensayo de nuevas terpéuticas adyuvantes a la cirugía.
***
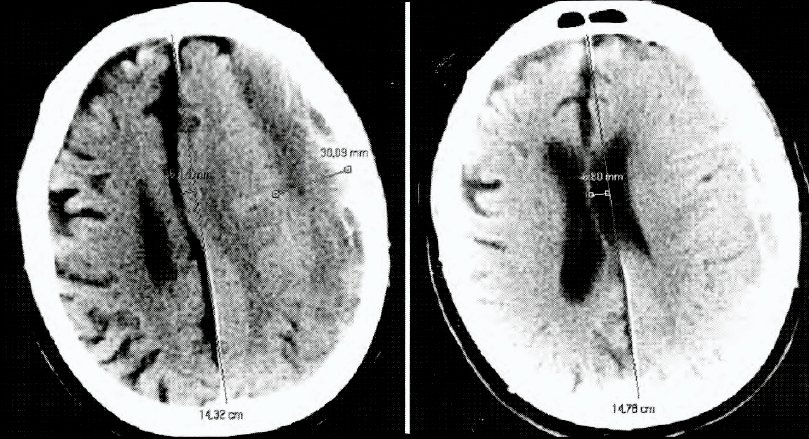
Tratamiento de malformacion de Chiari tipo I. Elección de técnica quirúrgica
G. OLONDO, J. SHILTON, N. GOLDENBERG, M. MESA, S. BELCHIOR, R. SAYAVEDRA
Hospital General de Agudos Dr. Cosme Argerich
Objetivo. Presentar una serie de casos de malformación de Chiari tipo I tratados en el servicio a través de distintas técnicas quirúrgicas, compararlos con la bibliografía actual, definiendo la técnica más adecuada.
Material y método. Revisión retrospectiva de una serie de 4 casos de enfermedad de Chiari tipo I con siringomielia asociada, tratados en el servicio en el ultimo año. Las técnicas utilizadas fueron: craniectomia suboccipital (CSO) y laminectomía de C 1 (N1), CSO, laminectomia de C 1 y plástica de duramadre (Ni), CSO, laminectomía de C 1 y plástica de duramadre y refección de adherencias aracnoidales (N2). En ninguno de los casos se derivó la cavidad siringomielica.
Resultados. La paciente que recibió solo descompresión de fosa posterior y laminectomia de Cl, presentó buena evolución, sin complicaciones. La paciente con CSO y duroplastia evolucionó favorablemente. De los dos pacientes tratados con liberación de adherencias aracnoidales, 1 de ellos evolucionó sin complicaciones mejorando su sintomatología, el 2do presento fístula de LCR, requiriendo un segundo tiempo quirúrgico, evolucionó con pseudomeningocele al resolver la fístula, sin evidenciar franca mejoría sintomatológica.
Conclusión. Las indicaciones quirúrgicas, aunque descriptas en la bibliografía, tienden a ser individualizadas en cada paciente según la afectación en la calidad de vida, la magnitud de los síntomas, la severidad de la herniación amigdalina por imágenes y las posibles complicaciones.
***
Abordaje anterior y artrodesis para la patología de la unión cervicotorácica. Presentación de 3 casos
A. MELCH1OR, C. GENOLET, C.S. PARISI, D. PRIETO, V. ODDO
Hospital San Roque y Hospital Italiano de Córdoba
Objetivo. Presentar nuestra experiencia en el abordaje para la patología cervicodorsal en 3 casos operados y discutir las diferentes alternativas quirúrgicas.
Material y método. Se estudiaron retrospectivamente 3 casos de patología cervicodorsal, tratados en estos servicios entre los años 2008 y2011.
Resultados. Se presentan 3 casos operados, con patología de la unión cervicodorsal. La edad media fue de 55 años, todos de sexo masculino. El síntoma principal fue en todos los casos el dolor cervical y signos de compresión míelo radicular. Los estudios imagenológicos evidenciaron lesiones expansivas a nivel dorsal 1 (n=3). En 2 casos el abordaje transmanubrialtransclavicular fue el elegido y en el restante (1) se realizó un abordaje transesternal ampliado, debido a que el paciente tenía una lesión metastásica concomitante en segmento apical de pulmón izquierdo, resecada en el mismo acto quirúrgico. En los 3 casos se realizó corporectomia con artrodesis. El tratamiento quirúrgico evidenció una mejoría clínica e imagenológica en todos los casos tratados, que se reintegraron a sus vidas habituales. 2 pacientes recibieron radioterapia y quimioterapia posterior a la cirugía y el restante recibió tratamiento antiparasitario. Un paciente falleció 3 años posterior a la cirugía a causa de una recidiva tumoral.
Conclusión. El acceso cervical transestemal es la vía de elección para la exposición anatómica del espacio comprendido entre C6 a T3. La mayoría de las lesiones son implantes secundarios, la evaluación neurológica, pronóstico de vida en relación a la patología basal y el índice de Karnofsky son factores determinantes a la toma de decisiones.
***
Discectomía lumbar videoasistida en discopatía extruída
O. E. VALDEZ, S. J. CRISCI, J. E. MEOLI
Hospital Escuela Eva Perón de Granadero Baigorria, Santa Fe
Objetivo. Evaluar la eficacia y seguridad de la discectomía lumbar videoasistida mediante abordaje lumbar posterior miniinvasivo para el tratamiento de la discopatía lumbar extruída.
Material y método. Entre noviembre de 2006y enero de 2010, 19 pacientes fueron intervenidos quirúrgicamente por discopatía lumbar extruída. Se practicó un abordaje posterior miniinvasivo, prosiguiendo con asistencia videoendoscópica para efectuar laminectomía, facetectomía, y discectomía. Se evaluaron los resultados clínicos con escala visual análoga y cuestionario de Oswestry el día de la internación, en el posoperatorio inmediato y alejado. El período promedio de seguimiento fue de 20 meses (rango 12-36 meses).
Resultados. Las puntuaciones promedio de escala visual análoga obtenidas el día de la internación fueron 8,62 y 7,06 para dolor lumbar y dolor en miembro inferior, respectivamente. Dichos valores fueron 2,42 y 1,21 en el posoperatorio inmediato y 1,78 y 0,42 en el posoperatorio alejado. El cuestionario de Oswestry tuvo sucesivamente un promedio de 38,31 puntos, 8,57 y 4,57. Un paciente presentó una discitis posoperatoria; su evolución fue favorable luego de toilette quirúrgica y antibioticoterapia por vía oral.
Conclusión. La discectomía videoasistida en pacientes portadores de hernia discal extruída constituye un método seguro y eficaz. La discitis posquirúrgica fue la única complicación.
***
Artrodesis Cl-C2 guiada por neuronavegación
P. LANDABURU, J. VALDERRUTEN, C. MORENO, J LAMBRE, M. SAEZ
Sanatorio de los Arcos, Buenos Aires
Objetivo. Determinar la utilidad de la neuronavegacion en la artrodesis C1-C2, en una serie de 4 pacientes.
Material y método. Se estudiaron retrospectivamente la etiología, el cuadro clínico, la técnica quirúrgica, evolución, complicaciones, y sistema de neuronavegacion utilizado en 4 pacientes operados en el periodo 2009-2011. Con respecto a la etiología 2 casos presentaron fractura de odontoides tipo II, 1 caso presentó una subluxación rotatoria C1-C2, y el caso restante una fractura miscelánea de odontoides. Un caso debutó con lesión medular completa, los 3 casos restantes solo presentaron dolor cervical. Todos los pacientes se operaron en posición semisentada, y se utilizó como guía intraoperatoria el neuronavegador Brain [AB, vector visión II. En 2 pacientes se realizó una artrodesis combinada con una lazada C1-C2 con injerto óseo, y fusión de Cl "Hook laminar" y tornillos a las masas laterales de C2 con barra de fijación lateral. En otro paciente se efectuó solo fusión de Cl"Hook laminar" y tomillos a las masas laterales de C2 con barra de fijación lateral. En el paciente restante se realizó artrodesis de Cl Hook laminar y tornillos transarticulares C2-C3 con barras laterales.
Resultados. La evolución fue favorable en todos los casos, en términos de fusión ósea, alineación de la fractura, recuperación neurológica, y posición correcta de los tomillos. Como complicación se destaca una neuralgia suboccipital por mala trayectoria de un tomillo, asociada a dificultad técnica en la navegación, que obligó a la recolocación.
Conclusión. Creemos que la neuronavegacion en la artrodesis C1-C2 es muy útil para guiar y elegir la mejor trayectoria de los tornillos, y así disminuir las complicaciones asociadas a una posición errónea, ya sea neurológicas, vasculares, etc., y de esta manera lograr resultados satisfactorios en diferentes patologías que requieran la utilización de dicha técnica de fijación.
***
Vertebroplastia para el tratamiento sintomático del dolor en fracturas osteoporóticas dorsolumbares AO 1
B. PERALTA, D. WELTER, J. SCHULZ, F. ALBERIONE, H. ASMUS, W. BRENNAN
Hospital de Duuma y Emergencias Dr. Federico Abete, Pablo Nogués
Objetivo. Evaluar la efectividad de la vertebroplastia para el alivio de los síntomas en las fracturas dorsolumbares por mecanismo de compresión.
Material y método. Se realizó un estudio descriptivo, retrospectivo, durante el período de enero de 2010 a agosto de 2011. Se estudiaron 42 pacientes con diagnóstico de fracturas aplastamiento tipo AO 1 con dolor local sin respuesta al tratamiento médico instaurado, tratados con vertebroplastia. El dolor fue evaluado mediante la escala visual analógica en forma pre y postoperatoria. También se tuvieron en cuenta las siguientes variables: complicaciones, niveles vertebrales tratados, grado de cifosis. Necesidad de artrodesis posterior.
Resultados. De 42 pacientes, el 69% fue de sexo femenino, la edad promedio fue de 67 años, la fractura fue de causa osteoporótica en todos los casos. El 69% de las fractura se encontraron a nivel D12 y Ll. Se evidenció una mejoría clínica mayor a 3 puntos de la EVA en todos los pacientes. Como complicaciones se presentaron fuga de cemento en 5 casos y persistencia del dolor en 4 casos. Ningún paciente requirió artrodesis posterior.
Conclusión. La vertebroplastia en fracturas vertebrales de tipo osteoporóticas seria un tratamiento efectivo para el dolor local.
PATOLOGÍA TRAUMÁTICA
Lesiones por herida de arma de fuego. Factores pronósticos
M. CHIARULLO, O. FRANZE, D. SECLEN, W. VALLEJOS, M. NUÑEZ, J. LAMBRE
Hospital Alta Complejidad El Cruce
Objetivo. Analizar los factores pronósticos en heridas de arma de fuego intracraneal (HAF).
Material y método. Se realizó un estudio observacional descriptivo retrospectivo de los pacientes que ingresaron entre mayo de 2009 y 2011. Se tuvieron en cuenta datos demográficos, presentación clínica y tomográfica como así también la escala de Glasgow (GCS) al ingreso. Se analizó el GOSE a los 6 meses y las complicaciones durante su internación.
Resultados. De los 18 pacientes que ingresaron, 16 recibieron conducta quirúrgica. La edad promedio fue de 26,5 años (rango: 14-56). La relación hombre/mujer fué de 1,25 a 1(10 hombres/ 8 mujeres). 11 pacientes tuvieron lesiones autoinfligidas y 7 por terceros. La mortalidad fue del 50%. La complicación más frecuente fue la infecciosa. El promedio de días de internación fué de 54,9. Las heridas transfixiantes, el compromiso ventricular, lesiones de estructuras diencefálicas y la afectación vascular, demostraron ser factores de mal pronóstico.
Conclusión. El pronóstico en pacientes con HAF se relaciona de forma directa con la localización de las lesiones encefálicas siendo las complicaciones infectológicas un dato relevante a tener en cuenta tanto en la etapa inicial como tardía.
***
TEC grave: de la urgencia neuroquirúrgica hasta los resultados estéticos craneofaciales
M. PALLAVICINI, J. L. BUSTAMANTE, M. NUÑEZ, D. SECLEN, M. ESPECHE, J. LAMBRE
Hospital Alta Complejidad El Cruce
Objetivo. Presentar un caso de TEC grave.
Descripción. Paciente femenina de 20 años que ingresa al HEC por politraumatismo secundario a accidente automovilístico con cheque frontal. Presentaba TEC grave con trauma maxilofacial, fractura humeral, costales, neumotórax y luxación de cadera. Ingresa al primer hospital GCS 14/15, fractura hundimiento frontal bilateral con exposición de masa encefalica, fistula de LCR. Se deriva al HEC ingresando en arm, midriasis bilateral. TAC de encéfalo: contusión bifrontal, HSA con cisternas peritroncales libres.
Intervención. Se practica craniectomía bifrontocoronal con toillette, esquirlectomía, duroplastía más sensor de pie intraparenquimatoso. Evolución favorable. Externada a los 15 días, con restitución clínica ad integrum. Por la complejidad del defecto óseo frontal y la estética, se realiza craneoplastía 3D 6 meses posteriores a la cirugía, intercurriendo con exposición de la plaqueta a nivel frontal izquierdo, decidiendo retirarla. Reparación de defecto cutáneo sin complicaciones. En el último procedimiento se coloca una nueva plaqueta 3D, con buenos resultados
Conclusión. Presentamos un caso de TEC grave abordado por equipo de neurocirugía y cirugía maxilofacial. Buena evolución clínica posterior, permitiendo la colocación de plaqueta 3D, que debido a complicaciones requirió su remoción y posterior recolocación con buenos resultados cosméticos.
***
El concepto Lund: la perspectiva escandinava del tratamiento del TEC grave
L. ALFARO, O. JAIME
Hospital F. Santojanni, Hospital "Eva Perón", San Martín
Objetivo. Analizar el concepto Lund para el manejo del TEC grave y compararlo con el concepto basado en la PPC.
Material y métodos. Búsqueda bibliográfica utilizando Pub- Med y análisis de los artículos relacionados con el concepto Lund.
Resultados. El concepto Lund tiene como precepto la alteración de la barrera hematoencefálica producto del TEC grave. En función de este precepto tiene como medidas centrales de tratamiento la normalización de la tensión arterial, de la presión oncótica plasmática, el volumen eritrocitario, la temperatura corporal, y evitar la respuesta de estrés del paciente y el uso de vasopresores. Este concepto dista en varios puntos del manejo clásico del paciente centrado en el mantenimiento de una adecuada PPC.
Conclusiones. El concepto Lund contiene criterios que podrían acoplarse a nuestro manejo del paciente con TEC grave, teniendo en cuenta los mecanismos fisiopatológicos en los que se basa.
***
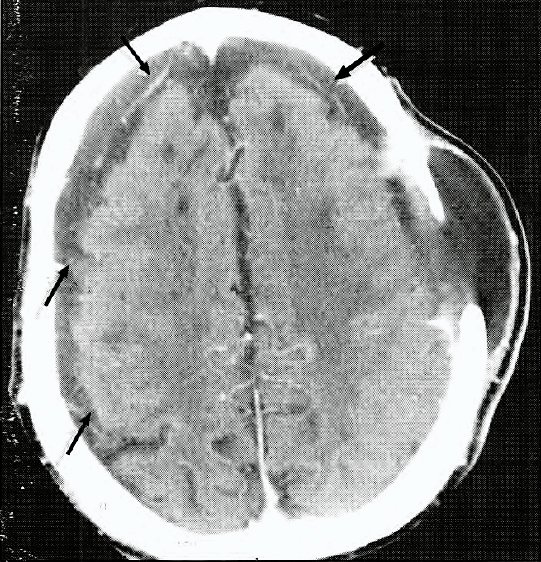
Craniectomía descompresiva en trauma craneano. Experiencia en dos años
F. LIBENSON, W. D'ANDREA, A. ARENA, M. FILADORO, M. ORELLANA. F. ORLANDINI
Complejo Médico Policial Churruca-Visen
Objetivo. Presentar nuestra experiencia en pacientes sometidos a craniectomía descomprensiva por trauma craneano en los últimos dos años.
Material y métodos. En los últimos dos años, se realizaron 16 craniectomías descompresivas en trauma craneano grave, sobre un total de 75 operaciones por trauma. En 5 como única operación y en los restantes se combinó con evacuación de contusión (1 caso), hematoma extradural (1 caso), hematoma subdural (9 casos). En todos los casos se colocó monitoreo de la PIC. Se decidió la craniectomía descompresiva según la ubicación del edema y hematoma, según técnica para craniectomía hemisférica o bifrontal. Se trataba de pacientes con trauma grave, GCS menor o igual a 8, menores de 80 años. Todos los pacientes tuvieron tratamiento médico del edema cerebral, coma barbitúrico e hiperventilación. En caso de colección hemática intracraneal se evacuó la misma según criterios habituales de clínica y volumen.
Resultados. Se registró una mortalidad superior al 80% en los pacientes operados con lesiones hemáticas asociadas. De los cinco pacientes que sufrieron la craniectomía como única opción sobrevivieron tres, todos ellos con secuelas. Todos los pacientes operados con GCS de 4 o menos fallecieron.
Conclusiones. La casuística nuestra mostró una mortalidad mucho más elevada en los pacientes con lesiones hemáticas asociadas que con edema como único hallazgo, lo cual concide con la literatura. Nuestra acotada experiencia sugiere que la craniectomía descompresiva amplia modifica la evolución del trauma, siempre que el paciente presente un GCS de al menos 5. Las secuelas de los pacientes operados por edema sin hematoma corresponderían a lesión axonal difusa.
***
Factores de riesgo y prevención de traumatismos cráneo-encefálicos por colisiones vehiculares
P.V. CASTRO, J .M. ZALOFF DAKOFF
Universidad Abierta Interamericana
Objetivos. Detel minar las características personales de los encuestados, identificar medidas de seguridad tomadas como conductor y peatón. Siendo los objetivos específicos identificar: carrera cursada y año de curso actual, edad, sexo, determinar si la persona encuestada sabe conducir y su expenencia como conductor, tipo de vehículo que conduce.
Material y método. Se utilizó una fuente primaria, donde el instrumento de recolección de datos fue una encuesta., mediante la cual fueron abordados estudiantes de las carre ras de Medicina, Lic. Nutrición e Instrumentación Quirúrgica
Resultados. Se analizaron encuestas realizadas a 140 alumnos durante el período octubre-noviembre 2010. Se observó que el 69% manejan y el G3% utiliza el automóvil y la bicicleta como medio de transporte preferentemente. En cuanto a las medidas de prevención como conductor, solo el 54% conduce dentro de los límites de velocidad permitidos, un 40% bebió alcohol antes de conducir, solo un 47% no utiliza el teléfono móvil mientras conduce o cruza boca calles, un 74% tiene objetos sueltos dentro del vehículo, el 0,71% describe correctamente la forma de traslado de menores de edad. En relación a las medidas tomadas por peatones solo el 21% cumple con las reglas peatonales, un 74% no usa ningún elemento para evitar TEC al andar en bicicleta.
Conclusión. Mediante el análisis de la situación en la que hoy día se encuentra inmersa Argentina y otros países en temas de prevención, se puede concluir que muchas de las políticas implementadas en pro de la seguridad vial, aún son escasas en materia de prevención y en reducción de casos de traumatismos cráneo-encefálicos y otros por colisiones vehiculares, siendo la población que tiene entre 15-44 años la más afectada a nivel mundial. Por otro lado permitió ver que varios de los indicadores analizados mostraron resultados relevantes.
***
Heridas de arma de fuego en cráneo. Factores pronósticos
E. ORELLANA SARAVIA, D.N. LOMBARDI, H.M. MALDONADO, F. RAMOS MORTON, M. LORENZO, A. ERAUSQUIN
H.I.G.A Pedro Fiorito. Avellaneda
Objetivo. Determinar factores de riesgo vinculados a mal pronóstico en pacientes con herida de arma de fuego craneal.
Material y método. Estudio retrospectivo en el período 2008 -2011, 17 pacientes. Se evaluó: sexo, edad, signos vitales, Glasgow y estado pupilar al ingreso, orificio de entrada y salida, trayecto del proyectil, compromiso de línea media, lesiones asociadas, cirugía realizada, días de internación, intercurrencias, reintervención, déficit al egreso, GOS a los 6 meses.
Resultados. 95% masculino, edad promedio 31 años, 24% intento de suicidio, Glasgow menor a 8 al ingreso 59%. 41% con orificio de entrada y salida. 29% atravesaron línea media, de los cuales el 80% presentó desenlace fatal. Lesiones intracraneales asociadas 77%, siendo las más frecuentes: Hematoma subdural agudo y contusión cerebral. Reintervención en 3 pacientes. Mortalidad del 24%, todos con GCS menor a 5 al ingreso, 53% tuvieron un GOS 4-5 a los 6 meses, y un paciente GOS 2.
Conclusión. En nuestra serie las heridas por arma de fuego en cráneo predominan en el sexo masculino en edad joven, presentando mortalidad del 24%. Factores de mal pronóstico: Glasgow menor a 5 al ingreso, trayecto trasventricular del proyectil con compromiso de línea media, baja puntuación según el trauma score revisado (RTS).
***
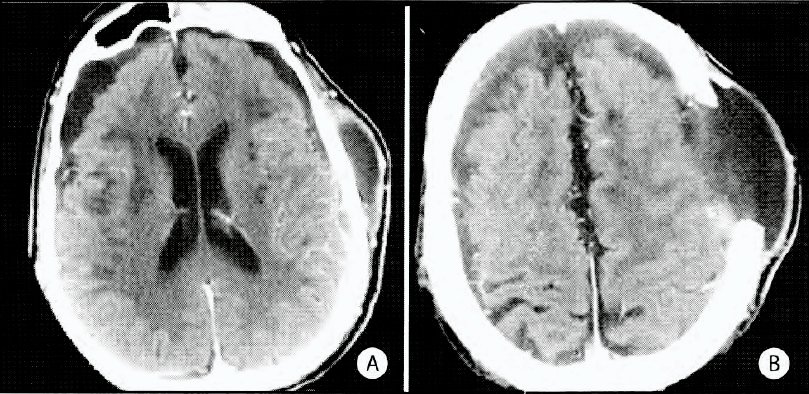
Craniectomía descompresiva en trombosis venosa cerebral. Presentacion de un caso
F. SANFILIPPO, M. LAPREBENDE. M. SEIN, A. LACAL, J. REGO, J. MERCURI
Hospital Interzonal General de Agudos "Prof Dr. Luis Güemes"
Objetivo. Presentar un caso de craniectomía descompresiva en trombosis venosa cerebral de seno longitudinal postraumática como consecuencia de fractura hundimiento parieto-occipital medial. Entidad patológica poco frecuente asi corno la terapéutica instaurada en estos pacientes.
Descripción. Paciente masculino de 21 años de edad, sin antecedentes de relevancia que presenta traumatismo de cráneo por objeto contundente. Al examen físico GCS 15/15, hemianopsia altitudinal y herida contusocortante a través de la cual se palpa trazo fracturario y pérdida de LCR. Se realiza TAC de encéfalo donde se evidencia fractura hundimiento parieto-occipital medial, edema cerebral difuso e hiperdensidad de seno longitudinal superior. Se realiza toilette quirúrgica, esquirlectomia y reparación parcial de seno longitudinal. El paciente evoluciona con deterioro rostrocaudal e hipertensión endocraneana refractaria a tratamiento médico.
Intervención. Se realiza craniectomía descompresiva y duroplastia. Con buena evolución. GOS 1.
Conclusión. La hipertensión endocraneana secundaria a trombosis venosa cerebral postraumática es una entidad poco frecuente y la cranectomía descompresiva puede ser la única medida para disminuir significativamente la morbimortalidad de estos pacientes.
PATOLOGÍA DE BASE DE CRÁNEO
Abscesos pituitarios dentro de macroadenomas: diagnóstico diferencial de apoplejía
A. SINAGRA, M. A. PEREZ
Instituto de Morfología Juan José Naón
Objetivo. Plantear la dificultad en el diagnóstico diferencial por imágenes y clínica, entre apoplejía pituitaria y absceso intratumoral y revisar la etiología de los abscesos pituitarios secundarios y su tratamiento
Material y método. Se presentan 3 pacientes con macroadenomas hipofisarios, en los que se informó hemorragia intratumoral en radiología preoperatoria, pero se confirmó absceso intratumoral en cirugía. En todos los casos, fueron intervenidos por cirugía endonasal endoscópica pura, utilizando neuroendoscopios cortos de 0 y 30 grados.
Resultado. El hallazgo intraoperatorio mostró material purulento que fue confirmado por anatomía patológica como absceso intratumoral. Los cultivos fueron negativos.
Conclusión. Los abscesos pituitarios son raros y su etiología controvertida. En un tercio de los casos aparecen dentro de un tumor de la región selar. El absceso dentro de macroadenornas hipofisarios debe ser tenido en cuenta como diagnóstico diferencial de apoplejía. Proponemos el manejo a través de abordaje endonasal endoscópico
***
Tumores craneofaciales: a propósito de 2 casos
O. TROPEA. L. PIRAINO, L. PISANO GOBBI, O. ORDOÑEZ, D. SECLEN M. ESPECHE
Instituto de Morfología San José Naón
Objetivo. Presentar 2 casos de tumores craneofaciales.
Descripción. Estudio Observacional Descriptivo Retrospectivo. Se revisaron las historias clínicas de 2 pacientes estudiados y tratados en el Hospital de Alta Complejidad "El Cruce". Ambos pacientes consultan por idéntica sintomatología: cefaleas, exoftalmos y amaurosis derecha. Las imágenes tomográficas evidenciaron voluminosas masas tumorales que involucran al seno esfenoidal, etmoides y órbita extendiéndose al endocraneo a través de la lámina cribosa.
Intervención. En ambos casos se efectuaron biopsias transnasales endoscópicas que informaron estesioneuroblastoma y adenocarcinoma del seno etmoidal respectivamente. Se realizó maxilectomía radical ampliada y abordaje a la fosa craneal anterior a través de una craniectomía bifrontal. En ambos casos con márgenes quirúrgicos suficientes. Sin complicaciones quirúrgicas inmediatas.
Conclusión. Si bien estos 2 tumores son de territorio maxilofacial, al ser de origen en el etmoides con invasión de la fosa craneal anterior requieren un tratamiento quirúrgico combinado con abordaje frontal y transmaxilar.
PATOLOGÍA FUNCIONAL
Neurocirugía funcional en el Hospital El Cruce
M. PALLAVICINI, J.L. BUSTAMANTE, J. MANDOLESI, N. ALMERARES, W. VALLEJOS, J. LAMBRE
Hospital de Alta Complejidad El Cruce
Objetivo. Describir nuestra experiencia desde los inicios de la neurocirugía funcional en el Hospital El Cruce.
Material y método. Analizamos 26 procedimientos de neurocirugía funcional realizados desde julio 2009 a la fecha.
Resultados. Fueron realizadas un total de 8 biopsias estereotáxicas (patología tumoral), 4 procedimientos percutáncos sobre el ganglio de Gasser (neuralgia del trigémino), 4 descompresivas neurovasculares (3 neuralgia del trigémino, 1 retrocolis izquierda), 3 procedimientos de colocación de electrodos cerebrales profundos (2 parkinson, 1 distonía), 4 radiofrecuencias facetarias, 2 colocaciones de electrodos espinales por dolor neuropático, 1 resección guiada por estimulación cortical en paciente despierto. Se revisaron historias clínicas informatizadas de los pacientes con su seguimiento por consultorio externo.
Conclusión. En el Hospital El Cruce esta subespecialidad dentro de la neurocirugía ha ido en incremento con resultados quirúrgicos alentadores; recientemente se realizó la creación de un consultorio externo especializado. Destacamos que este tipo de prácticas se pueden llevar a cabo gracias al apoyo de la institución en cuanto al instrumental y los materiales implantados.
***
Valor de la electrocorticografía intraoperatoria en la resección de patología dual
C. VAZQUEZ, M. PERASSOLO, H. POMATA
Hospital General de Agudos Dr. Cosrne Argerich
Objetivo. Describir la utilidad de la electrocorticografía (ECoG) intraoperatoria en la cirugía de epilepsia secundaria a patología dual.
Descripción. Paciente masculino de 33 años de edad con antecedentes de crisis de epilepsia desde los 12 años, descriptas cono luz intensa en ambos ojos, cefalea, náuseas y vómitos, algunos episodios con generalización Tónico-Clónica secundaria. Otros eventos se presentan con ruptura de contacto breve, fosfenos bilaterales y sensación de caída; con frecuencia de presentación diaria. El paciente se halla medicado con 3 drogas anticonvulsivas: Carbamacepina 1200 mg/día, Lamotrigina 300 mg/día y Levetiracetam 1500 mg/día. RMI: pequeña imagen occipital izquierda hipointensa en Ti, hiperintensa en T2 y FLAIR, sin cambios luego de la administración EV de gadolinio. Video EEG: predominio de frecuencias rápidas alfa de adecuada distribución bioccipital y ocasionales ondas agudas en región posterior izquierda. Durante el mismo, la cefalea intensa y vómitos no tuvieron correlato eléctrico. Debido a la falta de congruencia electrofisiológica e imagenológica en estudios realizados, se decide la intervención quirúrgica de la lesión visualizada con ECoG intraoperatoria.
Intervención. Se efectuó intervención guiada con ECoG, resecándose lesión y corteza macroscópicamente "no lesionar con registro patológico. El tamaño de la resección efectuada fue mayor a lo evidenciado en la IRM. El diagnóstico anátomopatológico mostró la presencia de: DNT Grado I OMS + displasia cortical. La evolución post operatoria a los 8 meses es favorable, evidenciando notable mejoría de los síntomas referidos previo a la intervención como la cefalea y los trastornos visuales.
Conclusión. El uso de neurofisiología intraoperatoria es de utilidad para delimitar la zona lesional, sobre todo en el ámbito hospitalario donde en nuestro caso no contamos con la posibilidad de implante crónico intracerebral. Dependiendo de las escuelas la ECoG resulta imprescindible en el acto quirúrgico evitando así la cirugía en 2 tiempos y como en este caso de una manera sencilla y certera poder extender los límites de la resección (displasia peritumoral), para el control de la epilepsia.
***
Pronóstico y morbilidad en cirugía de la epilepsia resectiva en áreas funcionales elocuentes
C. CIRAOLO1, P. L. GANDO1, C. MAINERI1, D. BENECH2, L. BRIVIDORO3, W. SILVA2, G. BURRY2
1,2Hospital Italiano de Buenos Aires
3Clínica IPENSA, Fundación César R. Burry, La Plata
Objetivo. Analizar nuestra casuística de pacientes operados de epilepsia refractaria con monitoreo neurofisiológico y determinar si es posible lograr un resultado libre de crisis con una máxima resección del area epileptógena sin mayores secuelas funcionales.
Material y método. Análisis retrospectivo de 22 casos consecutivos sometidos a cirugía de epilepsia en áreas elocuentes, desde el año 2005 al 2010. Fueron clasificados de acuerdo a las áreas funcionales implicadas en: centrales. posteriores, premotora/AMS, lenguaje. Analizamos nuestra casuística, datos demográficos, tipo de patología, pronóstico de crisis medido en Engel y la morbimortalidad.
Resultados. Las patologías halladas fueron: displasia cortical 13 (59,1%), gliosis 4 (18,2%), gliosis postquirúrgica 1 (4,5%), gliosis poststroke 1 (4,5%), tumorales 3 (13,6%). Veinte pacientes fueron sometidos a exploraciones neurofisiológicas invasivas ya mapeo funcional crónico con electrodos profundos en 2 (10%), grillas subdurales en 11(55,0%) y grillas más electrodos profundos en 7(35,0%). Aun paciente se le realizó mapeo funcional intraoperatorio. El pronóstico de crisis medido en Engel fue de: Engel I: 17/22 (77,3%), Engel II: 3/ 22 (13,6%), Engel III: 2/22 (9,1%). Quince pacientes (68,2%) presentaron déficits neurológicos transitorios postquirúrgicos y 5 (22,7%) presentaron déficits permanentes de grado leve a moderado (3 hemianopsias y 2 hemiparesias leves).
Conclusiones. La cirugía resectiva en áreas elocuentes realizada con monitoreo neurofisiológico invasivo crónico y mapeo cortical intraoperatorio en pacientes con epilepsia refractaria a tratamiento médico, presenta un control de crisis aceptable con un riesgo moderado de secuelas neurológicas permanentes en su mayoría no invalidantes.
PATOLOGÍA INFECCIOSA
Empiemas múltiples cráneoespinales en paciente séptico con antecedente de neumonía de la comunidad
A. GALATI, P. LERHNER. M. MARKARIAN, A. MONTI
HMVL Bernardo Houssay
Objetivo. Presentar un caso poco frecuente por complicación de una patología infecciosa de la comunidad y su revisión bibliográfica.
Descripción. Paciente de sexo masculino, 39 años de edad que presenta como antecedente de importancia haber padecido cuadro de neumonía, siendo tratado y abandonando dicho tratamiento. Luego de tres meses comienza con lumbalgia con mala respuesta a AINEs; se realiza IRM de columna lumbosacra que muestra cambios de señal inespecíficos que comprometen planos musculares paraespinales e interespinosos a nivel de L2 L3 L4. Protrusión discal L4 L5 con engrosamiento anular difuso y leve desgano del complejo ligamentario en su sector medial. Dicho estudio no evidencia patología neuroquirúrgica evidente, indicándose biopsia muscular. Consulta nuevamente a guardia por cervicalgia, cefalea holocraneana de tipo opresiva, de aumento progresivo hasta alcanzar una intensidad 10/10, acompañada de una tumoración occipital, de tres días de evolución.
Intervención. Se decide internación en clínica médica para estudio y tratamiento. Pérdida de 18 kilos en 2 meses, sin haber presentado modificaciones en la ingesta o actividad física. 9 días de internación con deterioro del sensorio. mala mecánica ventilatoria taquicardia taquipnea parámetros de insuficiencia respiratoria, con bacteriemia, leucocitosis (GB 31000) interpretándose dicho cuadro compatible con sepsis. Las IRM de cerebro y columna cervical evidencian colecciones yuxtadurales , extra y subdural en fosa posterior y extradural en raquis cervical y lumbar. Se decide la intervención quirúrgica imnediata con muy buena evolución postoperatoria. El agente etiológico corresponde a Stafilococo Aureus Meticilino sensible.
Conclusión. Se trata de un caso poco común para un germen de la comunidad.
***
Empiema extradural intracraneal
Presentación de 2 casos y revisión de la literatura
N. SOSA ECHEVERRÍA, J. FioL, H. KOA'FZ, S. GIUSTA, M. RECCHIA, M. GREGORI
Hospital "Petrona V. de Cordero", San Fernando
Objetivo. Descripción de los pacientes ingresados a nuestro servicio con diagnóstico de empiema extradural intracraneal como única patología y revisión bibliográfica.
Descripción. Se evaluaron las historias clínicas de 2 pacientes ingresados a nuestro hospital con diagnóstico de empiema extradural intracraneal en el periodo mayo de 2007-septiembre 2011, tomando como variables edad, sexo, presentación clínica, patologías asociadas, diagnóstico, etiología, tratamiento y evolución. Se analizó la bibliografía obtenida mediante la búsqueda de publicaciones a través de PubMed. Caso 1: Paciente de sexo femenino de 23 años, puérpera, ingresa por cefalea intensa, disminución de agudeza visual, otorrea e hipoacusia izquierda (en contexto de cuadro gripal). Caso 2: Paciente de sexo masculino de 18 años, ingresa por cefalea
Intervención. Caso 1. Se diagnostica empiema extradural por TAC e IRM. Tratamiento quirúrgico. Evolución favorable. Alta. Caso 2. Mediante TAC se diagnostica empiema extradural bifrontal. Pansinusitis. Tratamiento quirúrgico. Antibioticoterapia. Germen aislado Streptococcus anginosus. Evolución favorable. Alta.
Conclusión. El empiema extradural como entidad única constituyó una patología muy poco frecuente correspondiendo solo al 0,15% de los pacientes ingresados a nuestro servicio. Ocurrieron como consecuencia de un manejo inadecuado de sus infecciones previas. Ambos pacientes requirieron tratamiento quirúrgico. La evolución fue favorable. Nuestros casos se correlacionan con la bibliografía en relación a presentación clínica, tratamiento y curso evolutivo.
PEDIATRÍA
Uso de springs en el tratamiento de las craneosinostosis
M. KITROSER1, P. RUBINO2, M. CHAVANNE3, A. HOUSSAY4
1Hospital. Pirovano, 2Hospital. El Cruce, 3Hospital Austral, 4Hospital. Pedro Elizalde
Objetivo. Presentar 6 casos consecutivos de uso de springs en el tratamiento de las craneosinostosis.
Material y métodos. Seis pacientes con diagnóstico de craneosinostosis fueron intervenidos quirúrgicamente entre junio de 2010 y agosto de 2011. Cuatro varones y dos mujeres. La edad de los pacientes osciló entre el mes de vida y los cuatro años. Dos pacientes presentaron craneosinostosis complejas y cuatro simples.
Resultados. La utilización de springs fue introducida en 1997 en Suecia por el Dr. Lauritzen, a pesar de que las primeras indicaciones de springs fueron para craneosinostosis simples, actualmente se han ampliado a defectos complejos. De nuestra serie de seis pacientes, dos habían sido operados previamente, uno de ellos en tres ocasiones. Dos pacientes requirieron transfusiones durante el postoperatorio. No se presentaron otras complicaciones en esta serie.
Conclusión. El uso de springs en la cirugía de la craneosinostosis es un procedimiento seguro con baja tasa de complicaciones. Reduce el tiempo quirúrgico evitando en muchos casos el uso de transfusiones. A pesar de que los resultados a corto plazo han sido muy satisfactorios necesitamos más tiempo de seguimiento para evaluar resultados a largo plazo y estandarizar el tipo de cirugía y springs a utilizar.
***
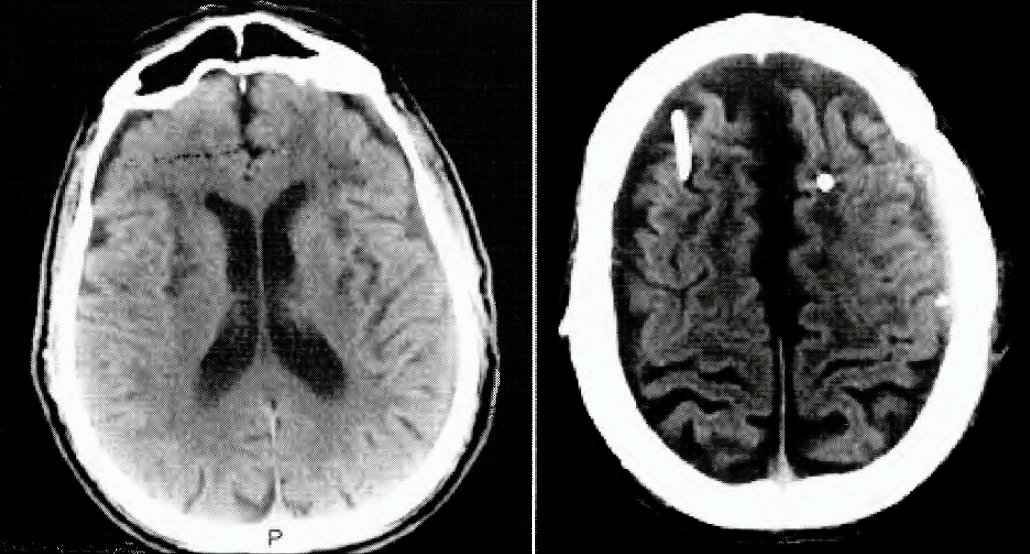
Malformación Chiari I y Chiari 0: Experiencia de 60 casos
M. ALTESE, X. LAVELLA, O. LANDONI, D. ACCORINTI, A. YANEZ
Hospital General de Niños Dr. Pedro de Elizalde
Objetivo. Presentar la experiencia de sesenta casos de Malformación Chiari tipo I y tipo 0, durante el periodo 1998-2011. Actualizar los nuevos conceptos epidemiológicos, morfológicos, genéticos y clínicos de las Malformación de Chiari. Discutir las diferentes variantes de las técnicas quirúrgicas utilizadas en su tratamiento.
Material y método. Se realizó una revisión retrospectiva de pacientes intervenidos quirúrgicamente durante los últimos trece años, analizándose los datos sobre: sexo, edad, antecedentes, clínica al ingreso ya sea corno síntomas aislados (cefalea, trastorno deglutorio, hipotonía brusca, espasticidad, disestesias en miembros superiores y tortícolis) o formando parte del complejo Chiari I-escoliosis- siringomielia, imágenes por resonancia magnética, tipo de tratamiento, complicaciones y los factores de reeklivas.
Resultados.De la muestra analizada resultaron 60% femeninos y el resto masculinos. El promedio de edad fue de 11 años. Se realizó un seguimiento de seis meses como mínimo y de diez años como máximo, obteniéndose una buena evolución en la mayoría de los casos, con un total de seis recidivas. Aclaramos que a los pacientes portadores del complejo ChiariIescoliosis- siringomielia se le realizó descompresiva suboccipital- Cl y duroplastia sistemáticamente y en los casos en donde la chi rica presentó síntomas aislados se practicó descompresiva ósea con o sin plástica dural.
Conclusión. Intentar sistematizar y protocolizar la decisión quirúrgica en pacientes mono u oligo sintomáticos y las variantes quirúrgicas utilizadas en los mismos. Enfatizamos la importancia de la Malformación de Chiari O corno una variante del Chiari I, así como también la evolución, satisfactoria luego de la intervención quirúrgica en los pacientes fuera del complejo Chiari I- escoliosis- siringomielia.
***
Revision: variantes tecnicas en el tratamiento de la trigonocefalia
C. CORTEZ1, G. VERGARA2, V. VERDIER3, G. GROMADZYN1, G. PAULIKC4, C. ROUTABOUL1
1Hospital de Pediatría Garrahan, 2FLENI, 3Hospital de Clínicas (Montevideo Uruguay), 4Hospital Santa Lucia
Objetivo. Describir y analizar las diferentes opciones de tratamiento en trigonocefalia a través de revisión bibliográfica y experiencia en el manejo de esta patología desde 1997 hasta 2011 en el Servicio de Neurocirugía del Htal. de Pediatría Ganaban.
Material y método. Se estudiaron imágenes e historias clínicas de 46 pacientes operados desde enero de 1997 hasta septiembre de 2011. Revisión bibliográfica.
Resultados. Se operaron 46 pacientes 38 hombres 8 mujeres. La conducta fue expectante en 2 casos por déficit neurológico en contexto de encefalopatía sin htec, se utilizaron 9 variantes técnicas para la remodelación frontal: suturectomia, remodelamiento frontal en distintas variantes (morcelacion, rotación, dos y tres fragmentos) sin y con orbitotomia, remodelamiento frontal utilizando plaqueta parietal, orbitomia con plaqueta ósea media interpuesta, adelantamiento de canto lateral. Utilizando distintos medios de fijación.
Conclusión. La trigonocefalia presenta distintos grados de dismorfia Existen distintas alternativas quirúrgicas dependiendo del compromiso particular de cada caso. Existen principios básicos que toda cirugía remodeladora frontal debe respetar.
MISCELÁNEAS
Tercerventriculocisternostomia microquirúrgica (fenestración de la lámina terrninalis) por acceso keyhole. Una nueva alternativa minimamente invasiva para el manejo de la hidrocefalia
J. MURA1,3, S. OÑATE2, P. CARMMONA5, E. TORCHE4, F. RIQUELME 1, F. AYACH1
1,2Instituto de Neurocirugía Asergo. 3,4Universidad de Chile. U. de Chile. INC. 5Hospital Base de Puerto Morid.
Objetivo. Presentar una experiencia pionera a nivel mundial, iniciada en el año 2005, para el manejo de la hidrocefalia. Utilizando la combinación del acceso keyhole transciliar de Perneczk y ampliamente conocido y difundido y la fenestración microquirúrgica de la lamina terminalis (tercerventrículo cisternostomia microquirurgica). Este enfoque como tal no ha sido descrito en pacientes adultos y sólo existen 2 casos publicados en junio de 2008 en pacientes pediátricos.
Material y método. Se analizó una serie prospectiva de 31 pacientes operados desde el año 2005, en los cuales se ha realizado este procedimiento mínimamente invasivo. Se exponen las características más relevantes del punto de vista etiológico de la hidrocefalia. El uso de ventriculostomía externa. Se presentan los fundamentos neuroanatómicos y fisiopatológicos.
Resultados. Se logró 80% de resolución de la hidrocefalia y su sintomatología sin necesidad de un sistema derivativo protésico. No se presentaron complicaciones relacionadas a la técnica quirúrgica. El tiempo operatorio en promedio es de 2 horas, la realización de la FLT no demora más de 15 minutos.
Conclusión. La 3VCT endoscópica ha sido la técnica mínimanente invasiva por excelencia en el manejo de la hidrocefalia, desde hace más de una década. La FLT microquirúrgica se presenta como una alternativa extracerebral en el manejo de la hidrocefalia, que puede ser utilizada independientemente del tamaño ventricular y que, a la luz de nuestros resultados, no presenta mayores complicaciones.
***
Presentación de una serie de pacientes con diagnóstico por biopsia estereotáctica y su correlación con imágenes en resonador 3T
N. SPAHO, M. PALLAVICINI, F. SÁNCHEZ, D. D'OSVALDO, A. BOERO, P. LYLYK
Clínica La Sagrada Familia
Objetivo. Presentar los resultados diagnósticos diversos por estereotaxia y su correlación por imágenes en resonador 3T por espectroscopia.
Material y método. Se analizaron 8 pacientes en los cuales se realizaron biopsia estereotáctica y resonancia con espectroscopía (RM S). Cuatro pacientes de sexo femenino y 4 de sexo masculino, con un rango etano de 21 a 85 años. Se realizaron imágenes RM S previas al procedimiento.
Resultados. Se obtuvo un caso con diagnóstico por anatomía patológica (AP) de absceso compatible por RM S, un caso de enfermedad desmielinizante con espectroscopia con desmielinización en fase aguda y los 6 casos restantes con AP tumoral coincidente en la RMN S. De los 6 casos tumorales de la serie glial, se obtuvo un alto grado por AP equiparable ala RM S, que evidencia aumento de colina descenso de NAA con bajos niveles de mioinositol; los otros 5 pacientes fueron bajo grado por AP, sugiriendo 2 de ellos alto grado por RM S tomando como referencia el descenso de mioinositol.
Conclusión. Podemos inferir de nuestra pequeña serie de pacientes que si bien el diagnóstico definitivo lo obtenemos por AP, la RM S es un indicador diagnóstico de la patología, considerando al mioinositol como un tip de ayuda diagnóstica.
***
Malformación Chiari I en adultos
J.R. PRINA, R.T. GUTIÉRREZ, A.F. CASSINI, L. SERNA, M. QUINTEROS
Clínica Güemes, Luján
Objetivo. Presentar nuestra experiencia en Malformación de Chiari tipo I, durante un período de 20 años. Valorar evolución de la sintomatología en el postoperatorio. Discutir y exponer la técnica quirúrgica utilizada en nuestro servicio.
Material y método. Se realizó un estudio retrospectivo en nuestro servicio, de 16 pacientes mayores de 13 años intervenidos quirúrgicamente mediante plástica de fosa posterior, durante el período 1991-2011.
Resultados. El rango etano fue de 13 a 63 años, con un promedio de edad de 36,8 años, 14 (87 %) de sexo femenino y 2 (13 %) masculino. Se realizó la cirugía de plástica de fosa posterior, utilizando la misma técnica quirúrgica en todos los casos (descompresiva suboccipital y del arco posterior del atlas más duroplastia, con duramadre sintética) obteniéndose una remisión importante de la sintomatología, casi completa en la cefalea en el 70 °A de los casos y del síndrome vertiginoso, con respuesta mínima en el síndrome medular central.
Conclusiones. La malformación de Chiari tipo I en adultos se asocia en alrededor del 50% de nuestros casos a siringomielia, la cual tiene excelente resolución imagenológica, con remisión pobre de la sintomatología. La técnica quirúrgica utilizada, propone amplia mejoría en los síntomas del Chiari.
***
Tuberculoma que simula una neoplasia cerebral. Tips diagnósticos y terapéuticos. Presentación de caso y revisión bibliográfica
S.G. JAIMOVICH, C. CALZONE, C. NICOTERA, S. FIGURELLI, M. GUEVARA, J.L. GARDELLA
Hospital Juan A. Fernández
Objetivo. Presentar un caso de tuberculoma cerebral, revisar la literatura publicada y proponer sugerencias diagnósticas y terapéuticas.
Descripción. Paciente masculino de 34 años inmunocompetente, sin antecedentes patológicos ni epidemiológicos, que presentó crisis parcial compleja e hipoestesia en miembro superior izquierdo. La IRM evidenció una lesión expansiva subcortical parietal derecha nodular con realce homogéneo con gadolinio y edema perilesional.
Intervención. Se realizó craniotomía parietal y exéresis total de la lesión, sin complicaciones postoperatorias. El diagnóstico histopatológico fue tuberculoma.
Conclusión. La tuberculosis del SNC, por su capacidad de simular otras lesiones y por su incidencia en países en vías de desarrollo, debe entrar en la lista de diagnósticos diferenciales. En base a estos conceptos proponemos un algoritmo para guiar el diagnóstico y la terapéutica de esta entidad de aparición poco frecuente.
***
Complicaciones en craneoplastia con metilmetacrilato vs. malla de titanio
P. S. CHIPOLINI, H. M. MALDONADO, R. RIERA, F. RAMOS MORTON, M. MARCHETTI, A. ERAUSQUIN
HIGA. Pedro Fiorito, Avellaneda
Objetivo. Presentar 46 casos de complicaciones en craneoplastia con metilmetacrilato vs. malla de titanio
Material y método. Trabajo retrospectivo período 2006-2011. 46 casos. Evaluando: edad, sexo, causa, ubicación, tiempo transcurrido entre la injuria y la craneoplastia, complicaciones, relación entre el mecanismo traumático y las complicaciones.
Resultado: Edad media 29 años, 40 hombres y 6 mujeres. Metilmetacrilato en 30 casos y malla de titanio en 16. Complicaciones 39,13%: colección subgaleal 18 (13 con metilmetacrilato y 5 con malla de titanio), infección 10 (9 con metilmetacrilato y 1 con malla de titanio). 83,34% en las realizadas en los primeros 6 meses y 16,66% en los operados después de los 6 meses. Complicaciones según mecanismo lesional: fractura hundimiento (7/11), HAF (1/1), HSD (2/5), HED (1/3), ACV hemorrágico (4/8), exéresis tumoral (1/5).
Conclusión. Prevalencia en la tasa de colecciones subgaleales en craneoplastias con metilmetacrilato (28,26%) en comparación con las malla de titanio (19,56%). 50% de infecciones con metilmetacrilato vs 5,55% con malla de titanio. Predominio de complicaciones dentro de los primeros 6 meses (83,34%). Fractura hundimiento fue la etiología con más alto porcentaje de complicaciones seguida del ACV hemorrágico.
***
Lesión del sistema nervioso periférico en el ámbito militar
R. FERNÁNDEZ, F. NAVARRO, G. BONILLA, J. LAFATA, S. BOTTAN, L. MARQUEZ
Hospital Militar Central Cir. My. Dr. Cosme Argerich
Objetivo. Analizar la influencia del diagnostico precoz, el continuo entrenamiento quirúrgico y predominantemente la experiencia microquirúrgica en las lesiones del sistema nervioso periférico.
Material y método. Se realizó una revisión de la experiencia en el trauma de nervios periféricos secundario a heridas de arma de fuego del Servicio de Neurocirugía en los últimos 5 años, exponiendo las técnicas empleadas.
Resultados. En el trauma de los nervios periféricos el mecanismo más frecuente es por impacto atribuible a armas de fuego (46%), siendo el nervio no seccionado pero si contundido, a diferencia de otros mecanismos de lesión. Este ultimo mas frecuentemente daña al nervio no solo por el impacto, sino también por las esquirlas que actuarían como microproyectiles. Los diferentes procedimientos quirúrgicos indicados oportuna y adecuadamente tienen como objetivo: disminución del dolor, recuperación de la funcionalidad y mejorar la calidad de vida. Conclusión. El diagnostico rápido de las lesiones de los nervios periféricos es vital para la recuperación funcional, disminución del dolor y mejorar la calidad de vida, así como también el entendimiento de las bases biológicas del daño nervioso que llevan en conjunto a un tratamiento neuroquirúrgico efectivo.
***
Hipertensión endocraneana idiopática en pacientes adultos: nuestra experiencia y revisión bibliográfica
E. CASTELLANI, S. CONDOMI ALCORTA, A. CERVIO, R. MORMANDI
Instituto FLENI
Objetivo. La siguiente presentación pretende mostrar la experiencia del servicio en el tratamiento de esta patología en los últimos 10 años y revisar la bibliografía.
Material y método. Revisión retrospectiva de todos los pacientes tratados por esta patología en nuestro servicio entre enero de 2001 y enero de 2011.
Resultados. Fueron evaluados 7 pacientes, 5 mujeres y 2 varones, con una edad promedio de 37,4 años y un seguimiento de 51 meses. A todos se les realizo un shunt de LCR obteniendo una mejoría clínica del cuadro en el 85,6% de los casos.
Conclusión. La HEI es una patología poco común que causa cefalea crónica asociada a pérdida progresiva de la visión. Los shunt de LCR son efectivos en el control de las manifestaciones clínicas pero no siempre logran la resolución del cuadro por lo que a través del tiempo se han propuesto múltiples alternativas terapéuticas que serán revisadas.
***
Quiste aracnoideo de fosa posterior y siringomielia
F. FUERTES, F. FERNÁNDEZ MOLINA, M. CONDOMI ALCORTA, A. GUIROY, T. FUNES, J.J. MEZZADRI
Hospital de Clínicas "José de San Martín"
Objetivo. Describir y analizar un caso de siringomielia asociada a un quiste aracnoideo de la fosa posterior (QA).
Descripción. Un varón de 64 años consultó por cefalea, dismetría en miembros superiores y paraparesia leve de un año de evolución, que se exacerbó en los dos meses previos a la consulta. Al examen físico se constató una paraparesia espástica leve con hiperreflexia, alteración de la sensibilidad termoalgésica en el dermatoma T10 y retención urinaria. La RM mostró una cavidad siringomiélica de C7 a T6 y un QA de la fosa posterior.
Intervención. Se realizó una craniectomía suboccipital mediana con apertura del foramen magno, fenestración y resección subtotal del QA y duroplastía con periostio. Evolucionó con mejoría de la dismetría, los trastornos esfinterianos y el compromiso motor. A las dos semanas se produjo un pseudomeningocele, que fue tratado con dos punciones lumbares evacuadoras y la colocación de un vendaje cefálico compresivo, obteniéndose buenos resultados. En la RM de control (60 días) se observó la desaparición de la cavidad siringomiélica y del quiste aracnoideo manteniéndose la recuperación neurológica ya observada en su último control clínico a los 3 meses.
Conclusión:. En este caso, la siringomielia secundaria al quiste revirtió con la resección del mismo, obteniéndose un buen resultado en la evolución clínica y en el control de las imágenes.