43° CONGRESO DE LA ASOCIACIÓN ARGENTINA DE NEUROCIRUGÍA
Buenos Aires, 2 al 4 de agosto de 2012
TRABAJOS LIBRES
RESÚMENES DE TRABAJOS DE PRESENTACIÓN ORAL
PATOLOGÍA VASCULAR
Hematomas intracerebrales asociados a ruptura aneurismática
M. RECCHIA, L. CARBALLO, P. CARTOLANO, S. ALFONSO, M. PINTO, J. FIOL
Servicio de Neurocirugía. Hospital Interzonal de Agudos "Petrona V. de Cordero." San Fernando
Objetivo. Realizar un análisis retrospectivo y descriptivo de los pacientes ingresados a nuestro servicio en el período 2007- 2012 con diagnóstico de hematoma intracerebral causado por ruptura de aneurismas.
Material y método. Se analizaron 148 pacientes ingresados con diagnóstico de Hemorragia Subaracnoidea espontánea de los cuales 24 pacientes presentaron H.I.C. asociados a ruptura aneurismática. Se tomaron como variables a analizar, datos filiatorios, factores de riesgo, escala neurológica y tomográfica al ingreso, volumen y localización del hematoma, método de diagnóstico utilizado en la detección de la patología vascular, tratamiento y evolución de los mismos.
Resultados. Los H.I.C. asociados a aneurismas fueron más frecuentes en pacientes de sexo femenino con un promedio de edad de 51 años. La mayoría presentaba como factor de riesgo predominante la HTA. EL volumen promedio del hematoma fue 45 cc. La media de HyH fue 5. El método de diagnóstico de elección para los aneurismas fue la angiotomografía y la localización de la mayoría de los mismos fue en territorio silviano. El tratamiento realizado en la mayoría de los pacientes fue la evacuación del hematoma y clipado del aneurisma en el mismo acto quirúrgico, en el periodo agudo de la enfermedad. La evolución de los pacientes independientemente del tratamiento instaurado fue mala presentando alta tasa de mortalidad, predominando GOS 1-2.
Conclusión. La evolución de los pacientes con H.I.C. asociados a ruptura aneurismática está directamente relacionada con el estado neurológico de los mismos al ingreso, independientemente del tratamiento realizado.
***
Cavernomas supratentoriales
G. VERGARA, A. CERVIO, S. CONDOMI ALCORTA, R. MORMANDI, J. SALVAT
Servicio de Neurocirugía, FLENI, Buenos Aires, Argentina
Objetivo. Estudiar retrospectivamente pacientes tratados quirúrgicamente en nuestro Servicio desde noviembre de 1996 hasta julio de 2011 con diagnóstico de cavernoma supratentorial.
Material y método. Se estudiaron 47 pacientes, 26 mujeres y 21 hombres, con una edad promedio de 33,9 años.
Resultados. Tres pacientes presentaron cavernomas múltiples. Sesenta y seis por ciento presentaron convulsiones, siendo la cefalea el segundo síntoma en frecuencia. Veinte por ciento de los pacientes presentaron hemorragia al diagnóstico y un 8% presentaron hemorragia durante el seguimiento. El lóbulo frontal fue el más comprometido seguido por el temporal. En 55% de los casos se uso la neuronavegación, realizándose exéresis total en todos los pacientes. Presentaron complicaciones 4 de los pacientes. El seguimiento promedio fue de 33 meses.
Conclusión. Los cavernomas son estructuras vasculares anómalas de bajo flujo que se presentan según nuestra serie en adultos jóvenes en la región frontal y temporal. Tienen una baja tasa de sangrado y el mismo es de poco volumen en la mayoría de los casos. Las convulsiones son su síntoma más frecuente. El tratamiento quirúrgico está indicado en general en pacientes con síntomas refractarios al tratamiento médico, en sangrados voluminosos y en sangrados a repetición, recomendándose el uso de neuronavegación para la cirugía. La tasa de complicaciones es baja y el seguimiento postoperatorio es a corto plazo, salvo en aquellos pacientes que presenten cavernomas múltiples y convulsiones refractarias al tratamiento quirúrgico.
***
Incidencia de cambios electrocardiográficos en pacientes portadores de HSA. Nuestra experiencia
A. MONTES MARTINEZ, J.M. LAFATA, J.S. BOTTAN, L. MARQUEZ BIROCCO, D. DESOLE, S. PALLINI, M. MORANCHEL
Hospital Militar Central "Cir My Dr. Cosme Argerich"
Objetivo. Evaluar la incidencia de cambios electrocardiográficos en pacientes portadores de HSA de origen aneurismático y su correlación con la intensidad tomográfica del sangrado.
Material y método. Se realizó un trabajo retrospectivo desde febrero de 2006 hasta marzo de 2012 incluyendo 47 pacientes. Luego se analizaron las historias clínicas de pacientes con HSA de origen aneurismático, se evaluaron registros ECG, evaluaciones cardiológicas y se correlacionaron con la intensidad del sangrado, medida con la escala tomográfica de Fisher. Se interpretaron los resultados en conjunto con el servicio de cardiología.
Resultados. La incidencia de cambios ECG fue del 54.6%, siendo la inversión de la Onda T en más frecuente (19,7 %). El 100% de los pacientes con HSA Fisher III y IV tuvieron cambios ECG, siendo el aumento del intervalo Q-T. Mientras que solo el 20,2% de los pacientes Fisher I a II presentaron cambios.
Conclusión. Mayor gravedad de sangrado, mayor incidencia de cambios ECG. Se observó que el cambio más frecuente en la HSA Fisher III fue la prolongación del intervalo Q-T.
PATOLOGÍA TUMORAL
Radiocirugía estereotáctica con acelerador lineal dedicado con colimador micromultiláminas para el tratamiento del schwannorna vestilyular: técnica y resultados preliminares
L. CAUSSA1, E. HERRERA2, D. VENENCIA1, J.C. VIANO2, J.C. SUÁREZ2, S. ZUNINO1
Instituto de Radioterapia - Fundación Marie Curie1
Servicio de Neurocirugía, Sanatorio Allende, Córdoba, Argentina2
Objetivo. Describir la técnica de radiocirulia estereotáctica (SRS) con colimador micromultiláminas (mMLC) y evaluar resultados preliminares en pacientes con Schwannoma vestibular (SV).
Material y método. Desde enero 2010 hasta enero 2012, catorce pacientes con diagnóstico de SV clasificados según el Grado de KosI-III, ingresaron al Instituto de Radioterapia- Fundación Marie Curie. Lo síntomas que presentaban fueron: acúfenos 9/14, hipoacusia 13 / 14, vértigo 8/14 y 1/14 hipoestesia facial. Fueron tratados con SRS usando marco estereotáctico fijo BrainLAB. La irradiación fue dada con un haz de fotones de 6 MV de acelerador lineal dedicado a SRS Siemens con mMLC de 2,5mm (Moduleaf). Para la planificación se usó el sistema iPlan de BrainLAB versión 4.3 con imágenes de resonancia magnética (RM) y tomografia computada en condiciones estereotácticas. Usamos 7 campos con precisión de 0.5mm y dosis prescrita de 13 Gy. El seguimiento se hizo cada 3 meses con audiometría, examen clínico neurológico e IRM.
Resultados. Los 14 pacientes tenían edad media 56 años [43- 71]. El volumen medio irradiado fue 1,37cc (0.28-6,30) con dosis prescripta de 13Gy. La dosis máxima recibida por el tronco cerebral fue 12Gy y 8Gy en la vía óptica. No se observó toxicidad aguda en ningún paciente. A 10 meses de seguimiento medio [4-24), no hubo progresión de imagen o de síntomas y los 8 pacientes con vértigo mejoraron el síntoma.
Conclusiones. A pesar del pequeño tamaño de la muestra y el corto seguimiento, se puede afirmar excelente distribución de dosis y precisión para SRS con acelerador dedicado con micromultilaminas y buena tolerancia al tratamiento.
***
Presentación atípica de carcinomatosis meníngea. A propósito de 3 casos
A. SAINZ, P. LANDABURU, L.L. LUQYE, J. VALDERRUTÉN, M. SÁEZ, M. PLATAS
HIGA Presidente Perón de Avellaneda. Servicio de Neurocirugía, Hospital Luisa C. de Gandulfo. Lomas de Zamora
Objetivo. Comunicar 3 casos de carcinomatosis meníngea, su presentación no habitual, manejo y revisión bibliográfica de la patología en cuestión.
Descripción. Se presentan tres casos, dos pacientes con antecedente de Ca. de mama (54 y 62 años) y uno con Ca. de próstata (80 años). En los tres casos la forma de presentación fue un síndrome de hipertensión endocraneana; ninguno presentó en su evolución hidrocefalia, foco motor ni déficit de pares craneales. Las imágenes fueron similares en los tres pacientes presentándose en la TAC como lesiones heterogéneas focales y voluminosas de aparente origen extraaxial con abundante edema perilesional, en tanto que en la IRM las lesiones eran hipointensas en Ti, hiperintensas en T2 y con realce intenso y heterogéneo en la serie con contraste.
Intervención. Todos los casos fueron estudiados con TAC e IRM. Frente a la duda diagnóstica y teniendo en cuenta el síndrome de hipertensión endocraneana progresivo que presentaron los 3 pacientes se decidió la intervención quirúrgica, evidenciándose lesiones infiltrativas, sin plano de clivaje y con gran engrosamiento meníngeo.
Conclusión. El diagnóstico de carcinomatosis meníngea se realiza en la mayoría de los casos con estudios por imágenes y punción lumbar. En nuestra presentación debido al carácter focal y voluminoso de las lesiones la misma estaba contraindicada. Teniendo en cuenta la evolución clínica de los enfermos, el diagnóstico se hizo en forma retrospectiva necesitándose para ello la cirugía a cielo abierto y la confirmación anatomopatológica.
***
Radiocirugía estereotáctica con máscara relocalizable para el tratamiento de las metástasis intracraneales: técnica y resultados preliminares
L. CAUSSA1, E. HERRERA2, D. VENENCIA1 , J.C. VIANO2, J.C. SUÁREZ2, S. ZUNINO1
1Instituto de Radioterapia - Fundación Marie Curie.
2Servicio de Neurocirugía, Sanatorio Allende, Córdoba, Argentina
Objetivo. Analizar los primeros resultados del tratamiento de metástasis intracraneales con radiocirugía estereotáctica (SRS) usando máscara relocalizable BrainLAB.
Material y método. Desde enero 2010 hasta enero 2012, 52 pacientes con 124 metástasis intracraneales fueron tratados con SRS empleando máscara estereotáctica relocalizable BrainLAB. Se utilizó un haz de 6MV de un acelerador lineal Primus Siemens dedicado a SRS con microcolimador Moduleaf y sistema de planificación iPlan BrainLAB y la dosis prescripta fue 21 Gy. Desde julio 2011 usamos sistema de tratamiento guiado por imágenes de alta precisión ExacTrac X Ray 6D. Los pacientes se controlaron al mes y cada 3 meses, con examen clínico e imágenes.
Resultados. Analizamos 52 pacientes, edad media 53 años [30- 93], a los cuales tratamos 124 metástasis de diferentes tumores primarios: 44 localizaciones en 20 pacientes con carcinoma de pulmón, 41 localizaciones en 8 pacientes con melanoma maligno, 19 localizaciones en 10 mujeres con cáncer de mama, 7 pacientes con 8 metástasis de carcinoma renal, 3 pacientes con 6 metástasis de carcinoma digestivo, 4 pacientes con 6 metástasis de otros primarios. La máscara relocalizable resultó segura para inmovilización y además se puede usar si aparecen nuevas metástasis. A 6 meses de seguimiento medio (3-251. 29 de 31 pacientes vivos tenían enfermedad cerebral controlada. De los 23 pacientes muertos, 18 fue por progresión sistémica, 3 otras causas y 2 progresión neurológica.
Conclusión. A pesar del corto seguimiento, podemos sugerir que la máscara relocalizable es precisa y confortable para radiocirugía y alienta en proponer radiocirugía para el manejo de las metástasis intracraneales.
PATOLOGÍA DE COLUMNA
Eficacia de la neuronavegación en la artrodesis cervical por vía posterior
M. SAEZ, J. VALDERRUTEN, P. LANDABURU, J. LAMBRE
Sanatorio de los Arcos, Buenos Aires
Objetivo. Establecer los beneficios de la neuronavegación en la artrodesis cervical por vía posterior.
Material y método. Se estudiaron retrospectivamente la etiología, cuadro clínico, técnica quirúrgica, posición de los tornillos, evolución, complicaciones y sistema de neuronavegación utilizado en 10 pacientes operados en el período 2009-2012. Cinco casos correspondieron a fijaciones C 1 -C2 y el resto a fijaciones occipito-cervicales. La etiología correspondió en 3 casos a fractura de odontoides tipo II, 2 a subluxación rotatoria C1-C2, 1 a fractura miscelánea de odontoides, 3 a tumores y 1 a AR. Un paciente debutó con lesión medular completa, 1 con cuadriparesia espástica y los restantes sólo con dolor cervical. En el grupo de artrodesis Cl -C2 se realizó fijación en tres puntos con Gallie + barra desde Cl (gancho laminar) hasta C2 (tornillo intra-articular) y en el grupo de artrodesis occipito-cervical, placa occipital y atornillado intra-articular (C3-C6). Todos los pacientes se operaron en posición semisentada con el neuronavegador Brain LAB, vector visión II.
Resultados. La evolución fue favorable en todos los casos, en términos de fusión ósea y recuperación neurológica. Se colocaron un total de 36 tornillos guiados por neuronavegación, 34(94,4%) intraarticulares totalmente y 2(5,6%) parcialmente. Se presentó una neuralgia suboccipital por mala trayectoria, asociada a dificultad técnica en la navegación, que obligó a la recolocación.
Conclusión. La neuronavegación en la artrodesis cervical por vía posterior es muy útil para determinar el diámetro y longitud del tornillo, mejor trayectoria, disminuir el tiempo de irradiación, exposición tisular, tiempo quirúrgico, reduciendo las complicaciones asociadas a una posición errónea (neurológicas- vasculares), logrando resultados satisfactorios.
***
Tratamiento de la raquiestenosis lumbar mediante abordaje posterior miniinvasivo y asistencia videoendoscópica
O.E. VALDEZ, S. J. CRISCI, J.E. MEOLI
Hospital Escuela Eva Perón de Granadero Baigorria, (UNR); Sanatorio Americano y Sanatorio Los Arroyos de Rosario, Santa Fe
Objetivo. Evaluar la eficacia y seguridad del recalibrado del conducto raquídeo lumbar mediante abordaje posterior miniinvasivo y asistencia videoendoscópica para el tratamiento de la raquiestenosis lumbar degenerativa.
Material y método. Entre julio de 2009 y marzo de 2011 veintiún pacientes con diagnóstico de raquiestenosis lumbar fueron operados, realizándose treinta procedimientos de recalibrado de conducto raquídeo, nueve discectomías y diecisiete estabilizaciones con dispositivo interespinoso de titanio, mediante abordaje posterior miniinvasivo y asistencia videoendoscópica. Los resultados se evaluaron con la escala visual análoga y cuestionario de Oswestry. Se describieron las complicaciones. El período de seguimiento promedio fue de 18 meses (rango 12-30 meses).
Resultados. Se presentaron complicaciones en cuatro pacientes. Tres fueron fracturas intraoperatorias (lámina, apófisis espinosa y transversa) durante el recalibrado, todas con evolución favorable. Otro paciente presentó el 2° día de posoperatorio una hemorragia digestiva baja autolimitada. Hubo una disminución promedio de 6,6 puntos para lumbalgia y 6,29 puntos para dolor en miembro inferior en la escala visual análoga. El cuestionario de Oswestry tuvo una disminución promedio de 26,65 puntos.
Conclusión. Esta técnica constituye un método seguro y eficaz, con riesgo operatorio aceptable. Las fracturas intraoperatorias son contingencias probables en la patología lumbar raquiestenótica degenerativa.
***
Linfoma no Hodgkin: compromiso espinal como manifestación inicial
T. GONDRA, R. CORREA, M. GALÍNDEZ, J. FIGONI, F. ALBERIONE, J. CASCARINO
Servicio de Neurocirugía. Hospital General de Agudos D. F. Santojanni.
Objetivo. Presentar 9 casos de compromiso espinal como manifestación inicial en pacientes con LNH, su diagnóstico, tratamiento y revisión de la literatura.
Material y método. Estudio retrospectivo observacional durante el periodo 2004-2011 en el cual se incluyeron 9 pacientes que presentaron compromiso espinal como primera manifestación de LNH. Las variables analizadas fueron: edad, sexo, clínica, localización, serologías, método de diagnóstico, el compromiso sistémico, técnica quirúrgica, tratamiento oncológico y evolución.
Resultados. La edad media fue de 45,7 años (23-68). El 55,5% (n=5) fueron de sexo femenino. El 88,8% (n= 8) de los pacientes presentaron síntomas y signos de compresión medular. Todos los casos fueron estudiados mediante serologías, RM y PAMO. La ubicación más frecuente fue a nivel dorsal (n= 8).A todos los pacientes se les realizó tratamiento quirúrgico. Dos casos fueron linfomas primarios. En 2 pacientes las serologías para HIV fueron positivas. En 6 casos se realizó quimioterapia post operatoria y en 2 casos quimio y radioterapia. La mortalidad fue del 33 % (n=3).
Conclusión. El compromiso espinal como primera manifestación de los LNH se presenta en un pequeño porcentaje de pacientes. En nuestra serie de casos se observó predominio del sexo femenino. El motivo más frecuente de consulta fue el déficit neurológico. El tratamiento de elección es la resección quirúrgica seguida del tratamiento coadyuvante.
***
Exéresis de meningioma dorsal alto por vía anterior
J.S. BOTTAN, A. HOUSSAY, P. RUBINO, A. MAYER
Equipo de Neurocirugía Sanatorio Las Lomas
Objetivo. Presentar un caso de meningioma dorsal alto, intervenido por vía anterior.
Presentación de caso. Paciente femenino de 59 años de edad que se presenta con paraparesia progresiva de 3 meses de evolución, con dorsalgia Moderada. Hiperreflexia patelar y aquiliana, sin nivel sensitivo ni trastornos esfinterianos. La resonancia magnética de columna dorsal muestra imagen Intradural de 11 x 10 mm, de localización anterior a nivel de cuerpo vertebral Dl. Realce homogéneo y realce dural adyacente. Desplazamiento posterior de la médula con serial normal.
Intervención. Se realiza abordaje cervical por vía anterior, sin resección de manubrio esternal. Corpectomía D1 y exéresis completa de LOE intradural. Se realiza sutura de duramadre y reconstrucción con CAGE expandible y fijación con tornillos a los somas vertebrales adyacentes. La paciente evoluciona favorablemente sin fístula de LCR y con mejoría importante de sintomatología neurológica, deambulando a los pocos días del procedimiento.
Conclusión. El abordaje por vía anterior a los niveles superiores de la columna dorsal puede ser una estrategia válida para la resección de lesiones semejantes de localización puramente anterior, evitando el manipuleo del neuroeje.
***
Schwannoma retroperitoneal gigante. Reporte de un caso
L. MÁRQUEZ BIROCCO, J.S. BOTTAN, J.M. LAF'ATA, M. FERNÁNDEZ, V. PASSANTE, S .R. PALLINI
Hospital Militar Central "Cir My Dr. Cosme Argerich"
Objetivo. Presentar y describir un caso infrecuente de Schwannoma retroperitoneal gigante a nivel lumbar.
Descripción. Paciente femenina de 53 años sin antecedentes patológicos previos que consulta por lumbo-cruralgia L3-L4 derecha, palpándose masa abdominal en flanco derecho. IRM informa lesión voluminosa retroperitoneal paravertebral derecha parcialmente quística de 10 x 10 x 10 cm la cual desplaza al psoas con aparente solución de continuidad y compromiso de foramina L3 derecha, sin compromiso intrarraquídeo ni intraabdominal.
Intervención. Se realiza lumbotomía amplia derecha en conjunto con Servicio de Cirugía General, objetivándose masa forme duroelástica por debajo de musculo psoas con nacimiento desde neuroforamina L3. Para su resección completa fue necesario sacrificar la raíz nerviosa. Buena evolución postquirúrgica sin déficit motor en miembro inferior derecho. Anatomía Patológica diferida: Schwannoma tipico.
Conclusión. La localización retroperitoneal de los Schwannomas es extremadamente rara siendo solo el 0.7% de los mismos y el 5% de los tumores retroperitoneales. La exéresis completa es de elección aunque sea necesario sacrificar la raíz nerviosa de origen. La biopsia por punción no se recomienda.
***
Compresión cervical por depósito en pacientes con mucopolisacaridosis
J. LINARES, J. BUZNICK, G. GROMADZYN, R. ARGANARAZ, J. GONZALEZ RAMO, G. ZÚCCARO
Hospital de Pediatría Prof. Dr. Juan P. Garrahan, Buenos Aires- Argentina.
Objetivo. Mostrar nuestra experiencia en el manejo de pacientes con compresión medular cervical debido al engrosamiento de partes blandas por depósito de glucosaminoglicanos en pacientes con mucopolisacaridosis (MPS)
Material y método. Se analizaron las historias clínicas de 2 pacientes con mucopolisacaridosis tratados en nuestra institución, quienes requirieron tratamiento quirúrgico. Se analizaron los síntomas de presentación, los estudios realizados para el diagnóstico, tratamiento quirúrgico realizado, y evolución posquirúrgica.
Resultados. Caso 1: paciente de 19 años con MPS tipo 1 (síndrome de Hurler) en tratamiento con reemplazo enzimático de Laronidaza 1 / semana desde 2004. Presenta disnea e incapacidad ventilatoria con parálisis diafragmática izquierda de evolución progresiva secundaria a compresión medular cervical. IRM cervical: disminución del ESA de C 1 y C6 por engrosamiento de los ligamentario y tejido periodontoideo con señal hipointensa en T2 con cambios de serial en la medula cervical. Se decide realizar laminoplastia en Open Door desde C3 a C6. Evoluciona favorablemente con mejoría parcial de la movilidad diafragmática. Caso 2: Paciente de 10 años con MPS tipo I (síndrome de Hurler) en tratamiento con laronidaza 1 vez/semana desde el año 2004. Comienza con tetraparesia asociada a signos piramidales. IRM cervical: canal cervical estrecho adquirido a expensas de engrosamiento de partes blandas. Se realiza laminoplastia en Open Door de C2 a C4 y laminectomia Cl. Se encuentra actualmente cursando el postoperatorio.
Conclusión. Las mucopolisacaridosis (MPS) son un grupo de enfermedades que producen acumulación progresiva de mucopolisacaridos en los lisosomas de las células del tejido conectivo debido a la deficiencia de las enzimas lisosomales que los degradan. Es conocida la evolución natural desfavorable debido a las comorbilidades que presenta como es el caso de las compresión medular progresiva. La descompresiva del canal medular puede en algunos casos detener y en otros mejorar los síntomas, por lo cual debería tenerse en cuenta ante un paciente que comienza con síntomas de compresión medular.
***
Artrodesis cervical anterior con técnica de Cage autosustentable
S. CERNEAZ, R.A. MOYA, M. Noc ERA , J.M. MARELLI, J.M. CONDORI L. FOLLADOR
Servicio de Neurocirugia Hospital Vicente Lopez y Planes, General Rodríguez, Provincia de Buenos Aires.
Objetivo. Analizar la casuística de las hernias de disco cervical intervenidas quirúrgicamente.
Material y método. Se realiza un estudio retrospectivo de los pacientes con patología degenerativa de la columna cervical tratados quirúrgicamente, desde enero de 2009, hasta diciembre de 2011, mediante la técnica de artrodesis intersomática con cage autosustentable por vía anterior. La edad, sexo, estado neurológico pre y postoperatorio, técnica quirúrgica y resultados postquirúrgicos fueron las variables pesquisadas.
Resultados. Un total de 42 pacientes fueron incluidos en este estudio, de los cuales 30 fueron mujeres y 12 varones. Se intervinieron quirúrgicamente un total de 91 niveles; 5 pacientes un solo nivel, 25 pacientes 2 niveles, 12 pacientes 3 niveles. La localización más frecuente fue el segmento C5-C6 presente en 41 pacientes; seguido por C6-C7 30 pacientes; C4-05 en 10 pacientes; C3-C4 en 9 pacientes y C2-C3 en 2 pacientes. La clínica fue muy variada presentando la mayoría de los pacientes dolor cervical con irradiación a la raíz correspondiente afectada; déficit neurológico motor variable; hiporreflexia según segmento afectado; disestesias. Todos fueron abordados por vía anterior, bajo control radiográfico intraoperatorio, utilizándose como medio de fijación el sistema de cage autosustentable. En el 87% de los pacientes se constató mejoría de la sintomatología de ingreso. Se observaron complicaciones postoperatorias como infección de herida quirúrgica en plano superficial en 1 paciente. En ningún caso se constató la expulsión del material, siendo este ítem de suma importancia en la elección del sistema.
Conclusión. La fijación de la columna cervical por vía anterior se encuentra en constante evolución, y día a día se cuenta con distintos tipos de dispositivos de instrumentación de mejor calidad y que otorgan mayor estabilidad. Con la selección adecuada de los pacientes y este tipo de instrumentación se evita el fracaso y disminuye la necesidad de un procedimiento quirúrgico adicional, disminuyendo considerablemente los tiempos quirúrgicos, otorgándole al paciente y al cirujano un sistema de fácil colocación y gran estabilidad, destacando que la fusión apropiada sigue siendo el procedimiento más importante.
***
Fracturas odontoideas: nuestra experiencia en artrodesis con tornillo transodontoideo
J. SÁNCHEZ, E. MEZZANO, M. BERRA, R. OLOCCO, F. PAPALINI
Servicio de Neurocirugía. Hospital Córdoba. Servicio de Neurocirugía. Clínica Universitaria Privada Reina Fabiola. Córdoba. Argentina
Objetivo. Presentar nuestra experiencia en 5 casos de fractura odontoidea tipo II traumática cuya sintomatología inicial fue cervicalgia sin déficit neurológico, siendo tratados quirúrgicamente con artrodesis mediante tornillo transodontoideo.
Material y métodos. Se realizó un estudio retrospectivo, comprendido entre 2006 y 2012, incluyendo cinco pacientes con fractura de apófisis odontoides tipo II. De los mismos, cuatro son hombres y una mujer, con un rango de edad de 42 a 63 años. La causa del traumatismo en los 5 casos fue accidente automovilístico. La clínica inicial consistía en cervicalgia mecánica en todos los casos, agregándose déficit motor en la paciente femenina por lesión asociada de columna dorsal. Los pacientes fueron diagnosticados a su ingreso a guardia mediante Rx cervical, TAC cervical e IRM cervical. La clasificación utilizada para evaluar las fracturas fue la de Anderson y D'Alonzo. La resolución fue quirúrgica, mediante artrodesis con tornillo transodontoideo.
Resultados. Luego de la artrodesis transodontoidea, se logró reducción y fijación de la fractura en la totalidad de los casos, con conservación de la movilidad Cl-C2. Los cuatro pacientes masculinos que no presentaban déficit motor a su ingreso se mantuvieron con su mismo status neurológico en el postquirúrgico. La paciente mujer persistió con el déficit inicial. Todos presentaron una evolución clínica favorable, asintomáticos, con controles de Rx cervical y TAC, sin signos de pseudoartrosis postquirúrgica.
Conclusión. La fijación transodontoidea es una técnica compleja que al ser indicada correctamente brinda una estabilización adecuada de las fracturas odontoideas, preservando la movilidad fisiológica de Cl-C2, previniendo la pseudoartrosis y complicaciones derivadas de la inestabilidad cervical.
PATOLOGÍA FUNCIONAL
Cirugía de epilepsia lesional en niños y adolescentes
J.C, SUAREZ, C. PALACIOS, E.J. HERRERA, F.J. PUEYRREDON, F. NIETO, A. SURUR, R. THEAUX, M.S. SUÁREZ
Departamento de Neurocirugía. Departamento de Neurología Pediátrica. Sanatorio Allende y Hospital Infantil Municipal. Córdoba
Objetivo. Presentar nuestra experiencia de 20 años en cirugía de epilepsia lesional en pediatría.
Material y método. Estudio retrospectivo basado en historias clínicas de pacientes con epilepsia operados entre enero de 1990 y diciembre de 2009 en el Sanatorio Allende y el Hospital Infantil de Córdoba.
Resultados. 46 niños menores de 15 años fueron incluidos: 32 tumores (67,3%), 25 gliales (astrocitomas, oligodendrogliomas) y 7 neurogliales (gangliogliomas, tumor neuroepitelial disembrioplásico), 5 cavernomas, 2 displasias corticales, 2 gliosis mesiales, una gliosis mesial asociada a displasia, una malformación arteriovenosa, un síndrome de Rassm'ússen, una gliosis debido a traumatismo de cráneo y un paciente con historia de encefalitis. En todos los casos se realizó electroencefalograma de superficie (EEG), en 8 se realizó video-EEG, en 4 casos se realizó electrocorticografía intraoperatoria (ECoG) y en uno se colocó una grilla subdural. La localización fue temporal en 20 casos (43,4%) y extratemporal en 26 casos (56,5%). De éstos, 17 casos fueron frontales, 4 occipitales, 3 parietales, uno talámico y uno a nivel del núcleo caudado. Desde el inicio de las crisis y la cirugía hubo un promedio de 4 años y 6 meses, una media de un año y 5 meses y un rango entre 2 y 153 meses. De los 46 casos, 41 fueron tratados mediante exéresis quirúrgica y 5 casos mediante braquiterapia con I125. De los 41 pacientes operados: 35 tuvieron una resección total y 6 una subtotal. De estos seis: 5 presentaron recidiva de las crisis y fueron reintervenidos (3 con ECoG intraoperatoria y 2 con braquiterapia). No hubo mortalidad quirúrgica. Dos pacientes murieron (4,3%), uno por recidiva del ganglioglioma anaplásico 4 años después de la cirugía (sin recidiva de las crisis convulsivas), y el otro caso por neumonía a los 3 meses de la hemisferostomia por sindrome de Rassmüssen. El tratamiento fue satisfactorio desde el punto de vista del control de las crisis convulsivas (incluso en casos de braquiterapia). De los pacientes con tumores, 29 (93,5%) alcanzaron un Engel LA, un caso un Engel IB y uno un Engel IC. Un paciente con tumor neuroepitelial disembrioplásico asociado a displasia presentó un Engel IA. Del grupo de pacientes con patologías no tumorales, presentaron todos un Engel LA, excepto el paciente con antecedente de encefalitis (Engel IVA) y el paciente con esclerosis mesial asociada a displasia (IB). Actualmente 22 pacientes están libres de medicación y 34 tienen un EEG normal.
Conclusión. En nuestra experiencia, los pacientes con tumores de cerebro tienen un buen control de las convulsiones luego de la resección tumoral (Engel IA en 93%). Buenos resultados también se observaron en patología no tumoral (13 casos Engel JA, un caso IB y uno IC).
PATOLOGÍA INFECCIOSA
Encefalitis amebiana granulomatosa. Reporte de un caso
BELCHIOR S1, GIDEKEL A1, JACOB N2, AMANTE M3, CISTERNA D4, FREIRE C4
1Servicio de Neurocirugía, 2Infectología y 3Anatomía patológica - Htal. Dr. Cosme Argerich. 4Servicio de neurovirus - Instituto Carlos G. Malbrán
Objetivo. Comunicar un caso infrecuente de encefalitis granulomatosa necrotizante vinculada a infección por amebas de vida libre.
Descripción. Paciente masculino de 46 años, oriundo de zona urbano-rural de la provincia de Buenos Aires. Antecedente de lesión ulcerada en glúteo derecho de dos años de evolución, secundaria a traumatismo por caída en tanque australiano portador de agua estancada. Consultó por convulsión tónico clónica generalizada asociada a cefalea. Se agregó en la última semana, paresia braquial que rápidamente progresó a hemiparesia izquierda. IRM de cerebro: imagen de 63 x 36 x 40 mm de diámetro en región prefrontal con extensión a región prerolándica derecha, hiperintensa en T2 y FLAIR e hipointensa en Ti, que ejerce efecto de masa con borramiento de surcos adyacentes. Espectroscopia: marcado incremento del pico de colina, descenso del pico de NAA e incremento de los picos de lípidos y láctico, compatible con glioma de alto grado.
Intervención. Se realizó craniectomía fronto-temporal derecha, observando opacificación de la duramadre, signos de aracnoiditis y trombosis venosa suprayacentes a la lesión. Exéresis de lesión frontotemporal cortico subcortical derecha. Informe anatomopatológico intraoperatorio: histoarquitectura cerebral alterada por la presencia de sectores de necrosis isquémica, sectores de abcedacion y aéreas con infiltrado inflamatorio; presencia de microorganismos ovales o redondeados y quistes. Anatomía patológica diferida compatible con encefalitis granulomatosa necrotizante vinculable a infección amebiana del genero Balamuthia Mandrillaris o Acanthamoeba. Se inició tratamiento con antibióticos. El paciente evolucionó desfavorablemente desarrollando cuadro de hipertensión endocraneana como consecuencia de la rápida infiltración parasitaria en el parénquima adyacente. Se intervino nuevamente realizando ampliación de la craniectomía, visualizando lesión inflamatoria con trombosis venosa cortical e infiltración petequial de la corteza cerebral en región frontocentral, resección de dicho tejido friable. Continúo con mala evolución, falleciendo a la semana de la última intervención.
Conclusión. La encefalitis amebiana granulomatosa constituye una patología de muy baja incidencia, dificil diagnóstico y pronóstico fatal. No existe actualmente un tratamiento eficaz clínico o quirúrgico demostrado. Es necesario incluir este cuadro dentro de los diagnósticos diferenciales de las lesiones cerebrales de causa no precisada, especialmente si cursan con compromiso cutáneo sugestivo.
PATOLOGLA TRAUMÁTICA
Pupilas dilatadas arreactivas en el TEC grave con lesión expansiva. Resultados del tratamiento agresivo
F. VAN ISSELDYK, J. TOLEDO, M. RE, P. CARRARA, P. QUINTANA, M. GARROTE
Servicio de Neurocirugía, Departamento de Neurociencias, Hospital de Emergencias «Dr. Clemente Álvarez» - Rosario
Objetivo. Analizar la conducta frente a pacientes con pupilas dilatadas fijas en el contexto del TEC grave.
Material y método. Presentamos un análisis preliminar de 10 pacientes con pupilas dilatadas fijas al ingreso hospitalario post resucitación, con presencia de lesión expansiva en la TAC de ingreso, sometidos a evacuación de la lesión y craniectomía descompresiva primaria. Se evaluaron resultados como mortalidad y GOS al alta hospitalaria.
Resultados. Se observó una mortalidad en UTI del 50%. La totalidad de los pacientes tuvieron un mal resultado al alta hospitalaria, y en un solo caso se observó una discapacidad moderada superior (GOSE 6) a los 6 meses de seguimiento.
Conclusión. En nuestro análisis preliminar no se observaron buenos resultados del tratamiento agresivo de estos pacientes. Se aguardan mayores datos para determinar indicadores de favorable evolución.
PEDIATRÍA
Metástasis intrarraquídeas extradurales de tumores de SNC en pediatría
A.L. LÓPEZ GARCÍA, P. EXEQUIEL, J.A. VERDIER, J.A. ARGUEN, S. PORTILLO MEDINA, C. PETRE
División de Neurocirugía del Hospital General de Niños "Dr. Ricardo Gutiérrez", CABA
Objetivo. Comunicar nuestra experiencia referente a la aparición de metástasis extradurales intrarraquídeas de Tumores Malignos de SNC en Pediatría. Presentación de 2 casos y análisis bibliográfico. Valor pronóstico.
Material y método. Revisión de historias clínicas de pacientes operados de tumores malignos primarios de SNC durante el periodo de 1998-2012 en nuestro servicio. Se seleccionaron 2 casos que desarrollaron metástasis intrarraquídeas extradurales, cuyos primarios correspondieron a ependimoma anaplásico y meduloblastoma desmoplásico. Se valoró edad de presentación, localización, hallazgos clínico- imagenológicos, intraoperatorios, anatomopatológicos y evolución.
Resultados. Edad promedio de presentación de 7 años. Media de intervalo entre el diagnóstico inicial y la metástasis extradural dé 35,5 meses. Clínica inicial: Sme. de compresión medular. IRM prequirúrgica: lesión intracanal extradural con marcado realce con contraste. Se efectuó cirugía descompresiva medular, exéresis tumoral y tratamiento adyuvante. Los resultados anatomopatológicos confirmaron metástasis del tumor primario. Ambos pacientes fallecieron por progresión de la enfermedad.
Conclusión. Estos tumores poseen real potencial de diseminación a traves del liquido cefalorraquídeo ya sea a través del espacio subaracnoideo o de las derivaciones de LCR. Sin embargo son raras las metástasis extradurales siendo más frecuentes incluso, a nivel del esqueleto axial. La vía de diseminación propuesta en este caso es la hematógena. Debido al mal pronóstico de la enfermedad, el tratamiento debería estar orientado únicamente a mejorar la calidad de vida del paciente.
***
Neurocitomas central y extraventricular, una entidad poco pensada. Nuestra experiencia y revisión de la bibliografía
E.P. VERDIER, A. L. LOPEZ GARCÍA, E. FIGUEROA, G. DECII, M. JAIKIN, C. PETRE
Hospital de Niños Dr. Ricardo Gutiérrez
Objetivo. Estudiar la presentación clínica, epidemiológica, tratamiento, seguimiento y hallazgos imagenológicos de los neurocitoma y realizar revisión bibliográfica.
Material y método. Analizamos historias clínicas de 4 pacientes operados de neurocitomas en nuestro Servicio durante el período 2000 - 2010. Se contemplaron edad y distribución por sexo, presentación clínica, neuroimágenes, localización, características macroscópicas intraquirúrgicas, inmunohistoquímica y evolución.
Resultados. Relación hombre-mujer fue 1:3, rango: 8 - 13 años. Incidencia 0,83% (n = 477). Hubo 2 casos de neurocitomas extraventriculares, un paciente con crisis convulsiva (lóbulo temporal derecho) y otro con hemiparesia izquierda (tálamo-capsular derecha); y 2 casos de neurocitomas centrales se presentaron con S.H.E por hidrocefalia (intraventriculares). Las neuroimágenes mostraron formaciones heterogéneas, hipointensas en Ti, aéreas de calcificación y poco edema perilesional. Exéresis subtotal en lesión tálamo-capsular y III ventrículo; y total en lóbulo temporal e intraventricular, requiriendo un paciente dos intervenciones. Fueron lesiones friables y sangrantes en el 100%. Todos presentaron sinaptofisina positiva, y solo uno Ki67 elevado. Seguimiento a los 8 años favorables, sin crisis ni medicación, un paciente necesitó derivación ventrículo peritoneal y uno discontinuó el seguimiento al año. No hubo mortalidad.
Conclusión. Son tumores neuroepiteliales con diferenciación neural extremadamente raros. WHO Grado II. Representan entre el 0,25 y 0,5 % de los tumores intracraneales. La clasificación en Extraventricular se agregó en el año 2007. Histológicamente se asemejan a gangliogliomas y ependimomas. Es una entidad que debe incluirse dentro del diagnóstico diferencial de los tumores de bajo grado ya que la exéresis total es el mejor tratamiento.
***
Pseudoaneurisma carotídeo tratado con stent cubierto en un paciente pediátrico
F. REQUEJO, S. SIERRE, G. ZÚCCARO, J. LIPSICH
Hospital Nacionl de Pediatría J.P. Garraham
Objetivo. Demostrar la factibilidad y seguridad de utilizar stents cubiertos para tratar pseudoaneurismas de la carótida interna extracraneana en niños.
Descripción. Niño de 4 años de edad que luego de una faringitis por estreptococo presentó una masa dolorosa en el cuello debajo de la mandíbula derecha. Se estudió con ecodoppler, tomografia axial computada (TAC) de cuello, angiografia por tomografia computada y angiografía digital que demostraron un pseudoaneurisma en la carótida interna cervical y una malformación arteriovenosa (MAV) parietal derecha.
Intervención. Debido a la dificultad en el abordaje quirúrgico directo, necesario para reconstruir el vaso y para evitar la oclusión de la arteria afectada, teniendo en cuenta el futuro tratamiento de la MAV, se decidió colocar un stent cubierto autoexpandible. En forma inmediata se logró ocluir el pseudoaneurisma manteniendo la permeabilidad de la carótida. El paciente se anticoaguló durante tres meses posteriores al procedimiento y luego se antiagregó en los tres meses siguientes. El ecodppler de vasos de cuello y la angioTAC realizada 7 meses después de la colocación del stent y un mes de abandonar la antiagregacion demostró la carótida permeable.
Conclusión. La colocación de stent cubiertos es una opción a tener en cuenta para el tratamiento de pseudoaneurismas carotídeos en el segmento cervical.
***
Estudio microangiográfico de las malformaciones aneurismáticas de la vena de Galeno
F. REQUEJO, C. RUGLIO, C. CORTEZ, G. ZÚCCARO, D. AVATANEO, J. LIPSICH
Hospital Nacional de Pediatría J.P. Garrahan
Objetivo. Analizar en forma ultraselectiva las fistulas arteriovenosas que conforman las malformaciones aneurismáticas de la vena de Galeno (MAVG).
Material y Método. Desde enero a junio de 2012 se trataron 7 pacientes con diagnóstico de MAVG. Se utilizó la clasificación de Lasjaunias para su identificación. Las fístulas que conformaron las MAVG fueron estudiadas previamente a su oclusión con microcatéteres guiados por microguías. En 6 de los 7 pacientes se realizó una IRM de encéfalo con angioIRM previo al tratamiento endovascular.
Resultados. Cinco MAVG fueron clasificadas como "coroideas", 1 "mural y 1 mixta". El rango etano fue de 7 días a 4 años. Se estudiaron 23 arterias. En la MAVG de tipo mural las 3 arterias estudiadas fistulizaron directamente a la VPM. En las de tipo coroideo 11 arteriolas se ramificaron en red de minúsculos vasos que desembocaron en la VPM, cuatro fistulizaron directamente en la VPM como en las murales, 1 fistulizó en una vena coroidea y 1 se ramificó en red antes de llegar a un vena coroidea. En la MAVG mixta se visualizaron 2 fistulas directas al saco y 1 en red. La angioarquitectura de las MAVG pudo ser predicha por la angioIRM previa.
Conclusiones. Las MAVG aun siendo angioarquitecturalmente similares en el estudio angiográfico de las arterias vertebrales y carótidas internas ("macroangiografía") se componen en realidad de diferentes tipos de fistulas al estudiar las arterias más pequeñas con microcatéteres ("microangiografia"). Estos diferentes tipos fistulosos conllevan diferentes técnicas oclusivas.
***
Astrocitoma pilomixoide: diagnóstico, tratamiento y evolución
J. BUZNICK, R. ARGAÑARAZ, F. AUAD, M. BARTULUCHI, F.LUVIENIECKI, G. ZÚCCARO
Hospital de Pediatría Prof. Dr Juan P. Garrahan, Buenos Aires, Argentina
Objetivo. Mostrar nuestra experiencia en pacientes pediátricos con astrocitoma pilomixoide tratados en esta institución y comparar con la bibliografía publicada.
Material y método. A través de un estudio retrospectivo y observacional, se analizaron 11 casos de pacientes con astrocitoma pilomixoide tratados en nuestra institución entre los años 2000 y 2012. Se tomaron en cuenta los síntomas iniciales y la edad de comienzo, la localización tumoral, tratamiento a los que fueron sometidos y evolución. Asimismo se realizó una revisión de la bibliografía publicada y se comparó con los resultados obtenidos en nuestra experiencia.
Resultados. Se hallaron 11 pacientes con diagnóstico de astrocitoma pilomixoide de los cuales 8 fueron mujeres y 3 varones, con una edad media de presentación de síntomas a los 5,3 años (rango entre 9 m y 15 años). El 60% debutó con síntomas de HTE, un 30% con déficit neurológico y un 18% debutó con episodios convulsivos. En 9 de los 11 pacientes, el tumor presentó localización hipotálamo quiasmática, 1 temporal y 1 en fosa posterior. Diez pacientes fueron sometidos a cirugía a cielo abierto lográndose exéresis completa en solo 1 caso. Seis pacientes requirieron ser reintervenidos debido al rápido crecimiento a partir del residuo tumoral. Con respecto al tratamiento oncológico, 5 recibieron quimioterapia y 2 radioterapia. Hasta la fecha, sólo 1 de los 11 pacientes falleció debido a una pancitopenia secundaria a quimioterapia. De la revisión bibliográfica se obtuvo como característica que el astrocitoma pilomixoide es más frecuente durante la infancia y su comportamiento suele ser más agresivo con tendencia a la recidiva y a la diseminación a traves del LCR por lo que la OMS lo considera astrocitoma grado II ( WHO 2007).
Conclusión. El astrocitoma pilomixoide es una nueva entidad con características histológicas particulares, que debe ser diagnosticado como tal para logar determinar un tratamiento óptimo y quizás más agresivo, como así también realizar un control más estricto si presentase residuo tumoral.
MISCELÁNEA
Complicaciones hemorrágicas de catéteres ventriculares externos
B. PERALTA, J. SCHULZ, H. Asmus, W. BRENNAN, L. LAFFITTE, Y. SLAME
Hospital de Trauma y Emergencias "Dr. Federico Abete"
Objetivo. Determinar la frecuencia de complicaciones hemorrágicas en la colocación de catéteres ventriculares externos.
Material y método. Se realizó un estudio descriptivo, retrospectivo durante el periodo de diciembre de 2009 a marzo de 2012. Se incluyeron 116 pacientes que requirieron la colocación de un drenaje ventricular externo por hidroce falia o hipertensión endocraneana y controlados tomográfi- - camente en las primeras 24 horas. Se estudiaron las siguientes variables: sexo, edad, diagnóstico de ingreso, tipo y volumen de la complicación hemorrágica, manifestaciones clínicas.
Resultados. Se estudiaron 116 pacientes, de los cuales 71 (61,21%) fueron de sexo masculino. La edad promedio fue de 59,5 años. Los diagnósticos al ingreso fueron hemorragia subaracnoidea 52 (44,83%), hematomas intraparenquimatosas 40 (34,48%), tumores 9 (7,76%), abscesos 7 (6,03%), Trauma 4 (3,45%), hidrocefalia 4 (3,45). Se observaron en el control tomográfico 36 (31.03%) complicaciones en el trayecto del catéter; de las cuales 24 (20,69%) correspondió a hemorragias y 12 (10,34%) a algún grado de neumoencefalo. Las complicaciones hemorrágicas se dividieron en hematomas en el trayecto del catéter 20 (83,33%), Hematoma subdural 2 (8,33%) y hemorragia subaracnoidea 2 (8,33%). El volumen promedio del sangrado fue de 3,61 cm3. Ningún paciente presentó cambios clínicos ni requirió cirugía para resolver las complicaciones hemorrágicas.
Conclusión. Las complicaciones hemorrágicas secundarias a la colocación de un catéter ventricular son frecuentes. La mayoría no causarían manifestaciones clínicas ni requerirían tratamiento activo.
***
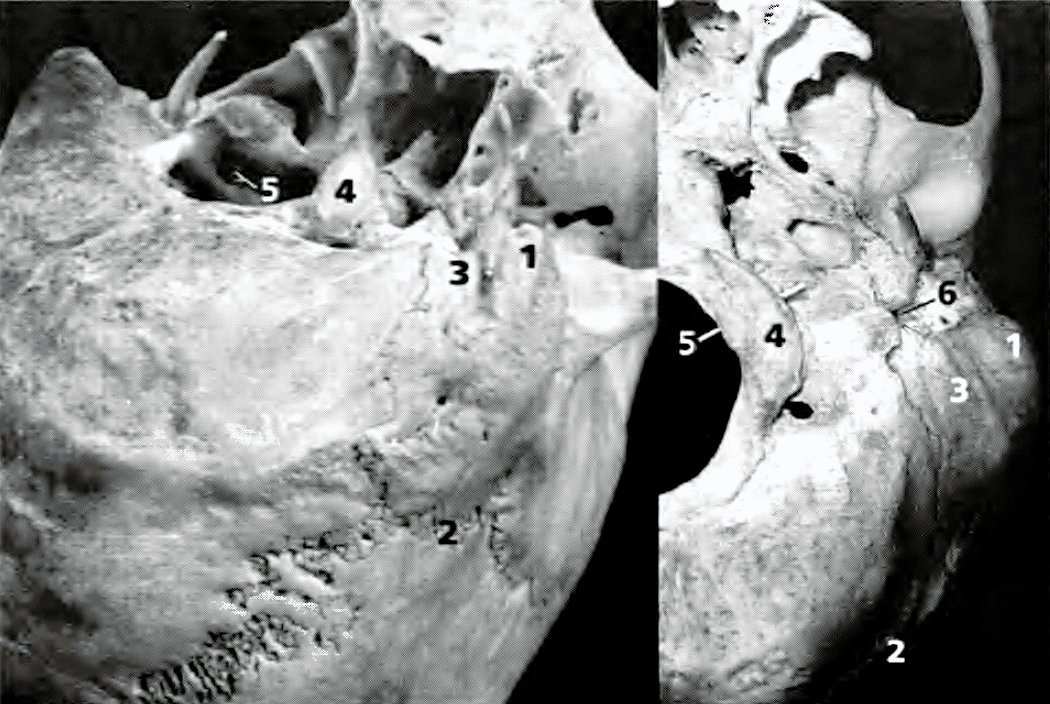
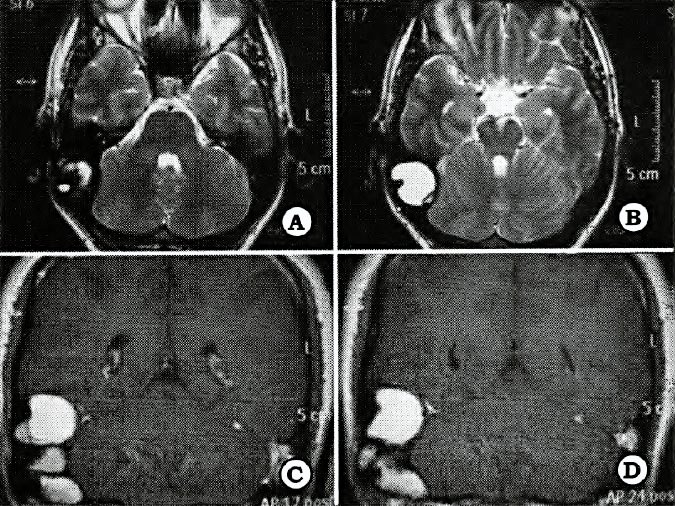
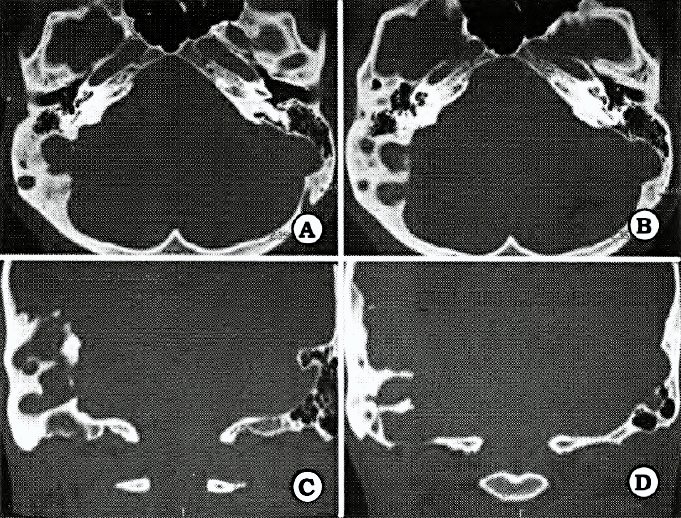
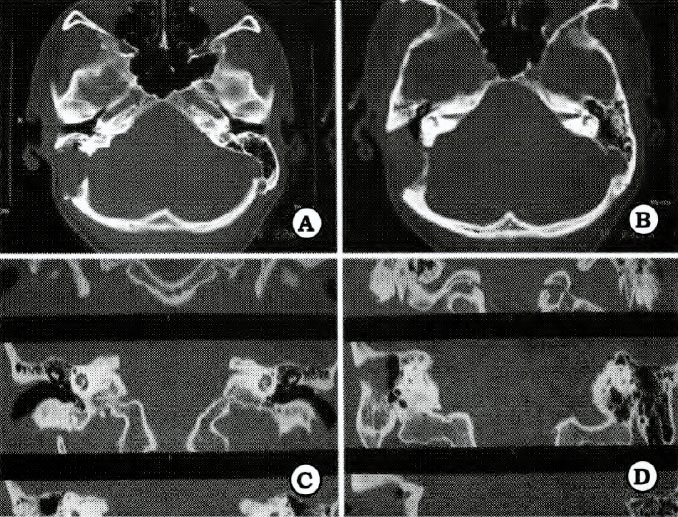
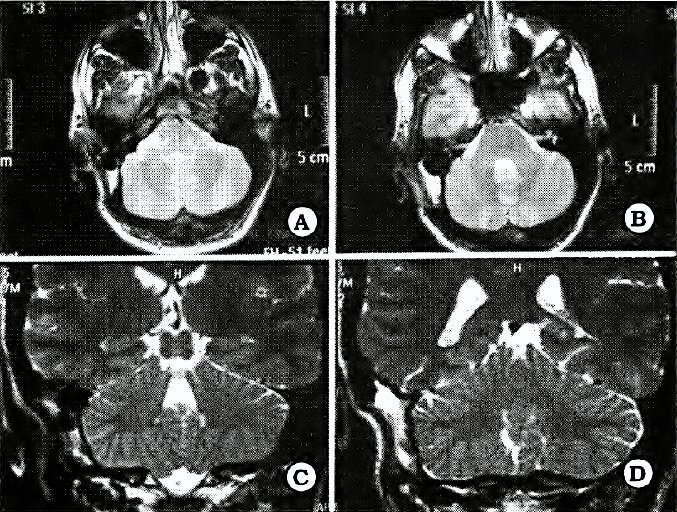
Nuevo reparo anatómico para la identificación del núcleo dentado del cerebelo en el abordaje suboccipital
L. LUQUE1,2, M. PAIZ1, G. RIBAS1 , E. DE OLIVEIRA1, M. PLATAS2
1Laboratorio de Microcirugia,Hospital de Beneficencia Portuguesa, Sao Paulo, Brasil, 2Servicio de Neurocirugia, HIGA Pte. Perón, Buenos Aires, Argentina
Objetivo. Determinar la existencia de un reparo anátomico en la superficie suboccipital del cerebelo, representado por la fisura horizontal (FH), que permita localizar indirectamente la posición del ND.
Material y método. Quince hemisferios cerebelosos de adultos fueron estudiados, previa fijación con formol y congelacion de los especímenes a posteriori. Se realizaron cortes axiales y sagitales de los mismos, examinándolos bajo microscopio operatorio a un aumento de 16X. Se efectuaron mediciones de la profundidad de la FH, distancia desde la FH al ND, y distancia línea media-ND. Estos datos se extrapolaron a imágenes de IRM preoperatorias y hallazgos en cirugías de fosa posterior.
Resultados. En el 93% de los casos estudiados, el ND se encontró inmediatamente por encima de la proyección anterior de la FH, cuya profundidad en promedio en los cortes axiales fue de 19,8 mm.La distancia desde esta parte más profunda de la Fil al ND fue en promedio de 5 mm, en tanto que la distancia ND -linea media cerebelosa se situó en promedio en los 18 mm, La FH fue siempre facilmente identificable tanto en estudios de IRM preoperatoria, asi como luego de la exposición quirúrgica de la superficie suboccipital del cerebelo.
Conclusión. La FH del cerebelo es un excelente reparo anatómico, seguro y de fácil identificación pre y peroperatoria, para localizar la proyección del núcleo dentado desde la superficie suboccipital cerebelosa.
***
Descompresión microvascular como tratamiento de neuralgia del trigémino
E. CASTELLANI, R. MORMANDI, A. CERVIO, S. CONDOMI ALCORTA, J. SALVAT
Departamento de Neurocirugía, Instituto FLENI, Buenos Aires, Argentina
Objetivo. La siguiente presentación pretende mostrar la experiencia de nuestro Servicio en la DMV para neuralgia del trigémino primaria.
Material y método. Revisión retrospectiva de todos los pacientes operados por esta técnica en nuestra Institución en los últimos 14 años.
Resultados. Fueron tratados 17 pacientes, 9 mujeres y 8 varones con una media de edad de 51 años. 7 tenían resonancias informadas normales, 7 con informes de compresión vascular y en los 3 restantes se carecen de datos. Todos habían sido tratados con al menos tres drogas, 1 con alcoholización, 1 con GammaKnife y 5 con procedimientos ablativos sin resultados. Luego de la DMV el 88,23% mostró buenos resultados y solo el 11,74% necesitaron algún procedimiento posterior.
Conclusión. La DMV es considerada como un tratamiento altamente eficaz para las NT. Aunque faltan series randomizadas que apoyen este criterio, la DMV debería ser considerada el gold estándar en el tratamiento de la NT primarias.
***
Plexectomía: una opción válida en hidrocefalias de dificil manejo
G. GROMADZYN, C. CORTEZ, B. MANTESE, R. DEL RIO, C. ROUTABOL G. ZUCCARO
Hospital de Pediatría Prof. Dr. Juan P. Garrahan Buenos Aires, Argentina
Objetivo. Analizar nuestra experiencia en plexectomías.
Material y método. Se realizó un estudio retrospectivo, estudiando los 14 casos en los que se realizó plexectomía coroidea en nuestra institución entre los años 1994 y 2011. Se consideró como efectividad de la cirugía a la ausencia de síntomas y signos de HTE, con tamaño ventricular por TAC similar o disminuido con respecto a la imagen prequirúrgica
Resultados. Se operaron 14 pacientes, con una relación hombre /mujer de 1 / 1. Las causas primarias de hidrocefalia más frecuentes fueron la congénita (50%) y la postmeningítica (21%). Los primeros motivos de indicación de plexectomía fueron la pioventriculítis resistente al tratamiento (85%) y la hidrocefalia multitabicada de dificil manejo (38%), en pacientes con múltiples intervenciones neuroquirúrgicas previas. El seguimiento varió entre 1 mes y 5 años, se logró controlar la hidrocefalia en 9 pacientes, realizándose en 8 de estos casos plexectomía bilateral a cielo abierto.No hubo mortalidad perioperatoria, presentándose coleccionessubdurales (no quirúrgicas) en 3 casos.
Conclusión. Actualmente, la plexectomía coroidea bilateral representa una opción de tratamiento válida ante el fracaso de tratamientos habituales, en casos de hidrocefalia de dificil manejo neuroquirúrgico, como las pioventriculitis resistentes o la hidrocefalia multitabicada.
***
Manejo inicial de la hidrocefalia en pacientes con mielomeningocele
R. ARGANARAZ, J. BUZNICK, F. AUAD, C. CORTE, R. GONZALEZ, G. ZUCCARO
Hospital de Pediatría Prof. Dr. Juan P. Garrahan, Buenos Aires, Argentina
Objetivo. Describir nuestra experiencia en el manejo inicial de la hidrocefalia en recién nacidos con mielomeningocele (MMC).
Material y método. Se analizaron las historias clínicas de los pacientes operados por MMC entre los años 2001 y 2011. Se evaluó el grado motor, la evolución del perímetro cefálico y diámetro ventricular, el porcentaje que requirió colocación de shunt y edad de colocación del mismo.
Resultados. El 60% (61 pacientes) requirió colocación de shunt. Cabe destacar la disminución del porcentaje de estos pacientes en los últimos 4 años teniendo en cuenta que en el período 2001-2006 el 80% de los pacientes fueron sometidos a derivación mientras que en el período 2007-2011 solamente un 50% de ellos. De los grado I fueron sometidos a derivación el 90% (28 pacientes) mientras que los que tenían grado IV sólo 45% (19 pacientes). La edad media de colocación del shunt fue de 38 días. La media de diámetro supratalámico con el que se decidió la conducta quirúrgica fue de 1,3 cm en el período 2001-2006 y de 2 cm en el período 2007-2011.
Conclusión. La indicación quirúgica de la hidrocefalia en pacientes nacidos con MMC ha cambiado a lo largo de los últimos años adoptando una conducta más conservadora. En nuestra experiencia, la indicación de cirugía ha disminuido de un 80% a un 50 % comparando ambos periodos (2001 a 2006 con el 2007 a 2011) asumiendo esta diferencia a que por medio de controles ecográficos con mejor definición, se detectaron hidrocefalias que al no progresar significativamente no requirieron derivaciones ventrículo peritoneales.